La lèpre est une maladie tropicale causée par la bactérie Mycobacterium leprae, ou bacille de Hansen. De très rares cas sont recensés en France, mais cela reste plus fréquent dans les départements d’outre-mer, ainsi que dans certains pays d’Asie, d’Amérique latine ou d’Afrique. La durée d’incubation est longue : de cinq à vingt ans.
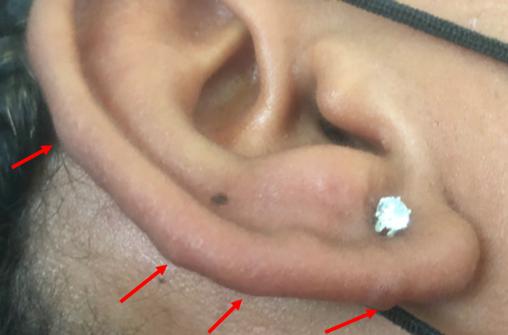
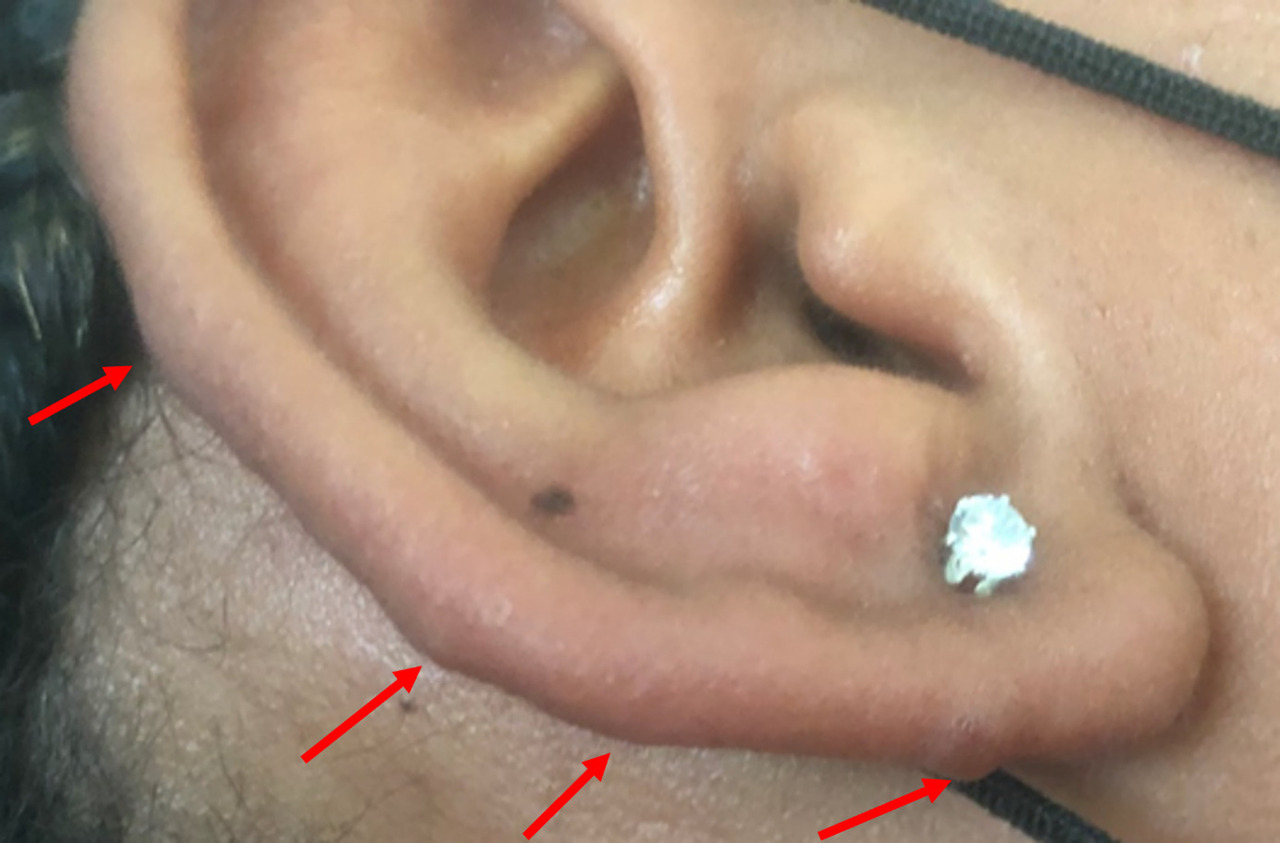
Cliniquement, la lèpre se manifestepar des macules hypopigmentées hypoesthésiques, des nodules siégeant principalement au niveau des oreilles, du nez et du front (lépromes dermiques) ou des lésions cutanées annulaires et infiltrées à bordures larges.
Une neuropathie peut être associée, avec une hypertrophie des troncs nerveux ou une atteinte ophtalmologique, ORL, la présence d’adénopathies, etc.
La lèpre peut être paucibacillaire ou multibacillaire selon sa présentation clinique et microbiologique.
Le diagnostic repose sur :
- une hypoesthésie en regard d’une hypopigmentation ;
- ou la palpation d’un nerf épaissi ou élargi avec déficit sensitif et/ou moteur associé ;
- ou l’identification de bacilles acido-alcoolorésistants au frottis (nasal et/ou du lobe de l’oreille).
L’identification anatomopathologique d’un granulome gigantocellulaire en périnerveux permet également d’orienter le diagnostic.
Le traitement nécessite une trithérapie – rifampicine, dapsone et clofazimine, diversement combinés selon qu’il s’agisse d’une forme paucibacillaire ou multibacillaire – durant plusieurs mois. Les états réactionnels ne doivent pas faire interrompre le traitement. Toutefois, la « réaction de réversion » nécessite la mise en place d’une corticothérapie (0,5 à 1 mg/kg/j) en urgence pendant six mois, et l’érythème noueux lépreux justifie la prise de thalidomide avec contraception obligatoire.