L’examen clinique peut être suffisant au diagnostic mais parfois des examens complémentaires sont nécessaires. La topographie de l’alopécie oriente la réflexion.
Alopécie diffuse
Devant une alopécie diffuse, l’interrogatoire est crucial. Si la période de début est connue, il faut rechercher un élément déclenchant dans les 3 mois précédents : accouchement, tout épisode fébrile ayant duré quelques jours voire syndrome « pseudogrippal » hivernal, perte de poids rapide, changement de contraception avec impact androgénique. Penser aussi à la syphilis secondaire (alopécie diffuse 3 à 6 mois après l’infection ; si suspicion : test VDRL, TPHA).
Si la période de début est moins précise, plus ancienne, le facteur déclenchant est moins évident :
– chez une femme non ménopausée (ménorragies, stérilet au cuivre), rechercher une carence en fer (NFS, ferritine) ;
– si l’interrogatoire ou l’examen clinique évoquent des carences alimentaires, un syndrome de malabsorption, une maladie de système : bilan nutritionnel, bilan d’auto-immunité (lupus systémique) ;
– le dosage de la TSH est systématique ;
– il faut questionner sur les pratiques cosmétiques dont les patientes ne parlent pas spontanément : lissages des cheveux, brushings traumatisants…
Enfin, une pelade diffuse peut être en cause. Son diagnostic est difficile ; un trichogramme peut être envisagé (encadré).
Alopécie prédominant sur une ou plusieurs régions
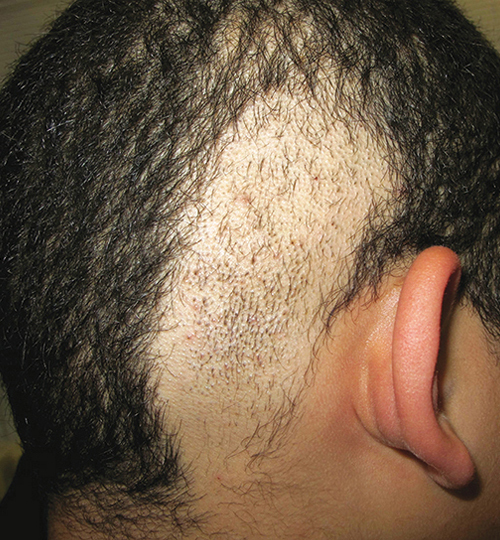
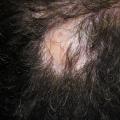
Une alopécie androgénique (AAG) est facilement reconnue chez l’homme. En revanche, chez la femme, elle est parfois discrète (fig. 1) : elle peut se manifester par des cheveux moins denses et plus fins sur le vertex, une raie médiane élargie ; la bande de cheveux frontaux est respectée au début. On retrouve la présence caractéristique de « très petits cheveux » sur le devant.
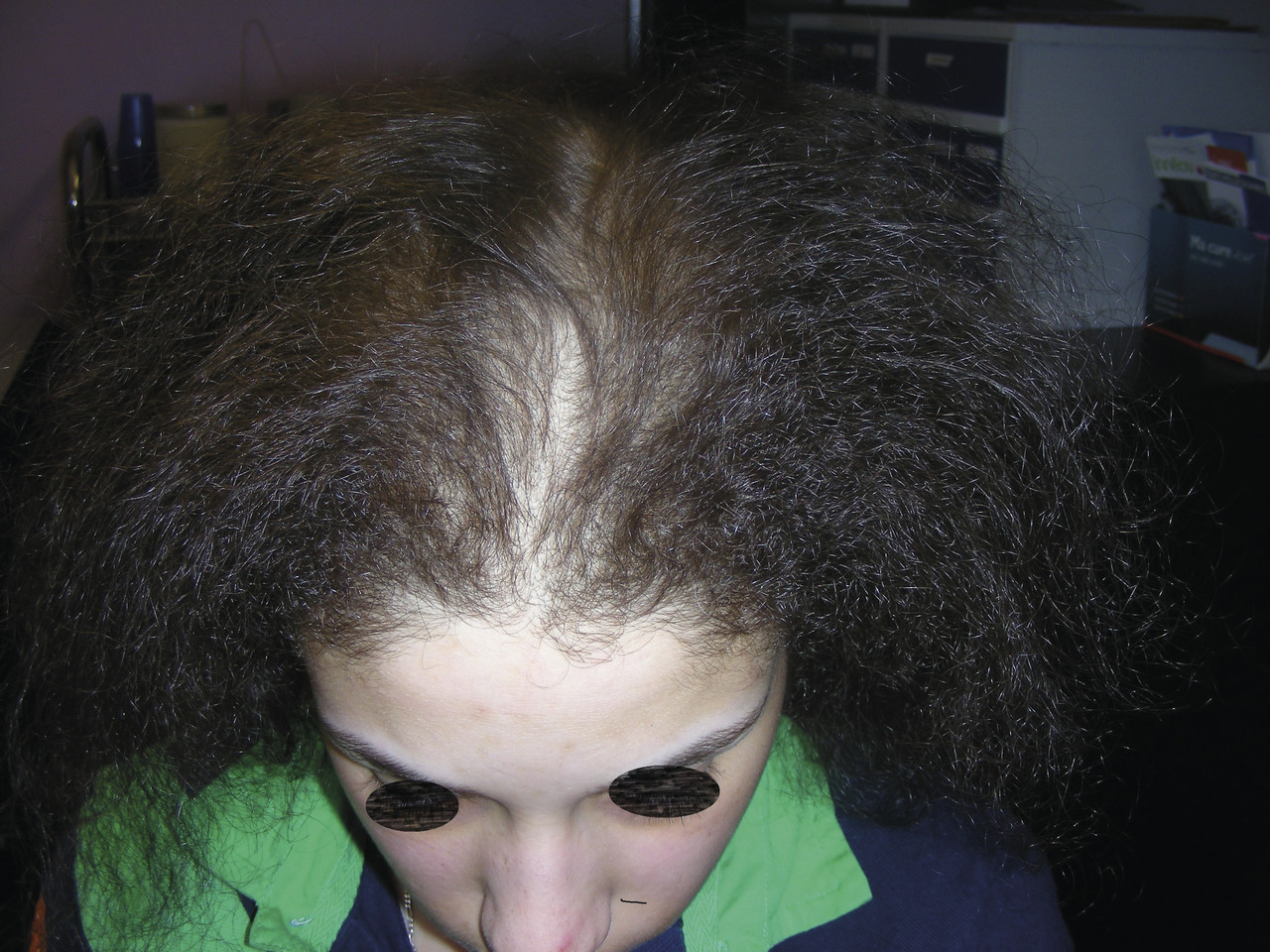
Chez la femme non ménopausée, devant l’apparition rapide d’une AAG et de signes cliniques d’hyperandrogénie associés – acné, séborrhée, hirsutisme et troubles des règles –, des examens complémentaires et un avis spécialisé sont judicieux afin d’éliminer un syndrome des ovaires polykystiques, une hyperplasie congénitale des surrénales ou une tumeur ovarienne androgénosécrétante, très rare. En cas d’apparition brutale chez une femme ménopausée avec phénotype masculin (golfes temporaux), un dosage de la testostérone totale suffit pour ne pas méconnaître une tumeur androgénosécrétante de l’ovaire ou des surrénales.
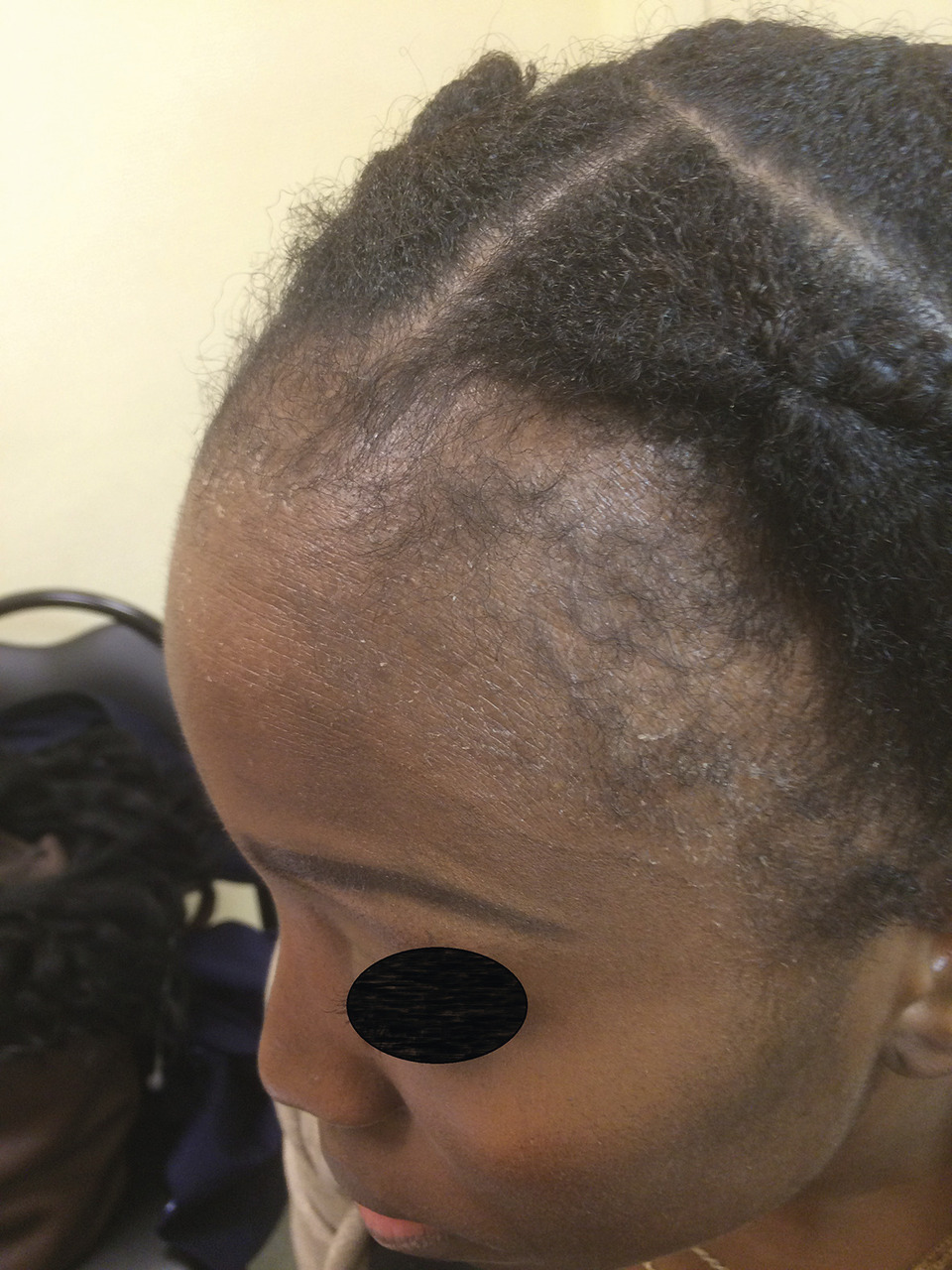
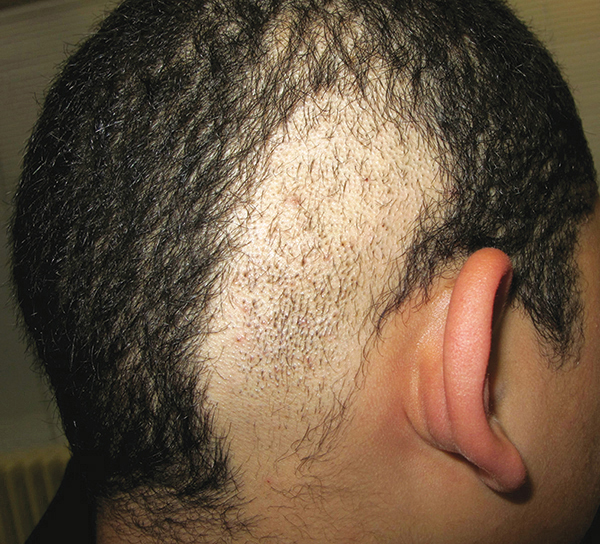
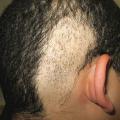
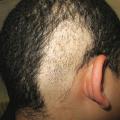
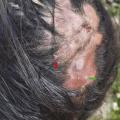
Une alopécie marginale frontale et temporale est évocatrice de traumatismes capillaires : tresses serrées, rajouts des coiffures africaines… Cette lisière recule progressivement, mais persistent les cheveux antérieurs échappant aux tractions (fig. 2).
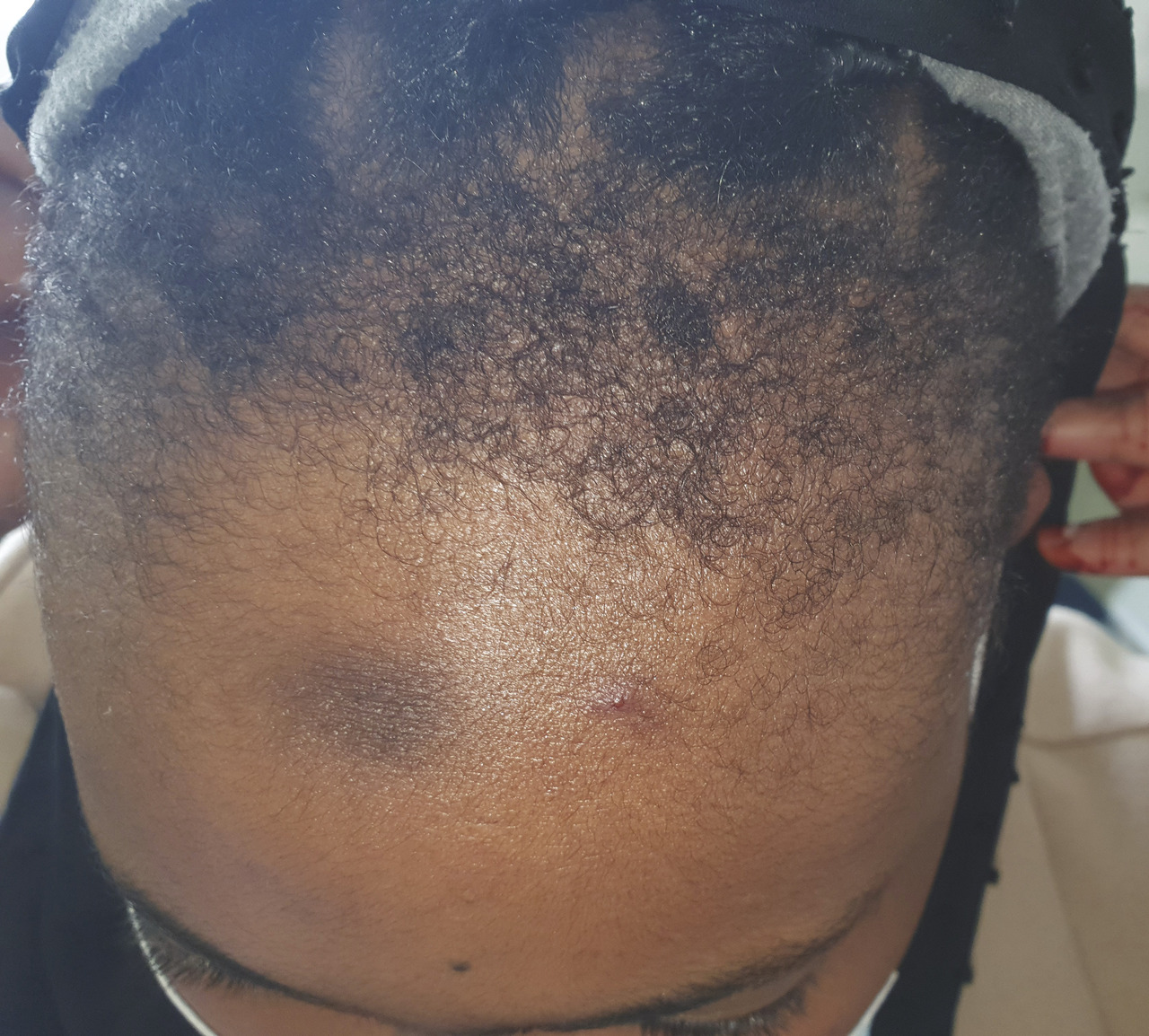
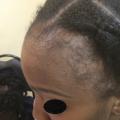
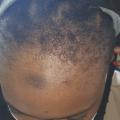
L’alopécie centrale centrifuge des patientes africaines (impliquant probablement des facteurs à la fois génétiques et traumatiques) prédomine au sommet du crâne (fig. 3) ; l’effet nocif des défrisages s’ajoute à celui des tractions (une alopécie peut résulter d’un seul défrisage agressif). Une repousse est possible au bout d’un temps variable après arrêt des traumatismes, mais l’évolution est fréquente vers une alopécie cicatricielle.
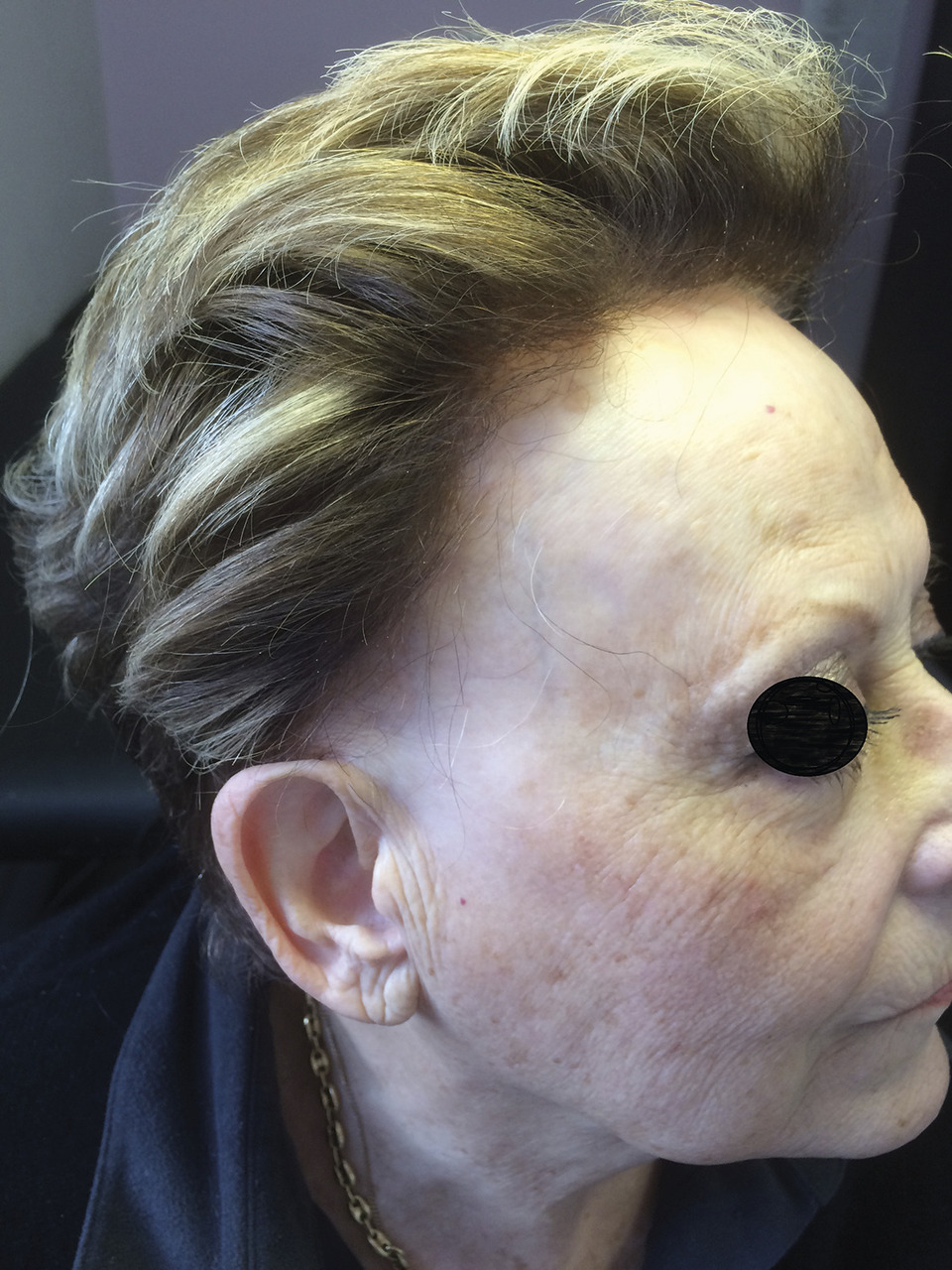
L’alopécie frontale fibrosante – variété de lichen plan pilaire – touche essentiellement les femmes à l’âge de la ménopause. Elle est caractérisée par un recul progressif des cheveux sur la bordure frontale et temporale (fig. 4) faisant apparaître une peau blanche où persistent parfois quelques cheveux fins « clairsemés ». Une atteinte presque constante des sourcils est associée.
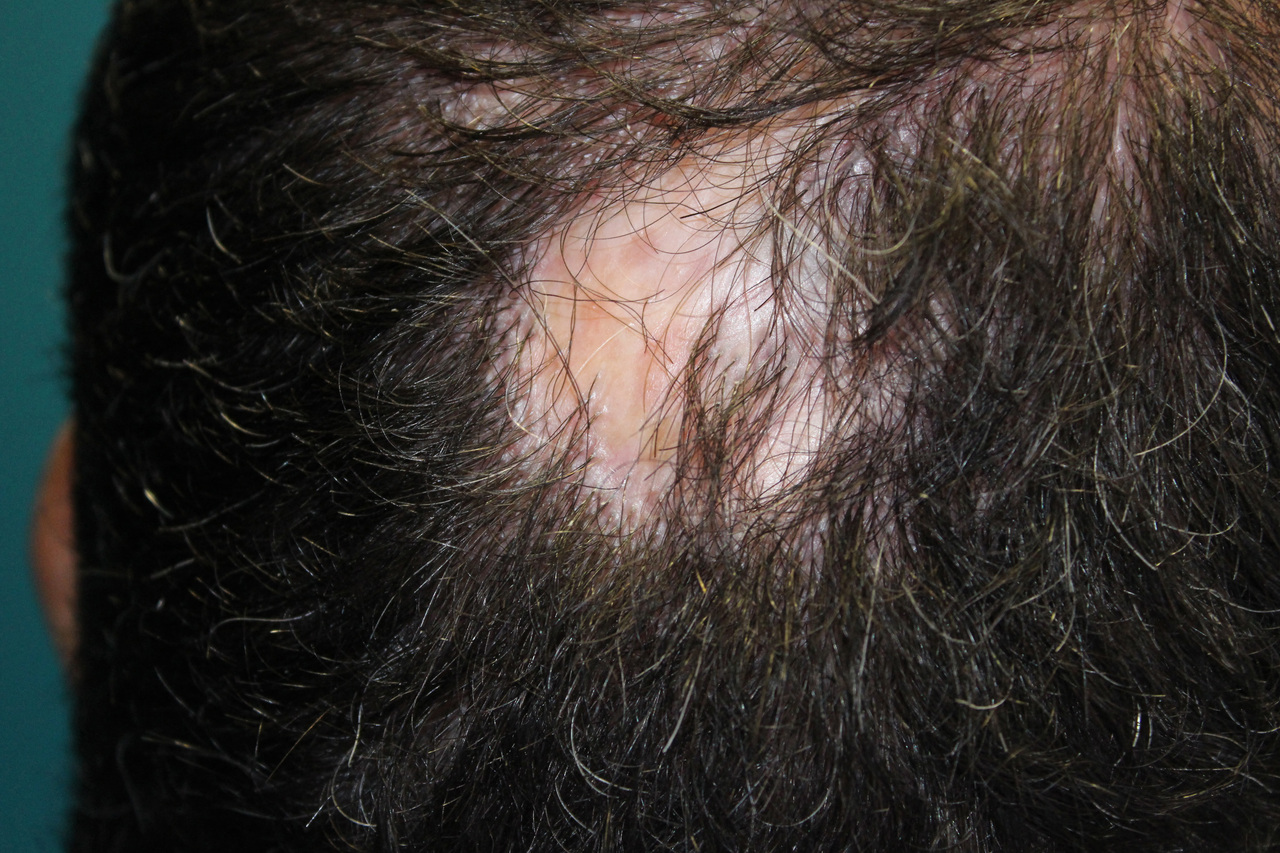
La trichotillomanie – cheveux cassés à longueurs différentes sur zones facilement accessibles au patient (fig. 5) – est beaucoup plus fréquente chez les enfants.
Dans la folliculite fibrosante de la nuque – rencontrée chez les patients africains et antillais – on observe des papules fibreuses périfolliculaires parfois pustuleuses à évolution cicatricielle.
Chute de cheveux localisée
Des zones alopéciques squameuses évoquent des teignes : on observe des plaques en nombre et taille variables où les cheveux sont cassés plus ou moins courts. Elles ne sont pas un apanage exclusif des enfants ! Un examen mycologique est à réaliser aussi sur les zones squameuses plus diffuses, une teigne pouvant être confondue avec une pathologie inflammatoire (psoriasis, fausse teigne amiantacée).
Des plaques alopéciques lisses doivent faire penser à :
– une pelade en plaques (les pelades ophiasiques et décalvantes totales sont plus rares) ;
– une pseudo-pelade : lésions cicatricielles apparaissant d’emblée ou au cours de l’évolution d’un lichen plan pilaire ;
– une syphilis secondaire : petites aires alopéciques en clairière (3 à 6 mois après le contage : TPHA, VDLR).
Si des lésions visibles siègent sur les plaques ou leur contour, on évoque :
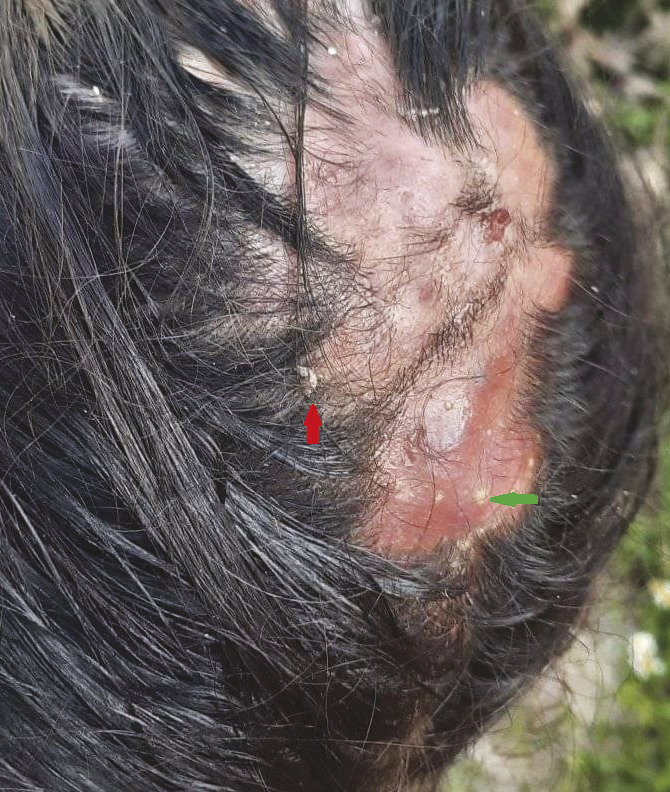
– un lichen plan pilaire (fig. 6), une folliculite épilante (fig. 7), un lupus chronique ;
– si zones tuméfiées, siège de comédons, parfois de suppuration : cellulite disséquante ;
Une consultation dermatologique est nécessaire pour réaliser une biopsie.
Enfin, des lésions cicatricielles peuvent être révélatrices de pathologies plus rares : carcinome cutané ; morphée ou sclérodermie linéaire (lésion déprimée) ; sarcoïdose, amylose, métastase cutanée (lésion infiltrée). Un avis spécialisé est une biopsie sont indispensable pour faire le diagnostic.
Attention aux médicaments et toxiques
Anticancéreux : une alopécie aiguë peut survenir 3 semaines après le début d’une chimiothérapie cytotoxique. On observe un recul frontal et temporal avec les inhibiteurs du EGFR ; une alopécie diffuse après anti-BRAF et antiangiogéniques.
Anticoagulants, antiépileptiques, antithyroïdiens, rétinoïdes : alopécie modérée possible.
Cucurbitacées (courges, courgettes, citrouilles) au goût amer : alopécie d’installation brutale 1 à 3 semaines après consommation.
Bons réflexes
Devant une chute de cheveux, penser en premier lieu à une cause traumatique, surtout chez les patients aux cheveux crépus.
Différencier pelade et pseudo-pelade devant des plaques alopéciques lisses.
Faire un bilan ferrique chez les femmes ayant des menstruations.
Chez les enfants :
– alopécie diffuse : carence en fer ;
– alopécie localisée : trichophytie, alopécie de traction, trichotillomanie ;
– avis spécialisé si anomalies de structure des cheveux ou cheveux rares, poussant peu et venant à la traction (cheveux anagènes caducs ?).
Examens complémentaires
Test à la traction : il évalue l’importance de la chute. Traction sur une dizaine de cheveux pris entre le pouce et l’index sur 3 points du scalp. Chute physiologique : 1 ou 2 cheveux extraits à chaque fois.
Trichogramme : une cinquantaine de cheveux sont prélevés en plusieurs points et examinés au microscope. Calcul du rapport entre nombre de cheveux anagènes et télogènes et du pourcentage de cheveux dystrophiques. Utile pour confirmer une AAG modérée, une pelade diffuse associée ou non à une AAG, un diagnostic de cheveux anagènes caducs.
Examen mycologique : à réaliser avant tout traitement et si possible dans un laboratoire spécialisé.
Examen histologique : confirme le diagnostic, ou aide à l’établir.
Baltazard T. Alopécies cicatricielles du cuir chevelu. Rev Prat Med Gen 2019;33(1032);892-3.
Pour en savoir plus :
Baltazard T. Alopécie androgénique de l’homme. Rev Prat Med Gen 2019;33(1026);631-2.
Baltazard T, Dhaille F. Alopécie androgénique de la femme. Rev Prat Med Gen 2019;33(1024);518-9.
Francès P, Metcalfe N, Gallaf W, et al. Alopécie secondaire au défrisage à froid par la soude. Rev Prat Med Gen 2022;36(1071);481.
Francès P, Sansiquier M, Mendes I, et al. Alopécie frontale fibrosante. Rev Prat Med Gen 2019;33(1023);469.
Assouly P. Alopécie de traction. Rev Prat (en ligne).
Nobile C. Pelade : quelles nouveautés ? Rev Prat (en ligne) 27 juin 2022.
Francès P, Cartier P, Grangetto S, et al. Lichen plan pilaire. Rev Prat Med Gen 2019;33(1023);470.
Francès P, Merikhi A, Halbout O, et al. Folliculite décalvante (ou folliculite épilante de Quinquaud). Rev Prat Med Gen 2022;36(1070);423.
Mahévas T, Chasset F. Lupus cutané : risque d’évolution systémique rare mais à surveiller. Rev Prat Med Gen 2022;36(1066);183-8.
Zerrouki N, Omahsan L, Zizi N, et al. Cellulite disséquante du cuir chevelu. Rev Prat 2019;69(1);63.
Orphanet. Maladie des cheveux anagènes caducs.

 Encadrés
Encadrés