Interrogatoire initial : crucial
La première étape, primordiale, consiste à interroger de façon minutieuse le patient sur :
- l’horaire d’apparition des symptômes par rapport à un repas, un goûter ;
- la composition exacte des ingrédients et plats ingérés ;
- les symptômes ressentis ;
- la récurrence du phénomène ;
- la consommation concomitante d’alcool, la pratique d’un sport dans les heures qui suivent le repas, la prise de médicaments pouvant être des facteurs favorisants de l’allergie : bêtabloquants, IEC, IPP, AINS, aspirine ;
- en cas de réaction à la viande, il faut systématiquement rechercher une morsure de tique ayant sensibilisé à l’allergène alpha-gal, mais aussi une autre origine comme l’allergie croisée entre la protéine sérum albumine du lait de vache ou de chat et celle de la viande.
La chronologie des événements a une grande importance pour orienter vers le mécanisme incriminé.
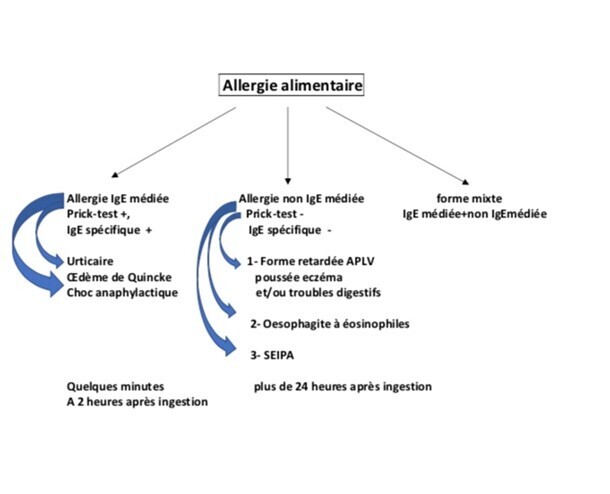
Allergie IgE-médiée
L’immédiateté de la réaction allergique dans les 2 minutes à 2 ou 3 heures après l’ingestion fait pencher la balance vers une origine IgE-médiée, avec comme expression clinique l’urticaire, l’œdème et le choc anaphylactique, l’anaphylaxie à l’effort (dosage IgE spécifiques et prick-tests positifs). Deux exceptions à la règle : l’allergie à la viande par l’allergène alpha-gal et l’allergie au PGA (acide poly-gamma-glutamique) contenu dans le natto – plat à base de fèves de soja fermentées –, qui s’expriment cliniquement 8 à 10 heures après le repas en cause.
Le TPO (test de provocation orale) est d’une grande aide en cas de multi-allergies alimentaires, pour rechercher le seuil de tolérance alimentaire, mais aussi évaluer une guérison clinique d’une APLV (allergie aux protéines du lait de vache) ou d’une allergie à l’œuf.
Allergie non-IgE-médiée
Les réactions non-IgE-médiées ont pour caractéristique de se manifester plusieurs heures voire jours après l’ingestion de l’aliment fautif (dans ce cas : IgE spécifiques et prick-tests sont négatifs). Les trois principaux tableaux cliniques sont décrits ci-dessous.
Le SEIPA (syndrome d’entérocolite induit par protéines alimentaires), de plus en plus fréquent, évolue sur un mode aigu ou chronique. Dans le premier cas, chez l’enfant, il s’exprime sous la forme de crise de vomissements en jet dans les 1 à 3 heures suivant l’ingestion occasionnelle de l’aliment en cause. Le risque de déshydratation intense est omniprésent surtout en cas de diarrhée associée (50 % des cas). L’hospitalisation en urgence s’impose d’autant plus si une hypothermie et hypotension se manifestent. La consommation quotidienne de ce même aliment conduit à l’évolution vers la forme chronique, avec des vomissements intermittents, une diarrhée profuse et sanglante responsables d’une faible prise de poids (régressant sous régime d’éviction). Ces formes cliniques répondent à des critères diagnostics précis. Attention, toutefois : selon l’aliment en cause, la SEIPA peut s’associer secondairement à une allergie IgE-médiée.
L’œsophagite à éosinophiles (contre-indication à la désensibilisation) est une pathologie chronique liée à l’inflammation de la muqueuse œsophagienne. Elle est diagnostiquée par endoscopie avec une prédominance à la biopsie des polynucléaires éosinophiles (taux > 15 éosino/champ examiné). Les signes d’alerte sont des périodes de vomissements post-prandiaux, un RGO rebelle au traitement par IPP. La dysphagie tend à évoluer vers le blocage alimentaire entraînant une possible anorexie réactionnelle. Le lait, le blé, les légumineuses, les œufs, les poissons et fruits de mer sont les allergènes alimentaires les plus souvent incriminés. La prise en charge multidisciplinaire (gastro-entérologue et allergologue) est nécessaire pour établir les régimes d’éviction et les traitements adjuvants (IPP et gel oral à base de corticoïdes : budésonide).
Dans 20 à 40 % des cas, ce trouble œsophagien s’accompagne du F.I.R.E. syndrome (Food-Induced Immediate Response of the Esophagus). Cette nouvelle entité clinique de description récente (février 2020) peut à tort être confondue avec une allergie croisée IgE-médiée alimentaire pollens-fruits. En effet, elle se rencontre plus volontiers chez des garçons atopiques. Il s’agit de l’apparition rapide d’une sensation d’inconfort dans les 5 à 30 minutes après l’ingestion d’un fruit à coque ou d’un fruit. L’hypersialorrhée, une douleur rétro-sternale avec sensation d’oppression thoracique et une dyspnée s’installent et persistent pendant 2 à 3 heures. La confusion avec un choc anaphylactique est possible. Cependant l’absence d’œdème et d’urticaire peut orienter vers cette nouvelle hypothèse diagnostique.
L’APLV non-IgE-médiée chez le tout-petit ne doit pas être négligée. Il faut l’évoquer devant des poussées d’eczéma (ne cédant pas à l’application de corticoïdes locaux) et/ou des symptômes digestifs à type de météorisme abdominal, RGO, diarrhée chronique avec cassure de la courbe de poids, constipation rebelle. En cas d’errance diagnostique, les symptômes s’aggravent et les parents se sentent incompris. Pour éviter ce cas de figure, une éviction des protéines de lait de vache et l’administration de préparations infantiles à base de riz, d’hydrolysat de caséine ou d’acides aminés sont préconisées. Il s’agit d’un mécanisme à déclenchement retardé avec un dosage des IgE spécifiques des protéines de lait et prick-test à l’aliment natif négatifs.
Qu’en retenir ?
Il est extrêmement important, désormais, de prendre en compte de nombreux éléments dans le diagnostic d’allergie alimentaire, compte tenu de la complexité grandissante du phénomène tant chez l’enfant que chez l’adulte (v. figure) :
- Le mode de sensibilisation et de déclenchement
- Le mécanisme mis en jeu
- L’évolution vers une forme mixte
- Les allergies croisées ou non
- Les possibilités de test de provocation orale
Dumond P, Divaret-Chauveau A. Immunothérapie orale et oesophagite à éosinophile. Rev Fr Allergol 2019;59(3):237-8.
Divaret-Chauveau A, Villard-Truc F, Lezmi G. Œsophagite à éosinophiles : le point sur les consensus de prise en charge. Rev Fr Allergol 2019 ;59(3) :115-7.
Biedermann L, Holbreich M, Atkins D. Food-induced immediate response of the esophagus-A newly identified syndrome in patients with eosinophilic esophagitis. Allergy 2021;76(1):339-47.
Logli J, Rebeuh J. Le syndrome d’entérocolite induite par les protéines alimentaires (SEIPA) : état des lieux des connaissances et pratiques des pédiatres français. Rev Fr Allergol 2020;60(8):579-84.
Blanc S, Bourrier T, Deschildre A. Le syndrome d’entérocolite induite par les protéines alimentaires (SEIPA), quel protocole de soins aux urgences ? Rev Fr Allergol 2020;60(2):75-7.