Les follicules pileux détruits définitivement sont remplacés par un tissu fibreux (encadré ). Dans les alopécies primaires, le follicule est la cible du processus inflammatoire. L’infiltrat peut être lymphocytaire, neutrophilique ou mixte. Dans les formes secondaires, la destruction est non spécifique.
Lymphocytaires
Le lichen plan pilaire (LPP) est une variante folliculaire de la forme cutanée. Trois types : LPP classique, alopécie frontale fibrosante (AFF) et syndrome de Graham-Little-Lassueur (non abordé).
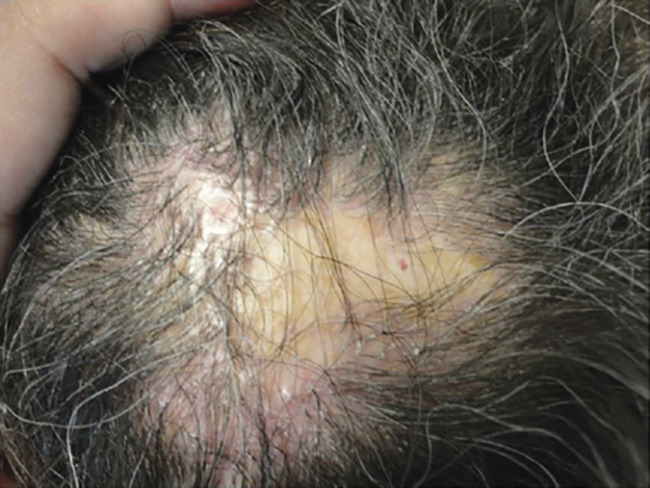
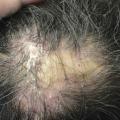
Le LPP classique (fig. 1 ) touche l’adulte d’âge moyen (40-60 ans) particulièrement les femmes (2 pour 1 homme). Une hyperkératose folliculaire, donne un aspect rugueux au cuir chevelu avec érythème péripilaire. Les plaques ont une extension centrifuge, puis confluent entre elles. Les patients se plaignent fréquemment de prurit, douleur ou d’une sensation de brûlure. L’évolution est chronique : poussées avec des périodes de rémission plus ou moins longues. Le diagnostic est confirmé par biopsie cutanée : infiltrat lichénoïde périfolliculaire et lymphocytaire.
Il n’y a pas de traitement curatif et peu de thérapies permettent une rémission prolongée. En première intention : corticothérapie locale forte ou injections intralésionnelles de triamcinolone pour les atteintes très localisées (5 à 10 mg/mL toutes les 6 semaines jusqu’à stabilisation). Dans les cas sévères, le traitement systémique a des résultats variables selon les molécules (rétinoïdes, corticothérapie générale, hydroxychloroquine, méthotrexate, ciclosporine).
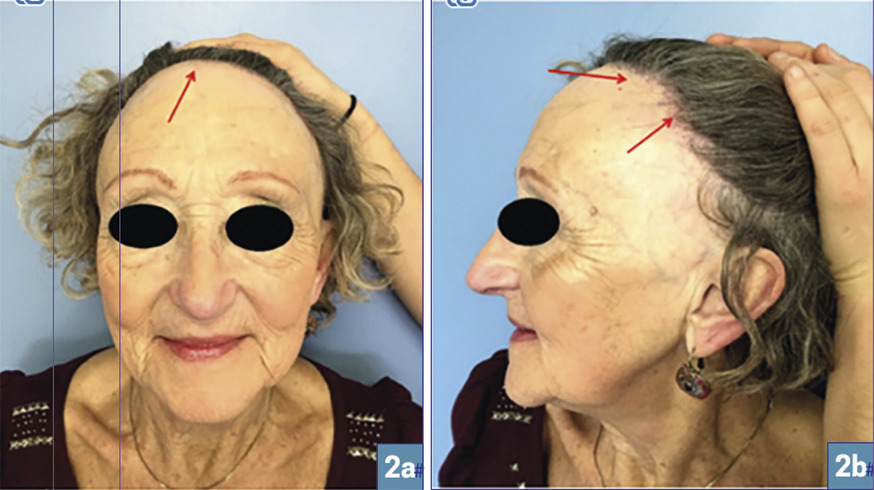
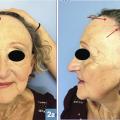
L’alopécie frontale fibrosante (fig. 2 )1 est une variante topographique du LPP, touchant principalement les femmes ménopausées. Son origine est inconnue mais le rôle de certains facteurs hormonaux ou environnementaux reste à définir. Selon des études récentes, l’application de crèmes solaires sur le visage pourrait être en cause.2 L’AFF se caractérise par le recul de la ligne fronto-temporo- pariétale, qui conduit à l’apparition d’une bande alopécique cicatricielle laissant une peau lisse, pâle et sans orifice pilaire. On retrouve une hyperkératose folliculaire et un érythème péripilaire. Le diagnostic est clinique, la biopsie n’est faite qu’en cas de doute. L’évolution est lentement progressive. Comme dans le LPP, les traitements sont non spécifiques et non curatifs : dermocorticoïdes très forts et injections intralésionnelles de triamcinolone en 1re ligne. Dans les cas sévères : hydroxychloroquine, tacrolimus et finastéride (en cas d’échec, hors AMM, mode d’action inconnu).
La pseudo-pelade de Brocq touche les adultes jeunes et parfois les enfants. C’est une alopécie peu inflammatoire, en petites plaques multiples, atrophiques, blanches et lisses, disséminées sur le cuir chevelu. L’évolution est lente, centrifuge ; les plaques peuvent confluer. L’étiopathogénie est discutée : certains la considèrent comme une entité distincte, d’autres comme le stade tardif de dermatoses inflammatoires (LPP, lupus érythémateux chronique [LEC]…). En l’absence de traitement spécifique, les dermocorticoïdes sont proposés (dipropionate de clobé- tasol, gel chaque jour ou shampooing 2 à 3 x/semaine jusqu’à stabilisation).
Le LEC du cuir chevelu a l’aspect de plaques alopéciques, bien limitées, accompagnées d’un érythème, de lésions squameuses et de zones dyschromiques. à la différence du LPP, les récidives concernent l’ensemble des plaques (aucun cheveu ne persiste au sein de ces dernières). Le diagnostic est confirmé par biopsie cutanée. Un bilan cherchant un lupus systémique est indispensable. Le traitement fait appel aux antipaludéens de synthèse (Plaquenil) et aux dermocorticoïdes forts ou très forts.
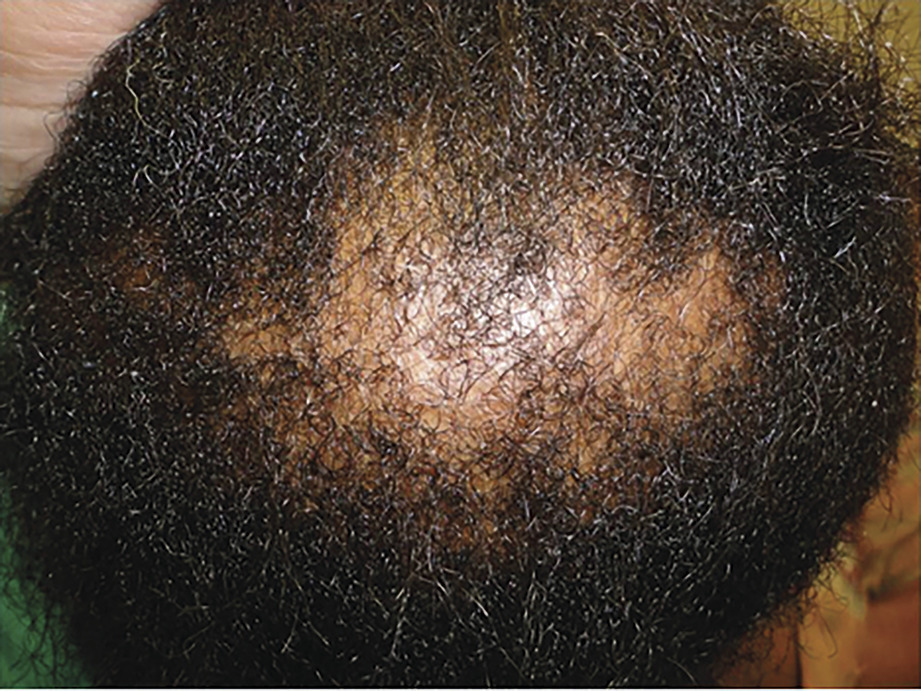
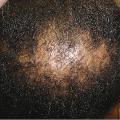
L’alopécie centrale centrifuge cicatricielle du vertex3 (ACCCV ;fig. 3 ) touche quasi exclusivement la population noire féminine. De cause inconnue, elle a une évolution centrifuge. Le début est insidieux (aspect similaire à l’alopécie androgénétique) mais dans ce cas, la peau est brillante, nacrée ; sans inflammation ni desquamation. La biopsie montre un infiltrat lymphocytaire périfolliculaire superficiel. Ne pas la confondre avec l’alopécie de traction, qui touche la zone fronto-temporale laissant quelques cheveux à la bordure antérieure, liée aux habitudes de tressage serré. On interdit toute agression sur le cuir chevelu (tractions et défrisages). L’application de minoxidil peut être tentée.
Le LPP classique (
Il n’y a pas de traitement curatif et peu de thérapies permettent une rémission prolongée. En première intention : corticothérapie locale forte ou injections intralésionnelles de triamcinolone pour les atteintes très localisées (5 à 10 mg/mL toutes les 6 semaines jusqu’à stabilisation). Dans les cas sévères, le traitement systémique a des résultats variables selon les molécules (rétinoïdes, corticothérapie générale, hydroxychloroquine, méthotrexate, ciclosporine).
L’alopécie frontale fibrosante (
La pseudo-pelade de Brocq touche les adultes jeunes et parfois les enfants. C’est une alopécie peu inflammatoire, en petites plaques multiples, atrophiques, blanches et lisses, disséminées sur le cuir chevelu. L’évolution est lente, centrifuge ; les plaques peuvent confluer. L’étiopathogénie est discutée : certains la considèrent comme une entité distincte, d’autres comme le stade tardif de dermatoses inflammatoires (LPP, lupus érythémateux chronique [LEC]…). En l’absence de traitement spécifique, les dermocorticoïdes sont proposés (dipropionate de clobé- tasol, gel chaque jour ou shampooing 2 à 3 x/semaine jusqu’à stabilisation).
Le LEC du cuir chevelu a l’aspect de plaques alopéciques, bien limitées, accompagnées d’un érythème, de lésions squameuses et de zones dyschromiques. à la différence du LPP, les récidives concernent l’ensemble des plaques (aucun cheveu ne persiste au sein de ces dernières). Le diagnostic est confirmé par biopsie cutanée. Un bilan cherchant un lupus systémique est indispensable. Le traitement fait appel aux antipaludéens de synthèse (Plaquenil) et aux dermocorticoïdes forts ou très forts.
L’alopécie centrale centrifuge cicatricielle du vertex3 (ACCCV ;
Neutrophiliques
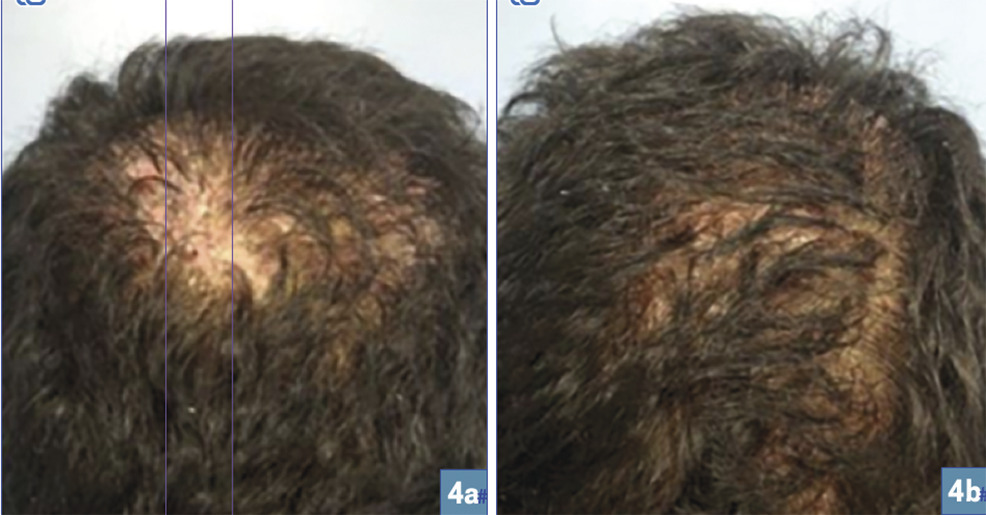
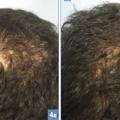
La folliculite décalvante4 (fig. 4 ), probablement d’origine infectieuse, prédomine chez l’homme et se caractérise par des plaques dont la bordure est le siège de pustules folliculaires et de croûtes. On voit parfois des folliculites en touffe (une dizaine de cheveux sortant d’une même zone scléreuse). Les patients notent régulièrement la présence de sang ou de pus sur l’oreiller et décrivent brûlures et douleurs. Les lésions évoluent progressivement vers une sclérose cutanée avec aspect nacré. à la biopsie : infiltrat inflammatoire riche en polynucléaires neutrophiles. Le traitement est suspensif : prise récurrente et prolongée d’antibiotiques (per os et locaux), doxycycline, tétracycline, Dalacine-Rifadine ou triméthoprime-sulfamétoxazole ± sulfadiazine argentique ou peroxyde de benzoyle en application locale (au moins 3 mois, 10 semaines pour Dalacine/Rifadine) puis réévaluation. Le zinc peut être proposé en relais.
La cellulite disséquante du cuir chevelu, rare, touche surtout les hommes à peau noire de 18 à 20 ans ayant souvent des antécédents d’acné sévère. Elle peut s’associer à une acné conglobata, une hidrosadénite suppurée ou à des kystes pilonidaux. Des nodules fermes (parsemés de cheveux fragiles et d’orifices d’où peut s’écouler du pus) deviennent coalescents. Ils sont pris à tort pour des kystes et régulièrement opérés, ce qui n’empêche pas les récidives. à la biopsie : dilatation des orifices pilaires et infiltrat neutrophilique intra- et périfolliculaire. On préconise l’isotrétinoïne à faible dose durant plusieurs mois. Dans les formes peu évoluées : injections intralésionnelles de triamcinolone. La chirurgie, trop délabrante, doit être évitée.
La cellulite disséquante du cuir chevelu, rare, touche surtout les hommes à peau noire de 18 à 20 ans ayant souvent des antécédents d’acné sévère. Elle peut s’associer à une acné conglobata, une hidrosadénite suppurée ou à des kystes pilonidaux. Des nodules fermes (parsemés de cheveux fragiles et d’orifices d’où peut s’écouler du pus) deviennent coalescents. Ils sont pris à tort pour des kystes et régulièrement opérés, ce qui n’empêche pas les récidives. à la biopsie : dilatation des orifices pilaires et infiltrat neutrophilique intra- et périfolliculaire. On préconise l’isotrétinoïne à faible dose durant plusieurs mois. Dans les formes peu évoluées : injections intralésionnelles de triamcinolone. La chirurgie, trop délabrante, doit être évitée.
Mixtes
La folliculite fibrosante de nuque touche les sujets à peau noire : papulo- pustules évoluant vers des lésions cicatricielles, souvent chéloïdes et affichantes, au niveau de la nuque et de l’occiput. L’évolution est chronique. Le traitement est complexe : éviction du rasage (préférer la tondeuse) et antibiotiques locaux ou généraux (doxycycline, tétracycline). Au stade cicatriciel (chéloïdes) : injections de triamcinolone, pansements ou gels siliconés, chirurgie plastique dans les cas sévères.
La pustulose érosive du cuir chevelu, pathologie rare touchant la personne âgée, débute par des pustules superficielles et folliculaires. Les lésions se regroupent en plaques croûteuses puis érosives. Le rôle des traumatismes locaux et d’une photo-exposition intense est débattu. L’évolution est lente et progressive, parfois par poussée. Les dermocorticoïdes forts semblent efficaces.
La pustulose érosive du cuir chevelu, pathologie rare touchant la personne âgée, débute par des pustules superficielles et folliculaires. Les lésions se regroupent en plaques croûteuses puis érosives. Le rôle des traumatismes locaux et d’une photo-exposition intense est débattu. L’évolution est lente et progressive, parfois par poussée. Les dermocorticoïdes forts semblent efficaces.
Encadre
Alopécies cicatricielles
Primaires
Lymphocytaires
• Lichen plan pilaire (et ses variantes : alopécie frontale fibrosante, syndrome de Graham-Little-Lassueur)
• Lupus chronique
• Pseudo-pelade de Brocq
• Alopécie centrale centrifuge du vertex
• Mucinose folliculaire
Neutrophiliques
• Folliculite décalvante
• Folliculite disséquante du scalp
Mixtes
• Folliculite fibrosante de la nuque
• Pustulose érosive du cuir chevelu
• Acné nécrotique
Secondaires
• Affections héréditaires ou congénitales
• Morphées, sclérodermies
• Lésions tumorales
• Infiltrats granulomateux (sarcoïdose, amylose, infections)
• Alopécies physiques ou chimiques (radiothérapie, curiethérapie, chimiothérapie, brûlures)
Références
1. Strazzulla LC, Avila L, Li X, Lo Sicco K, Shapiro J. Prognosis, treatment, and disease outcomes in frontal fibrosing alopecia: a retrospective review of 92 cases. J Am Acad Dermatol 2018;78:203-5.
2. Moreno-Arrones OM, Saceda-Corralo D, Rodrigues-Barata AR, et al. Risk factors associated with frontal fibrosing alopecia: a multicentre case-control study. Clin Exp Dermatol 2019;44:404-10.
3. Callender VD, Onwudiwe O. Prevalence and etiology of central centrifugal cicatricial alopecia. Arch Dermatol 2011;147:972-4.
4. Vano-Galvan S, Molina-Ruiz AM, Fernandez-Crehuet P, et al. Folliculitis decalvans: a multicentre review of 82 patients. J Eur Acad Dermatol Venereol 2015;29:1750-7.
2. Moreno-Arrones OM, Saceda-Corralo D, Rodrigues-Barata AR, et al. Risk factors associated with frontal fibrosing alopecia: a multicentre case-control study. Clin Exp Dermatol 2019;44:404-10.
3. Callender VD, Onwudiwe O. Prevalence and etiology of central centrifugal cicatricial alopecia. Arch Dermatol 2011;147:972-4.
4. Vano-Galvan S, Molina-Ruiz AM, Fernandez-Crehuet P, et al. Folliculitis decalvans: a multicentre review of 82 patients. J Eur Acad Dermatol Venereol 2015;29:1750-7.

 Encadrés
Encadrés