L’observation d’un aspect anormal des doigts peut orienter essentiellement vers trois tableaux : l’arachnodactylie, les doigts boudinés et l’hippocratisme digital. Un fiche illustrée rédigée par le Dr Sylvain Lescuyer, service de médecine interne des hospices civils de Colmar.
Arachnodactylie
Elle est facilement reconnaissable par deux signes : le poing fermé sur le pouce laisse dépasser sa dernière phalange ; le pouce recouvre l’auriculaire lorsque le patient fait le tour de son poignet controlatéral. Elle est classique dans la maladie de Marfan.
Doigts boudinés
Ils sont associés à des pathologies diverses dont les symptômes orientent le diagnostic : acromégalie devant une dysmorphie, un changement récent de pointure, une hypertension artérielle, un diabète, etc. ; connectivites (notamment sclérodermie systémique en phase œdémateuse) devant un phénomène de Raynaud, des arthralgies, etc. (fig. 1A).
Hippocratisme digital
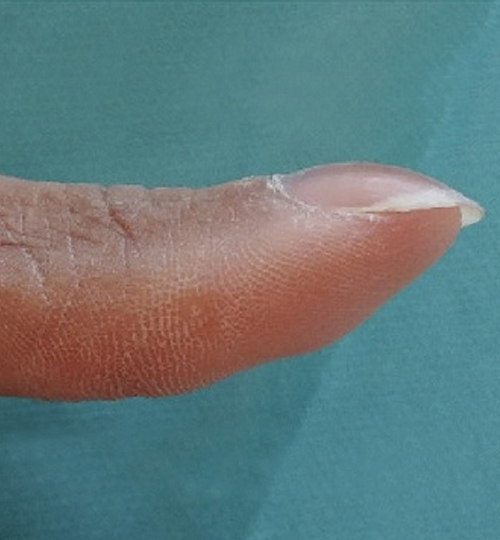
Bien connu, il est reconnaissable par une hypertrophie des phalangettes (fig. 1B). Il est à différencier du pseudo-hippocratisme digital dont les causes sont totalement différentes, en rapport avec des atteintes artérielles et osseuses acrales responsables d’une résorption phalangienne (fig. 1C). L’hippocratisme digital affecte tous les doigts de manière uniforme (parfois unilatéral) tandis que le pseudo-hippocratisme digital n’en touche que quelques-uns. La confusion peut être attribuée à l’aspect bombé que prend l’ongle dans le pseudo-hippocratisme digital, sans rapport avec une hypertrophie des phalangettes (fig. 1D).
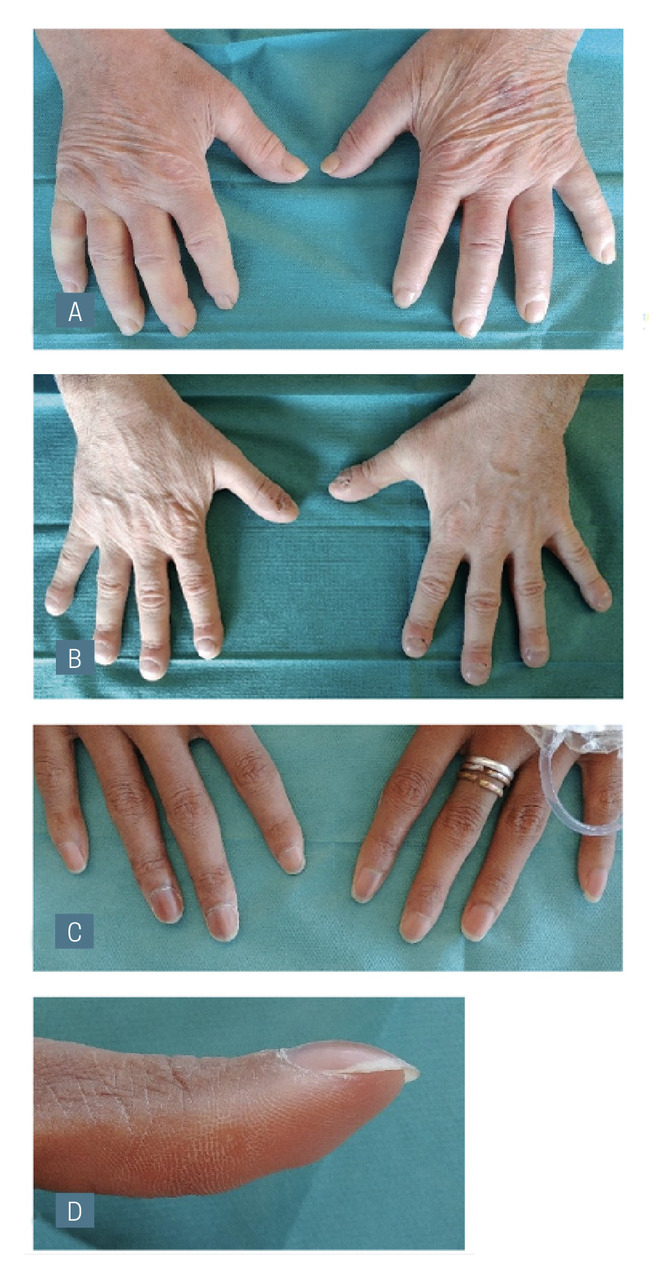
Figure 1
Perte d’élasticité cutanée
La perte d’élasticité cutanée se remarque par la raréfaction des plis cutanés à la face dorsale des phalanges, par un aspect lisse et luisant de la peau, et éventuellement par des complications ulcéreuses (mécaniques dorsales ou ischémiques palmaires). Cette sclérodactylie s’observe surtout en plissant la peau dorsale des deuxièmes phalanges.
Sclérodermie systémique cutanée limitée
Il s’agit de la première pathologie responsable de sclérodactylie. Le phénomène de Raynaud y est quasi-constant et doit être recherché.
La sclérodermie systémique évolue en trois phases : œdémateuse (les doigts sont boudinés [fig. 2A]), scléreuse et atrophique (les doigts sont momifiés et rétractés [fig. 2B]). D’autres signes sont à chercher : télangiectasies au niveau des mains [fig. 3A] ou du visage (typiquement rectangulaires), mégacapillaires (visibles à l’œil nu ou en capillaroscopie, qu’il faudra demander) [fig. 3B], calcinose (fig. 3C), signes viscéraux (reflux gastro-œsophagien, signes d’hypertension pulmonaire) et positivité des anticorps anticentromères.
Un tableau clinique de sclérodermie systémique sans auto-anticorps ou d’évolution rapide doit faire rechercher un cancer sous-jacent.
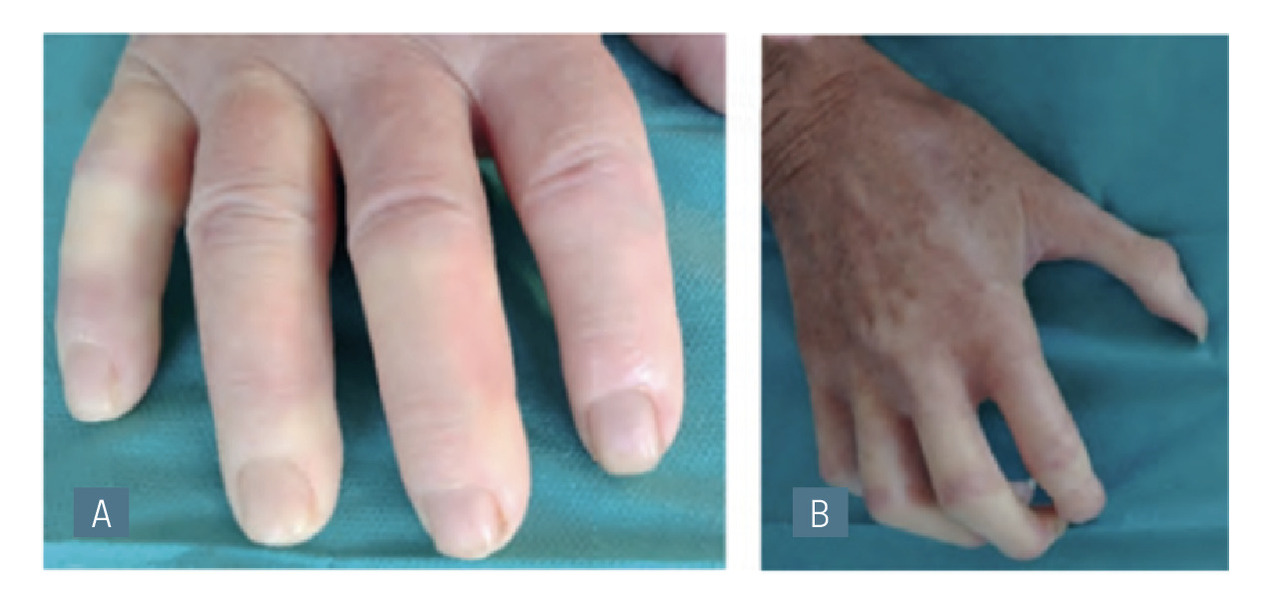
Figure 2
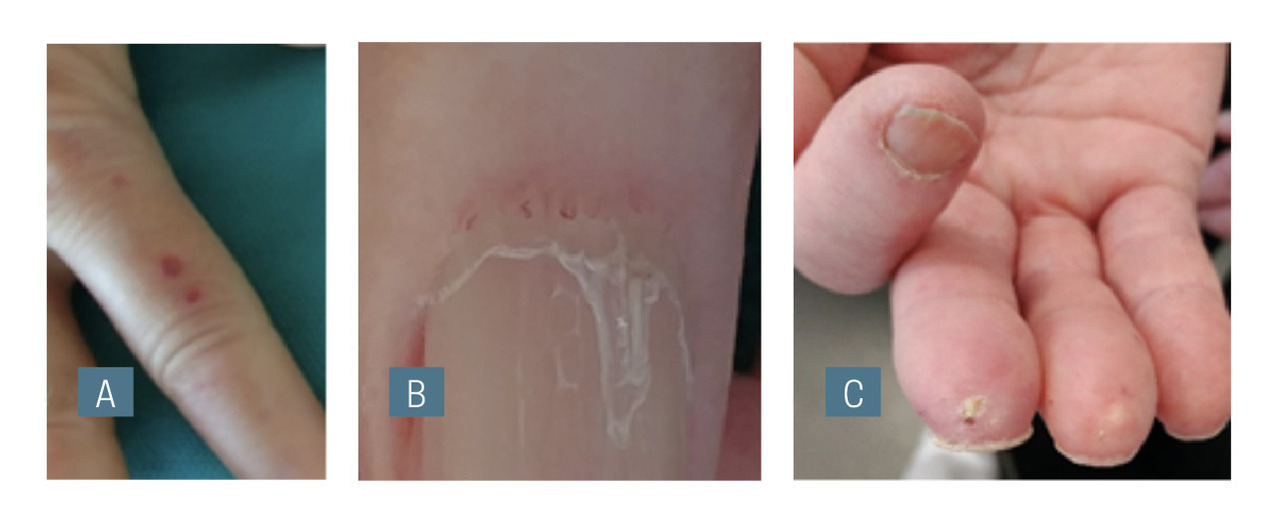
Figure 3
Autres causes possibles
La chéiroarthropathie diabétique et l’arthrose évoluée peuvent également conférer un aspect boudiné et presque scléreux aux doigts.
Il y a de nombreuses autres causes de sclérose cutanée, somme toute assez rares.
Ulcères digitaux
Les ulcères digitaux sont le plus souvent observés dans un contexte de sclérodermie systémique. Pulpaires s’ils sont ischémiques, ils sont liés à un phénomène de Raynaud compliqué. Ils laissent une cicatrice déprimée en guérissant (pitting scar) [fig. 4]. La calcinose et des traumatismes en regard des saillies osseuses peuvent également se compliquer d’ulcères.
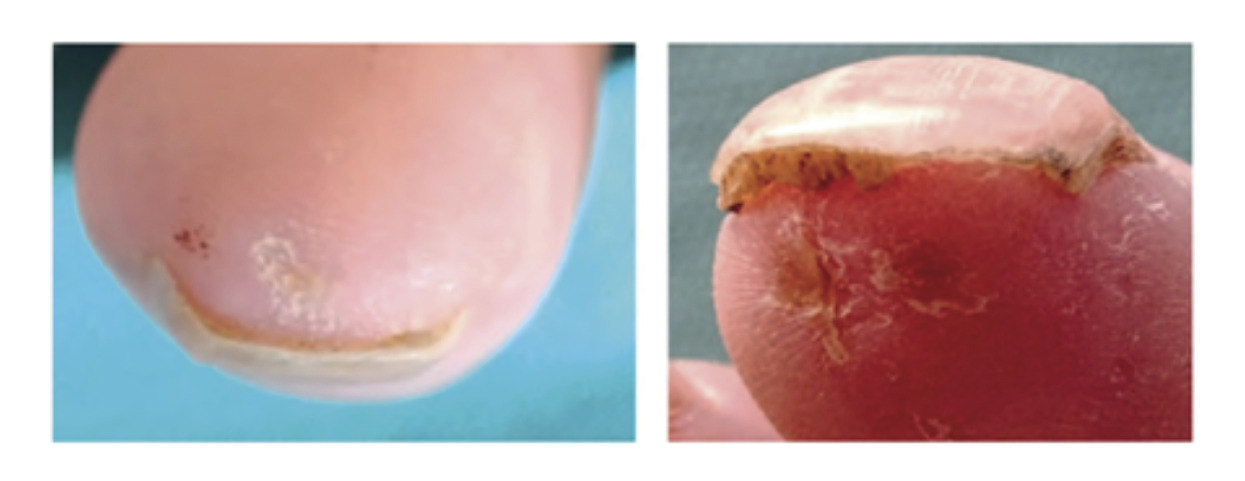
Figure 4
La dermatomyosite à anticorps anti-MDA5 donne typiquement des papules ulcérées des plis palmaires des doigts. Elle est souvent amyopathique et responsable d’une pneumopathie sévère.
Enfin, un ulcère qui ne guérit pas doit faire l’objet d’une biopsie, à la recherche d’un cancer ou d’une mycobactériose.
Ischémies digitales
Les reconnaître ne pose aucun problème au stade de la nécrose. La difficulté réside dans la nécessité de les repérer en amont, au stade ischémique.
Le raisonnement anatomique permet de classer :
- les emboles d’origine cardiaque : troubles du rythme, endocardite ;
- les embole d’origine artérielle : syndrome du défilé cervico-thoraco-brachial, marteau hypothénar ;
- les sténoses artérielles : athérosclérose, vascularite (thrombo-angéite oblitérante notamment) ;
- la formation d’un thrombus artériel : cryopathie, syndrome des anticorps antiphospholipides ;
- les altérations microcirculatoires : sclérodermie systémique, lupus, dermatomyosite.
Les ischémies digitales dans un contexte néoplasique sont aussi possibles, répondant à des mécanismes multiples.
Enfin, l’artérite au cannabis est une entité à connaître. Elle peut en effet mimer une thromboangéite oblitérante (fig. 5).
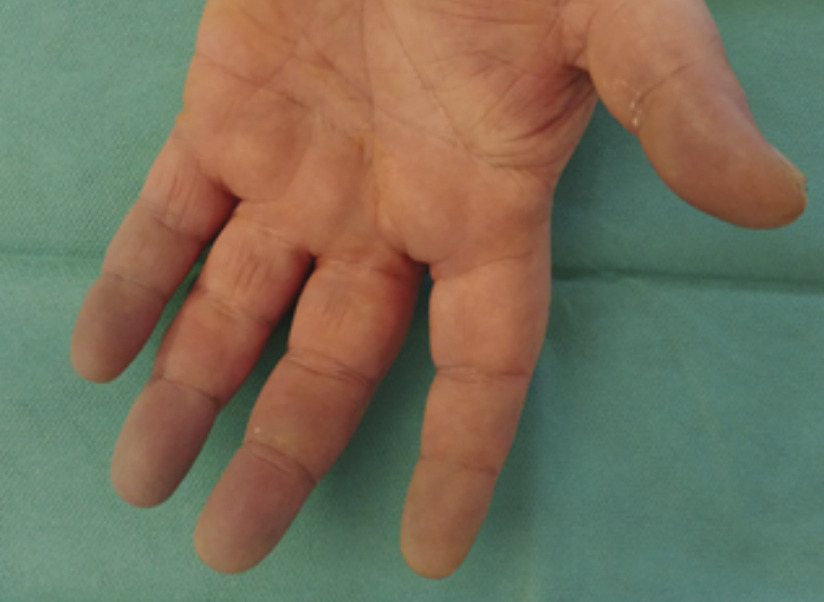
Figure 5
Lescuyer S. Examen clinique des mains [partie 2]. Rev Prat Med Gen 2022;36(1067);219-23.