Urétrites gonococciques
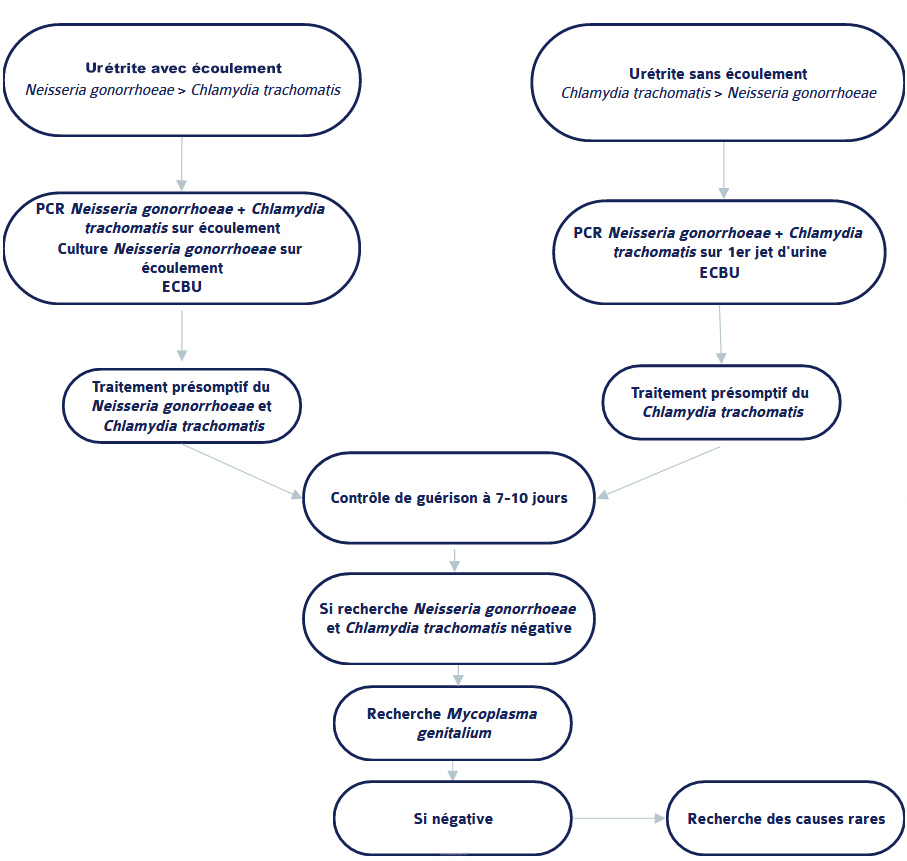
Cliniquement, une urétrite avec écoulement oriente vers une infection par Neisseria gonorrhoeae . Une culture sur écoulement est alors obligatoire (permet la réalisation de l’antibiogramme). Une recherche par PCR (TAAN) de Neisseria gonorrhoeae (et Chlamydia) est possible, mais doit être complétée par une culture en cas de résultat positif (v. algorithme).
Si le gonocoque est la première cause d’urétrite symptomatique, il ne faut pas négliger par ailleurs les localisations anale et pharyngée, souvent asymptomatiques. Un dépistage sur les autres sites est ainsi recommandé (d’autant plus que la localisation pharyngée est propice aux phénomènes d’antibiorésistance) ; il est indiqué chez les patients homosexuels masculins, mais peut aussi être réalisé chez les hétérosexuels : culture + TAAN si anite/rectite, pharyngite ; TAAN seule systématiquement sur les sites asymptomatiques.
La ceftriaxone 1 000 mg en intramusculaire en dose unique est recommandée en première intention (doublement de la dose par rapport aux recos précédentes), pour les infections urogénitales et rectales à gonocoque non compliquées, d’après la Société de pathologie infectieuse de langue française et la Société française de dermatologie (recos 2021) ainsi que la HAS (recos 2024). L’association ceftriaxone 1 000 mg + azithromycine 2 000 mg n’est recommandée que pour les patients revenant d’Asie-Pacifique, en raison des résistances importantes à la ceftriaxone constatées dans ces régions (en cela, ces recos françaises diffèrent des guidelines européennes sur lesquelles elles se fondent, où cette association est indiquée pour tous les patients).
Un contrôle de la guérison est préconisé à 7 - 10 jours.
À noter que la monothérapie par ceftriaxone 1 000 mg est aussi le choix probabiliste approprié en cas d’infection oropharyngée (en insistant sur le test de guérison obligatoire à 2 semaines), mais il convient dans la mesure du possible d’adapter le traitement au profil de résistance.
Urétrites non gonococciques
Cliniquement, une urétrite sans écoulement oriente vers un Chlamydia trachomatis . La recherche par PCR (TAAN) de Chlamydia trachomatis ainsi que de Neisseria gonorrhoeae sur premier jet d’urine sont indiquées (v. algorithme).
Le traitement de première ligne d’une urétrite non gonococcique est la doxycycline 100 mg deux fois par jour pendant 7 jours, selon les dernières recommandations européennes et françaises ; l’azithromycine n’a plus de place désormais qu’en alternative. Plusieurs études ont en effet démontré la supériorité de la doxycycline par rapport à cette dernière, non seulement dans les infections urogénitales à Chlamydia , mais aussi – voire surtout – dans les formes anorectales (tant chez les hommes que chez les femmes).
Un contrôle de la guérison est préconisé à 7 - 10 jours.
Enfin, Mycoplasma genitalium (troisième cause d’urétrites) ne doit pas être recherché systématiquement en parallèle aux autres agents responsables d’IST : dépister et traiter seulement chez les patients symptomatiques (v. algorithme), et chez les partenaires de ces derniers, si possible en associant une recherche de sensibilité aux macrolides (résistant +++). Le traitement des infections non compliquées à M. genitalium repose sur la doxycycline 100 mg/j deux fois par jour pendant 7 jours, suivie, en fonction du profil de résistance, soit par azithromycine (500 mg le 1er jour puis 250 mg/j les jours 2 à 5) soit par moxifloxacine 400 mg/j pendant 7 jours (recos EADV 2022). Un contrôle systématique de guérison est préconisé, à 4 - 5 semaines.
Lire aussi :
HAS. Choix et durées d'antibiothérapies : Urétrites et cervicites non compliquées. 27 août 2021, mis à jour le 12 juillet 2024.
Jensen JS, Cusini M, Gomberg M, et al. 2021 European guideline on the management of Mycoplasma genitalium infections. J Eur Acad Dermatol Venereol 2022;36(5):641-650.