Comment adapter la posologie pour prévenir la thrombose sans accroître le risque hémorragique ?
L’ insuffisance rénale chronique (IRC) est fréquente chez les patients âgés. En France, l’étude des Trois Cités a montré que 13,7 % des 9 000 participants de plus de 65 ans avaient un débit de filtration glomérulaire (DFG) inférieur à 60 mL/min/1,73 m².1
Elle accompagne la maladie thrombo-embolique veineuse (MTEV). Selon l’essai LITE (Longitudinal Investigation of Thromboembolism Etiology), incluant 19 073 sujets suivis pendant 12 ans, l’IRC est un facteur de risque de MTEV : l’incidence de cette dernière augmente lorsque la fonction rénale diminue (1,5 ; 1,9 et 4,5 pour 1 000 patients respectivement chez les patients normorénaux, insuffisants rénaux légers, et modérés à sévères). Le risque relatif de MTEV (ajusté sur l’âge, le sexe et le phototype des patients) est doublé en cas d’IRC.2 De plus, ce risque apparaît tôt dans l’évolution de la dégradation rénale, dès 88 mL/min/1,73 m² selon une analyse poolée de 5 études prospectives (95 154 patients au total).3 Ainsi, la prescription d’antithrombotiques est courante chez les insuffisants rénaux âgés.
Elle accompagne la maladie thrombo-embolique veineuse (MTEV). Selon l’essai LITE (Longitudinal Investigation of Thromboembolism Etiology), incluant 19 073 sujets suivis pendant 12 ans, l’IRC est un facteur de risque de MTEV : l’incidence de cette dernière augmente lorsque la fonction rénale diminue (1,5 ; 1,9 et 4,5 pour 1 000 patients respectivement chez les patients normorénaux, insuffisants rénaux légers, et modérés à sévères). Le risque relatif de MTEV (ajusté sur l’âge, le sexe et le phototype des patients) est doublé en cas d’IRC.2 De plus, ce risque apparaît tôt dans l’évolution de la dégradation rénale, dès 88 mL/min/1,73 m² selon une analyse poolée de 5 études prospectives (95 154 patients au total).3 Ainsi, la prescription d’antithrombotiques est courante chez les insuffisants rénaux âgés.
Évaluer la fonction rénale ?
Le vieillissement et le dysfonctionnement rénal modifient la pharmacocinétique des médicaments, et notamment réduisent leur élimination, ce qui peut se traduire par un surdosage et donc un surrisque hémorragique. La fonction rénale doit être évaluée avant toute prescription.
D’après les recommandations nationales et internationales en néphrologie, il faut utiliser la méthode d’estimation la plus précise possible. À ce jour, les formules CKD-EPI et MDRD sont les plus adaptées à la population âgée (elles ont la même validité dès que le DFG est < 60 mL/min/1,73 m²). Celle de Cockcroft et Gault est imprécise chez le sujet âgé, et fausse en cas d’obésité (IMC > 25). De plus, contrairement aux formules CKD-EPI ou MDRD, elle n’a jamais été validée avec la méthode de dosage de la créatininémie, actuellement utilisée par les laboratoires d’analyses (IDMS).
Pour l’adaptation posologique, le résultat obtenu en mL/min/1,73 m² doit être rapporté à la surface corporelle réelle du patient (multiplié par 1,73 m² et divisé par la surface corporelle), pour obtenir un résultat en mL/min.4 Des calculettes en ligne sont disponibles.
Une réévaluation régulière de la fonction rénale est nécessaire, surtout chez les individus susceptibles d’avoir des comorbidités (déshydratation, traitement diurétique ou néphrotoxique…).
D’après les recommandations nationales et internationales en néphrologie, il faut utiliser la méthode d’estimation la plus précise possible. À ce jour, les formules CKD-EPI et MDRD sont les plus adaptées à la population âgée (elles ont la même validité dès que le DFG est < 60 mL/min/1,73 m²). Celle de Cockcroft et Gault est imprécise chez le sujet âgé, et fausse en cas d’obésité (IMC > 25). De plus, contrairement aux formules CKD-EPI ou MDRD, elle n’a jamais été validée avec la méthode de dosage de la créatininémie, actuellement utilisée par les laboratoires d’analyses (IDMS).
Pour l’adaptation posologique, le résultat obtenu en mL/min/1,73 m² doit être rapporté à la surface corporelle réelle du patient (multiplié par 1,73 m² et divisé par la surface corporelle), pour obtenir un résultat en mL/min.4 Des calculettes en ligne sont disponibles.
Une réévaluation régulière de la fonction rénale est nécessaire, surtout chez les individus susceptibles d’avoir des comorbidités (déshydratation, traitement diurétique ou néphrotoxique…).
Adapter la posologie
On retrouve des informations dans les résumés des caractéristiques du produit (RCP) des médicaments. Toutefois, ces dernières peuvent être incomplètes, non mises à jour ou erronées. Un site internet conçu par des médecins et pharmaciens (www.sitegpr.com) propose les adaptations posologiques à la fonction rénale de 1 500 médicaments, se fondant sur une analyse de la littérature internationale (encadré).
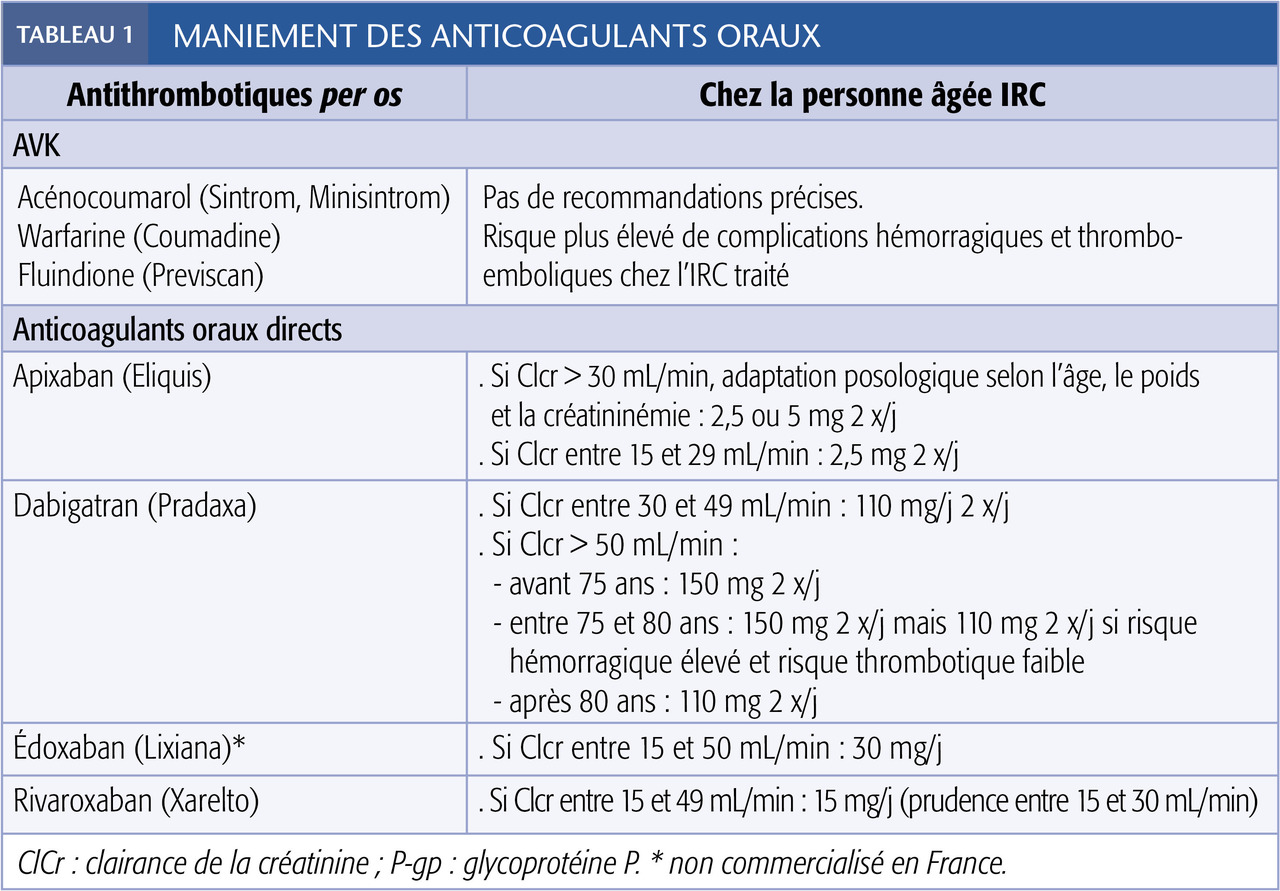
Les antivitamine-K (AVK) sont largement prescrites chez l’IR, malgré l’absence de recommandation précise sur les modalités de maniement. En pratique, les insuf-fisants rénaux sont moins bien pris en charge que les patients à fonction rénale normale, et ont un risque d’accident vasculaire cérébral sous traitement augmenté d’un facteur 3 à 4, celui de saignements majeurs multiplié par 2.5
Les anticoagulants oraux directs(AOD) sont tous éliminés majoritairement par voie rénale. Leur posologie doit être adaptée chez l’IR.
Des études de phase III ont été menées dans cette population, mais les patients ayant un DFG < 30 mL/min/1,73 m² (IRC sévère) étaient exclus.
Dans son rapport de 2014, l’Agence nationale de sécurité du médicament recommande donc la plus grande prudence et des réductions de posologie.
Ainsi, il apparaît délicat de manier les AOD en cas d’IR. Les données de la littérature sont incomplètes ou ne permettent pas de conclure. Des adaptations de dose à la baisse ont été proposées selon l’âge et/ou la fonction rénale et/ou le poids.
Dans la FA, on préconise (tableau 1) :
– en cas d’IR modérée (Clcr entre 30 et 49 mL/min) → dabigatran 110 mg x 2/j ; rivaroxaban 15 mg/j ;
– si IR sévère (Clcr entre 15 et 29 mL/min) ou association d’au moins 2 des carac-téristiques suivantes : poids < 60 kg, âge > 80 ans, IR légère ou modérée (créatinine sérique > 1,5 mg/dL) → apixaban 2,5 mg x 2/j.
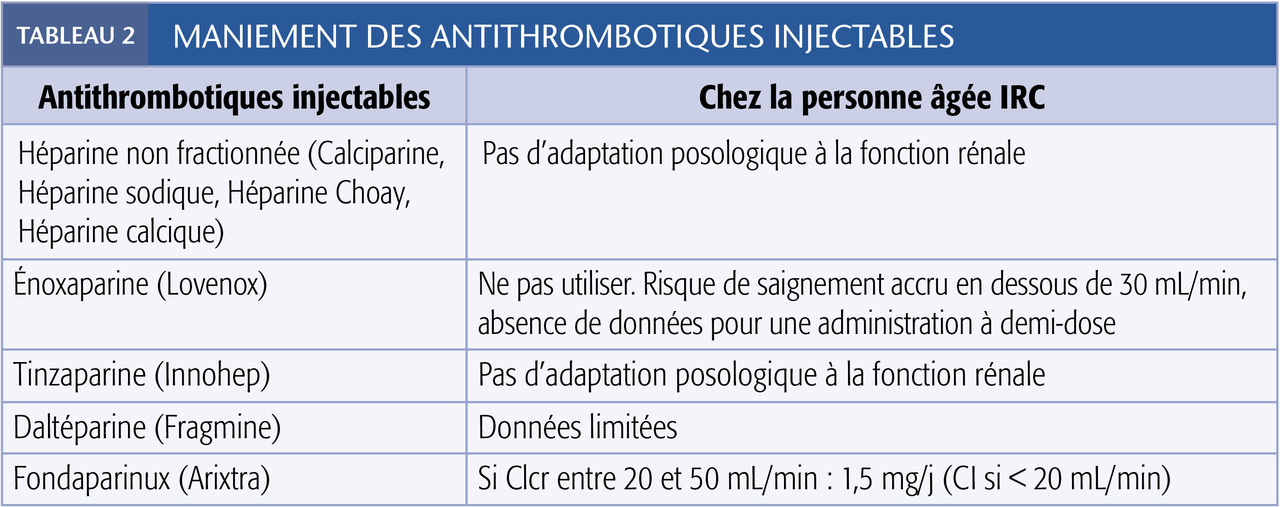
La pharmacocinétique de l’héparine non fractionnée n’est pas modifiée chez les insuffisants rénaux. Elle peut être utilisée à la dose usuelle, quel que soit le niveau de dysfonctionnement rénal. Elle est souvent considérée comme le traitement de référence en cas d’IR sévère. Toutefois, son maniement est difficile et elle n’est pas dénuée de complications (hémorragiques, surcroît de mortalité).
En revanche, pour le fondaparinux (Arixtra), exclusivement éliminé par le rein, une réduction d’un facteur 5 de la clairance corporelle totale du médicament a été rapportée quand le DFG est < 30 mL/min/ 1,73 m² (réduction posologique proposée chez l’IR ; tableau 2).
Les héparines de bas poids moléculaire (HBPM) forment un ensemble très hétérogène de médicaments. Elles sont composées de chaînes d’héparine de longueurs et poids moléculaires divers. Certaines, telle l’énoxaparine, ont une majorité de chaînes courtes, excrétées par voie rénale, alors que d’autres, comme la tinzaparine et la daltéparine, sont surtout faites de chaînes longues, qui ne sont pas éliminées par le rein. L’insuffisance rénale entraîne des modifications de la pharmacocinétique des premières, et donc des difficultés de maniement chez l’IRC.
Des accidents ont conduit en 2002 l’Agence française du médicament à publier des précautions d’emploi et contre-indications pour l’ensemble de la classe thérapeutique.
Depuis, différents travaux ont montré que les HBPM à chaînes longues peuvent être administrées à la posologie usuelle chez l’IRC.
En revanche, bien qu’une révision du RCP de l’énoxaparine ait eu lieu en 2017, son utilisation en dessous de 30 mL/min est associée à un risque de saignement accru ; il n’y a pas de données cliniques disponibles sur son utilisation à demi-dose en cas d’IRC (si le risque hémorragique est réduit, celui de récidive thrombo-embolique pourrait être augmenté).
Les antivitamine-K (AVK) sont largement prescrites chez l’IR, malgré l’absence de recommandation précise sur les modalités de maniement. En pratique, les insuf-fisants rénaux sont moins bien pris en charge que les patients à fonction rénale normale, et ont un risque d’accident vasculaire cérébral sous traitement augmenté d’un facteur 3 à 4, celui de saignements majeurs multiplié par 2.5
Les anticoagulants oraux directs(AOD) sont tous éliminés majoritairement par voie rénale. Leur posologie doit être adaptée chez l’IR.
Des études de phase III ont été menées dans cette population, mais les patients ayant un DFG < 30 mL/min/1,73 m² (IRC sévère) étaient exclus.
Dans son rapport de 2014, l’Agence nationale de sécurité du médicament recommande donc la plus grande prudence et des réductions de posologie.
Ainsi, il apparaît délicat de manier les AOD en cas d’IR. Les données de la littérature sont incomplètes ou ne permettent pas de conclure. Des adaptations de dose à la baisse ont été proposées selon l’âge et/ou la fonction rénale et/ou le poids.
Dans la FA, on préconise (tableau 1) :
– en cas d’IR modérée (Clcr entre 30 et 49 mL/min) → dabigatran 110 mg x 2/j ; rivaroxaban 15 mg/j ;
– si IR sévère (Clcr entre 15 et 29 mL/min) ou association d’au moins 2 des carac-téristiques suivantes : poids < 60 kg, âge > 80 ans, IR légère ou modérée (créatinine sérique > 1,5 mg/dL) → apixaban 2,5 mg x 2/j.
La pharmacocinétique de l’héparine non fractionnée n’est pas modifiée chez les insuffisants rénaux. Elle peut être utilisée à la dose usuelle, quel que soit le niveau de dysfonctionnement rénal. Elle est souvent considérée comme le traitement de référence en cas d’IR sévère. Toutefois, son maniement est difficile et elle n’est pas dénuée de complications (hémorragiques, surcroît de mortalité).
En revanche, pour le fondaparinux (Arixtra), exclusivement éliminé par le rein, une réduction d’un facteur 5 de la clairance corporelle totale du médicament a été rapportée quand le DFG est < 30 mL/min/ 1,73 m² (réduction posologique proposée chez l’IR ; tableau 2).
Les héparines de bas poids moléculaire (HBPM) forment un ensemble très hétérogène de médicaments. Elles sont composées de chaînes d’héparine de longueurs et poids moléculaires divers. Certaines, telle l’énoxaparine, ont une majorité de chaînes courtes, excrétées par voie rénale, alors que d’autres, comme la tinzaparine et la daltéparine, sont surtout faites de chaînes longues, qui ne sont pas éliminées par le rein. L’insuffisance rénale entraîne des modifications de la pharmacocinétique des premières, et donc des difficultés de maniement chez l’IRC.
Des accidents ont conduit en 2002 l’Agence française du médicament à publier des précautions d’emploi et contre-indications pour l’ensemble de la classe thérapeutique.
Depuis, différents travaux ont montré que les HBPM à chaînes longues peuvent être administrées à la posologie usuelle chez l’IRC.
En revanche, bien qu’une révision du RCP de l’énoxaparine ait eu lieu en 2017, son utilisation en dessous de 30 mL/min est associée à un risque de saignement accru ; il n’y a pas de données cliniques disponibles sur son utilisation à demi-dose en cas d’IRC (si le risque hémorragique est réduit, celui de récidive thrombo-embolique pourrait être augmenté).
Encadre
GPR (www.sitegpr.com) est un site sur le bon usage du médicament, conçu par des médecins et pharmaciens, et parrainé par 15 sociétés savantes. L’accès est réservé aux professionnels de santé, et gratuit pour ceux exerçant en France.
Plusieurs outils sont disponibles pour le maniement des médicaments chez le patient âgé :
• calculettes d’estimation de la fonction rénale ;
• adaptations posologiques (par molécule ou analyse d’ordonnance) ;
• informations sur la toxicité rénale ;
• interactions pharmacologiques.
Sources : documents réglementaires (RCP des produits), référentiels validés, analyse médico-scientifique experte des données de la littérature internationale.
Références
1. Breton G, Froissart M, Janus N, et al. Inappropriate drug use and mortality in community- dwelling elderly with impaired kidney function–the Three-City population-based study. Nephrol Dial Transplant 2011;26:2852-9.
2. Wattanakit K, Cushman M, Stehman-Breen C, Heckbert SR, Folsom AR. Chronic kidney disease increases risk for venous thromboembolism. J Am Soc Nephrol 2008;19:135-40.
3. Mahmoodi BK, Gansevoort RT, Næss IA, et al. Association of mild to moderate chronic kidney disease with venous thromboembolism: pooled analysis of five prospective general population cohorts. Circulation 2012;126:1964-71.
4. Delanaye P, Flamant M, Cavalier É, et al. [Dosing adjustment and renal function: Which equation(s)?]. Nephrol Ther 2016;12:18-31.
5. Janus N, Laroche JP, Mahé I, Launay-Vacher V. Maladie thromboembolique veineuse : faut-il encore évaluer la fonction rénale du patient avant un traitement anticoagulant ? J Pharm Clin 2015;34: 57-65.
2. Wattanakit K, Cushman M, Stehman-Breen C, Heckbert SR, Folsom AR. Chronic kidney disease increases risk for venous thromboembolism. J Am Soc Nephrol 2008;19:135-40.
3. Mahmoodi BK, Gansevoort RT, Næss IA, et al. Association of mild to moderate chronic kidney disease with venous thromboembolism: pooled analysis of five prospective general population cohorts. Circulation 2012;126:1964-71.
4. Delanaye P, Flamant M, Cavalier É, et al. [Dosing adjustment and renal function: Which equation(s)?]. Nephrol Ther 2016;12:18-31.
5. Janus N, Laroche JP, Mahé I, Launay-Vacher V. Maladie thromboembolique veineuse : faut-il encore évaluer la fonction rénale du patient avant un traitement anticoagulant ? J Pharm Clin 2015;34: 57-65.

 Encadrés
Encadrés