Compulsions, obsessions, doutes et évitements
Si la présence d’obsessions ou de compulsions sont deux critères clés du diagnostic de trouble obsessionnel-compulsif (TOC) dans la 5e version du Manuel diagnostique et statistique des troubles mentaux (DSM-5),1 c’est souvent l’anxiété qui représente une des plaintes principales du patient. Cette anxiété est constante, avec des exacerbations en rapport avec les symptômes du TOC. Elle est certainement renforcée par le doute, le caractère incontrôlable du TOC et l’impression que rapportent souvent les patients, celle de « devenir fou ».
Compulsions : répéter sans cesse
Les compulsions sont les manifestations les plus visibles du TOC, et des symptômes qui sont aussi fréquemment décrits comme motif de consultation. Elles se manifestent le plus souvent par des comportements que le patient se sent contraint de réaliser, souvent de façon ritualisée et répétée, pour prévenir ou réduire une anxiété.1 Les plus fréquentes sont les vérifications répétées (portes, robinets, lumières, gaz, etc.) et les lavages excessifs (mains, douches, objets divers, etc.). Elles peuvent aussi prendre la forme d’actes mentaux, et sont alors plus complexes à mettre en évidence. Ce sont souvent des vérifications mentales, comme lorsque le patient se rejoue certaines scènes du quotidien dans sa tête, aussi des prières récitées intérieurement, ou des images positives qu’il évoque pour « annuler » des images négatives. Le patient en reconnaît souvent le caractère absurde ou excessif.
Obsessions : idées fixes anxiogènes
Les obsessions sont parfois plus difficiles à mettre en évidence lors de la première consultation. Ce sont des pensées ou des images, intrusives, répétées, angoissantes et difficiles à rejeter. Généralement, le patient essaye de les diminuer ou de prévenir leur apparition avec les compulsions et les évitements de certaines situations. Les exemples les plus fréquents sont les obsessions de la saleté et la peur de commettre une erreur. Nous avons probablement tous des pensées intrusives (« Est-ce que j’ai bien fermé ma voiture à clé ? »), mais les aspects pathologiques des obsessions résident dans leur répétition, leur caractère fixe, anxiogène et la difficulté à les rejeter.2 Pour mieux les repérer, on peut demander au patient « Que se passerait-il si je vous demandais de ne pas faire votre compulsion ? » et « Pourquoi seriez-vous angoissé ? ». On peut alors mettre en évidence le degré d’anxiété ressenti et l’objectif de la compulsion, qui est souvent de réduire l’angoisse associée à l’obsession.
Omniprésence du doute
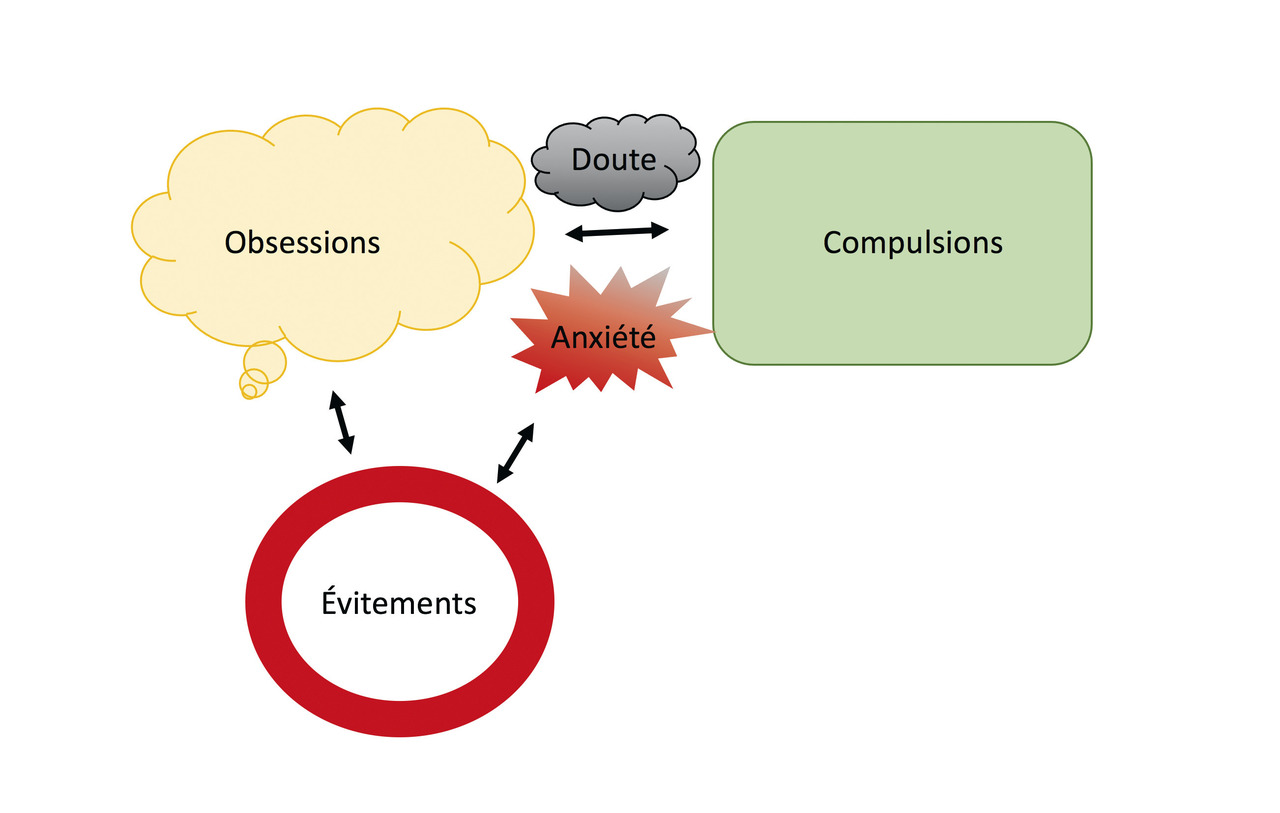
Il est intéressant de noter que, dans le quotidien, les obsessions sont fondées sur des hypothèses, comme par exemple « Il se peut que ma voiture ne soit pas correctement fermée » ou « Qui me dit que je n’ai pas blessé quelqu’un sans m’en rendre compte ? ». Le doute est très fréquemment rapporté par les patients atteints de TOC. Ils doutent de leurs obsessions, fondées sur des hypothèses, et aussi de la bonne réalisation de leurs compulsions (« Je ne me suis peut-être pas correctement lavé les mains »), motivant leur répétition.2
Repérer les évitements
L’évitement de situations anxiogènes est un autre élément phare du tableau clinique du TOC. Il n’est pourtant pas toujours spontanément évoqué par le patient. Il s’agit souvent d’éviter de se rendre dans certains lieux (les hôpitaux, les gares, chez certaines personnes…), de faire certaines tâches (envoyer un mail, ouvrir une porte, sortir de chez soi…), d’inviter des personnes chez soi ou de déléguer à des proches (laver un objet à la place du patient, fermer la porte à sa place…). Ils sont importants à prendre en compte car ils sont un marqueur de la sévérité du TOC. En effet, c’est souvent parce que l’anxiété est trop forte, ou les compulsions trop contraignantes que le patient en arrive à préférer éviter la situation. C’est pour cela que certains patients sévères souffrant de TOC de propreté ne se lavent plus, ou demandent à leur proche de le faire, les compulsions de lavage étant devenues trop longues et trop anxiogènes.
La « logique » du TOC
Souvent, les patients expliquent clairement que la réalisation de leurs compulsions, bien qu’absurdes, est motivée par la présence des obsessions, du doute et de l’anxiété associée (fig. 1 ). Nous savons pourtant que si la réalisation de la compulsion, ou d’un évitement, permet de diminuer immédiatement l’anxiété, elle renforce le TOC à long terme.2
La thématique des obsessions et compulsions est le plus souvent très cohérente, c’est-à-dire conforme à ce que l’on pourrait attendre dans un raisonnement commun, mais présent de façon excessive. Par exemple, si je sens que mes mains sont sales, il paraît cohérent d’aller les laver. De même, si j’ai peur d’avoir blesser quelqu’un sans m’en rendre compte, je vais revenir sur mes pas pour vérifier que personne n’est blessé. Il y a, en revanche, certains liens entre obsessions et compulsions qui obéissent à la « logique du TOC ». C’est évidemment le cas des pensées magiques : « Si je ne tape pas trois fois sur ce coin de table, ma mère risque de mourir. » On voit bien qu’ici le lien entre la mort de sa mère et taper sur la table n’a rien d’évident…
Cette association qui suit la « logique du TOC » peut aussi se retrouver dans des thématiques plus classiques comme le lavage ou les vérifications. Certains objets peuvent être nettoyés car considérés comme contaminés par le TOC alors qu’il n’y a pas de raison cohérente. Ainsi, les patients disent souvent qu’ils ne savent pas pourquoi ils réalisent les compulsions.
Cette absence de lien évident entre obsessions et compulsions peut aussi se retrouver lorsque le TOC évolue depuis de nombreuses années. Les gestes ont été tellement répétés, ritualisés, et arrivent de plus en plus rapidement après le début de la montée d’anxiété (parfois même avant) qu’ils deviennent automatiques. Ils perdent alors progressivement leur lien avec l’obsession.
La thématique des obsessions et compulsions est le plus souvent très cohérente, c’est-à-dire conforme à ce que l’on pourrait attendre dans un raisonnement commun, mais présent de façon excessive. Par exemple, si je sens que mes mains sont sales, il paraît cohérent d’aller les laver. De même, si j’ai peur d’avoir blesser quelqu’un sans m’en rendre compte, je vais revenir sur mes pas pour vérifier que personne n’est blessé. Il y a, en revanche, certains liens entre obsessions et compulsions qui obéissent à la « logique du TOC ». C’est évidemment le cas des pensées magiques : « Si je ne tape pas trois fois sur ce coin de table, ma mère risque de mourir. » On voit bien qu’ici le lien entre la mort de sa mère et taper sur la table n’a rien d’évident…
Cette association qui suit la « logique du TOC » peut aussi se retrouver dans des thématiques plus classiques comme le lavage ou les vérifications. Certains objets peuvent être nettoyés car considérés comme contaminés par le TOC alors qu’il n’y a pas de raison cohérente. Ainsi, les patients disent souvent qu’ils ne savent pas pourquoi ils réalisent les compulsions.
Cette absence de lien évident entre obsessions et compulsions peut aussi se retrouver lorsque le TOC évolue depuis de nombreuses années. Les gestes ont été tellement répétés, ritualisés, et arrivent de plus en plus rapidement après le début de la montée d’anxiété (parfois même avant) qu’ils deviennent automatiques. Ils perdent alors progressivement leur lien avec l’obsession.
Thématique des symptômes
Laveurs et vérificateurs
Ce sont certainement les thématiques les plus connues du TOC. Ce sont aussi les plus fréquentes. Les compulsions de lavage des mains, du corps, d’objets sont le plus souvent liées à la peur de la saleté, d’une maladie en particulier (le sida, par exemple) ou des sécrétions corporelles. La contamination se propage souvent sur chaque objet qui a été touché, créant parfois des « territoires propres et sales » avec parfois des zones de décontamination entre ces deux territoires. Les lavages sont plus longs, répétés ou avec des rituels particuliers (ordre de lavage des parties du corps, type de savon utilisé, lingettes). Ils peuvent être parfois très handicapants et conduire à des lésions cutanées, souvent sur les mains. Ils sont aussi liés à beaucoup d’évitements, comme porter des gants, éviter de toucher les poignées de porte, ne pas utiliser les toilettes publiques. Il peut y avoir aussi des conséquences économiques importantes dues au coût de l’eau, des produits d’entretien et des objets qui sont parfois jetés car « contaminés ».
Les vérifications se trouvent associées à de multiples obsessions. On peut classiquement vérifier que rien n’a été perdu dans son sac, que la porte est bien fermée, que les appareils ménagers sont bien débranchés. Le patient a alors peur qu’une catastrophe se produise par sa faute. Il est aussi fréquent de vérifier que rien de mal n’a pu être commis sans le vouloir et sans s’en rendre compte comme pousser quelqu’un sous le métro, écraser quelqu’un en voiture, dire une injure. Elles sont souvent répétées et peuvent être très chronophages. Les vérifications sont le plus souvent visibles : tourner la clé plusieurs fois dans la serrure ou pousser sur la porte, regarder fixement le four, faire demi-tour sur le quai du métro, ou demander de faire répéter des phrases à ses proches… Mais les vérifications sont parfois mentales, et alors moins repérables. Certains patients peuvent ainsi réciter des listes dans leur tête ou se rejouer des scènes du quotidien très précisément.
Les vérifications se trouvent associées à de multiples obsessions. On peut classiquement vérifier que rien n’a été perdu dans son sac, que la porte est bien fermée, que les appareils ménagers sont bien débranchés. Le patient a alors peur qu’une catastrophe se produise par sa faute. Il est aussi fréquent de vérifier que rien de mal n’a pu être commis sans le vouloir et sans s’en rendre compte comme pousser quelqu’un sous le métro, écraser quelqu’un en voiture, dire une injure. Elles sont souvent répétées et peuvent être très chronophages. Les vérifications sont le plus souvent visibles : tourner la clé plusieurs fois dans la serrure ou pousser sur la porte, regarder fixement le four, faire demi-tour sur le quai du métro, ou demander de faire répéter des phrases à ses proches… Mais les vérifications sont parfois mentales, et alors moins repérables. Certains patients peuvent ainsi réciter des listes dans leur tête ou se rejouer des scènes du quotidien très précisément.
Bien d’autres thématiques
L’ensemble des thématiques généralement observées chez les patients atteints de TOC se trouvent dans la Yale-Brown obsessive-compulsive scale (Y-BOCS) [outil d’évaluation de référence du TOC dans le monde ; v. infra].3 On y trouve, en plus des laveurs et vérificateurs, des TOC liés à l’ordre, au rangement, à la symétrie, ou encore la présence de rituels de répétition comme relire ou réécrire (fig. 2 ). Il est aussi important de remarquer la présence d’obsessions liées à la sexualité ou à la religion. Généralement, il s’agit de la peur d’être homosexuel, pédophile ou d’avoir des images incestueuses ; il s’agit bien d’une « peur d’être » alors qu’on ne le souhaite pas, il n’y a pas de « désir de ». Il en est de même pour les obsessions liées à la religion, avec souvent la peur de blasphémer. Les compulsions associées sont généralement des vérifications mentales sur ses attirances ou comportementales de n’avoir rien fait de mal, ou des répétitions de prières.
Ces thématiques sont importantes à aborder lorsqu’on soupçonne un TOC car elles sont souvent taboues et non décrites spontanément. Le fait de donner des exemples de TOC liés à la sexualité ou à la religion permet de dédramatiser la thématique et de renforcer la relation thérapeutique. Et on peut ainsi rassurer rapidement le patient : il n’est ni possédé ni pervers !
Ces thématiques sont importantes à aborder lorsqu’on soupçonne un TOC car elles sont souvent taboues et non décrites spontanément. Le fait de donner des exemples de TOC liés à la sexualité ou à la religion permet de dédramatiser la thématique et de renforcer la relation thérapeutique. Et on peut ainsi rassurer rapidement le patient : il n’est ni possédé ni pervers !
Thématiques atypiques
Bien que peu fréquent, il est possible d’observer des thématiques de TOC qui ne sont pas répertoriées dans la check-list de la Y-BOCS et qui sont parfois uniques. Il est d’ailleurs important de noter que dans cette liste de symptômes, on trouve des groupes « obsessions et compulsions diverses » et « autres », qui signifient que les thématiques du TOC ne sont pas toutes répertoriées. Le risque est de passer à côté du diagnostic de TOC ou de penser à tort à un trouble psychotique, d’autant plus si le patient n’a pas un bon insight (v. page 774).
Ainsi, certains patients peuvent avoir peur d’être « contaminés » par une personne qu’ils considèrent comme mauvaise et donc de devenir une mauvaise personne à leur tour. On peut également citer le cas d’un patient qui avait peur que son nez se transforme lorsqu’il croise quelqu’un qui a un « vilain nez ». Cette peur était très bien critiquée et suivie de compulsions, avec des regards fréquents dans le miroir, des réassurances auprès de ses proches, des évitements de certaines personnes.
Dans ces exemples, on retrouve donc la présence d’obsessions, de compulsions, et plus généralement les critères du DSM-5. Ce sont ces critères qui doivent conduire au diagnostic de TOC et non la thématique, qui peut être un piège.
Ainsi, certains patients peuvent avoir peur d’être « contaminés » par une personne qu’ils considèrent comme mauvaise et donc de devenir une mauvaise personne à leur tour. On peut également citer le cas d’un patient qui avait peur que son nez se transforme lorsqu’il croise quelqu’un qui a un « vilain nez ». Cette peur était très bien critiquée et suivie de compulsions, avec des regards fréquents dans le miroir, des réassurances auprès de ses proches, des évitements de certaines personnes.
Dans ces exemples, on retrouve donc la présence d’obsessions, de compulsions, et plus généralement les critères du DSM-5. Ce sont ces critères qui doivent conduire au diagnostic de TOC et non la thématique, qui peut être un piège.
Dynamiques des thématiques
Il est fréquent de voir chez un même patient plusieurs thématiques de TOC présentes en même temps. Souvent, une des thématiques est au premier plan et les autres sont moins sévères et ne constituent parfois pas une plainte. Ces thématiques moins sévères sont intéressantes à repérer dans le cadre d’une future thérapie cognitive et comportementale (TCC) car elles seront certainement travaillées en premier (v. p. 793 ).2
Il est aussi fréquent de voir un patient changer de thématique au fur et à mesure des années, sans que celles-ci aient un rapport particulier entre elles. Ainsi, un patient peut être gêné par la peur de blasphémer dans l’enfance, puis cette peur disparaît (parfois spontanément), et des vérifications de la porte, des cadenas, des mails commencent à le handicaper. Généralement, les patients n’expliquent pas ces changements de thématiques.
Il est aussi fréquent de voir un patient changer de thématique au fur et à mesure des années, sans que celles-ci aient un rapport particulier entre elles. Ainsi, un patient peut être gêné par la peur de blasphémer dans l’enfance, puis cette peur disparaît (parfois spontanément), et des vérifications de la porte, des cadenas, des mails commencent à le handicaper. Généralement, les patients n’expliquent pas ces changements de thématiques.
Sévérité des obsessions et compulsions
Mesure de la sévérité avec l’échelle Y-BOCS
La Y-BOCS est l’outil le plus utilisé pour mesurer la sévérité du TOC.3 Elle est fondée sur un entretien semi-structuré qui va évaluer la sévérité des obsessions d’une part et des compulsions d’autre part. Pour ces deux grandes classes de symptômes, le patient est interrogé sur le temps consacré (combien d’heures par jour), le degré d’angoisse généralement associé aux obsessions ou compulsions et le degré de gêne occasionné. On note également la fréquence des tentatives de résistance aux symptômes mises en place par le patient, et enfin le succès (ou non) de ces tentatives de lutte.
Balance entre obsessions et compulsions
Trois formes de TOC ont été mises en évidence d’après l’importance des obsessions et compulsions. La forme mixte du TOC, accordant une part aussi importante aux obsessions qu’aux compulsions, est la plus fréquente.2 Le patient décrit alors des idées obsédantes quotidiennes qu’il tente de canaliser par des comportements compulsifs qui sont chronophages.
Dans le TOC à dominance obsessionnelle, la sévérité du TOC est majoritairement liée aux obsessions. Les idées obsédantes sont souvent associées à des rituels mentaux, moins faciles à mettre en évidence (par exemple, des ruminations incessantes, se rejouer une scène dans la tête), ou des tentatives de réassurance sous forme de questions aux proches ou de consultation sur internet.
Enfin, le TOC à dominance compulsive comporte des obsessions généralement très peu élaborées ou absentes. Les compulsions sont alors au premier plan et effectuées en réponse à « de l’anxiété » et non à une peur de quelque chose de précis. Les compulsions de symétrie, d’ordre ou d’exactitude en sont l’exemple le plus évident lorsqu’elles ne sont pas sous-tendues par une pensée magique (« Sinon ma mère risque de mourir »). Cette forme de TOC comporte parfois des symptômes difficiles à distinguer des tics.
Dans le TOC à dominance obsessionnelle, la sévérité du TOC est majoritairement liée aux obsessions. Les idées obsédantes sont souvent associées à des rituels mentaux, moins faciles à mettre en évidence (par exemple, des ruminations incessantes, se rejouer une scène dans la tête), ou des tentatives de réassurance sous forme de questions aux proches ou de consultation sur internet.
Enfin, le TOC à dominance compulsive comporte des obsessions généralement très peu élaborées ou absentes. Les compulsions sont alors au premier plan et effectuées en réponse à « de l’anxiété » et non à une peur de quelque chose de précis. Les compulsions de symétrie, d’ordre ou d’exactitude en sont l’exemple le plus évident lorsqu’elles ne sont pas sous-tendues par une pensée magique (« Sinon ma mère risque de mourir »). Cette forme de TOC comporte parfois des symptômes difficiles à distinguer des tics.
Évitements et implication des proches
Les évitements sont fréquents dans le TOC (fig. 1) et parfois difficiles à mettre en évidence car le patient ne les rapporte pas souvent spontanément. On remarque cependant que les évitements, pourtant marqueurs de la sévérité du TOC, ne sont pas directement cotés dans la Y-BOCS. On peut supposer qu’ils contribuent à la gêne occasionnée par le TOC de façon générale.
Ces évitements sont parfois rendus possibles par les proches du patient, qui font les choses à sa place. Il s’agit parfois de petits actes du quotidien (ouvrir une porte, fermer un robinet, poster une lettre…) ou parfois des actes plus contraignants (laver le patient, faire toutes les tâches ménagères, le regarder se laver les mains…). Les proches peuvent aussi être amenés à éviter certaines choses demandées par le patient, comme ne pas toucher des éléments « contaminés » dans la maison ou dehors, ne pas dire certains mots qui « portent malheur ». Cette implication des proches fait aussi partie des symptômes du TOC et doit être prise en charge pour évaluer l’effet de la thérapie, que ce soit une TCC ou des médicaments.
Il est d’ailleurs conseillé de recevoir les proches en consultation. Cela permet d’une part de leur expliquer le diagnostic, certains pensant que le patient « le fait exprès » ou « n’a pas de volonté », et d’autre part d’avoir des informations complémentaires sur la symptomatologie du TOC. En effet, beaucoup de patients ne parlent pas spontanément de l’implication de leurs proches dans les TOC. De plus, les proches repèrent parfois des rituels auxquels le patient ne prêtait pas attention.
Ces évitements sont parfois rendus possibles par les proches du patient, qui font les choses à sa place. Il s’agit parfois de petits actes du quotidien (ouvrir une porte, fermer un robinet, poster une lettre…) ou parfois des actes plus contraignants (laver le patient, faire toutes les tâches ménagères, le regarder se laver les mains…). Les proches peuvent aussi être amenés à éviter certaines choses demandées par le patient, comme ne pas toucher des éléments « contaminés » dans la maison ou dehors, ne pas dire certains mots qui « portent malheur ». Cette implication des proches fait aussi partie des symptômes du TOC et doit être prise en charge pour évaluer l’effet de la thérapie, que ce soit une TCC ou des médicaments.
Il est d’ailleurs conseillé de recevoir les proches en consultation. Cela permet d’une part de leur expliquer le diagnostic, certains pensant que le patient « le fait exprès » ou « n’a pas de volonté », et d’autre part d’avoir des informations complémentaires sur la symptomatologie du TOC. En effet, beaucoup de patients ne parlent pas spontanément de l’implication de leurs proches dans les TOC. De plus, les proches repèrent parfois des rituels auxquels le patient ne prêtait pas attention.
Prendre en compte la dépression
Le TOC peut subir une augmentation, parfois brutale, de la sévérité. Cela peut être en rapport avec la survenue d’un épisode dépressif majeur, qui est la comorbidité la plus fréquente du TOC. Dans ce cas, la lutte contre les obsessions et compulsions est alors plus difficile, voire inexistante, renforçant le sentiment d’échec du patient. Le degré d’anxiété associé aux symptômes est aussi souvent majoré. La poursuite d’une TCC est aussi plus difficile.
Références
1. American Psychiatric Association. Diagnostic and statistical manual of mental disorders. Fifth edition. Washington DC : American Psychiatric Association, 2013.
2. Clair AH, Trybou V. Comprendre et traiter les troubles obsessionnels compulsifs. Paris : Dunod, 2016.
3. Goodman WK, Price LH, Rasmussen SA, et al. The Yale-Brown Obsessive-Compulsive Scale. I. Development, use, and reliability. Arch Gen Psychiatry 1989;46:1006-11.
2. Clair AH, Trybou V. Comprendre et traiter les troubles obsessionnels compulsifs. Paris : Dunod, 2016.
3. Goodman WK, Price LH, Rasmussen SA, et al. The Yale-Brown Obsessive-Compulsive Scale. I. Development, use, and reliability. Arch Gen Psychiatry 1989;46:1006-11.