Classes et formulations disponibles
Formulation et galénique sont également importantes à prendre en compte lors de la prescription. Elles sont choisies principalement en fonction du type et de la localisation des lésions, mais aussi de l’adhésion thérapeutique. Schématiquement, on dispose de :
–pommades : à appliquer sur les plaques épaisses, les zones lichénifiées et en cas de xérose importante ;
–crèmes : réservées aux grandes surfaces ; peuvent être utilisées au niveau des plis si les lésions sont peu suintantes ;
–lotions : adaptées aux zones pileuses et aux plis ;
–gels ou mousses : principalement sur le cuir chevelu.
Indications et effets indésirables
Les effets indésirables sont principalement locaux (
La toxicité systémique est extrêmement rare. En effet, une étude a montré qu’au bout de 24 heures (application matin et soir), moins de 2 % de la dose d’hydrocortisone est absorbée dans la circulation sanguine. Cependant, il faut y penser en cas d’utilisation au long cours sur une grande surface, en particulier chez l’enfant et la personne âgée (au-delà du seuil de 50 g par semaine d’un dermocorticoïde de classe III).1
Freins à la prescription
L’adhésion thérapeutique est également cruciale. En effet, les applications répétées au long cours sont très contraignantes pour les patients, qui finissent souvent par les arrêter prématurément. Une étude récente évaluant l’ouverture des tubes de dermocorticoïdes par un dispositif électronique a montré que la non-adhésion totale (le tube n’est pas ouvert) était de 90 % à 1 an.4 Cette notion est fondamentale chez les malades ayant des maladies chroniques évoluant par poussées, comme le psoriasis ou la dermatite atopique. En cas d’échec thérapeutique, on recommande de compter le nombre de tubes utilisés par le sujet depuis la dernière consultation.
Modalités de prescription en pratique
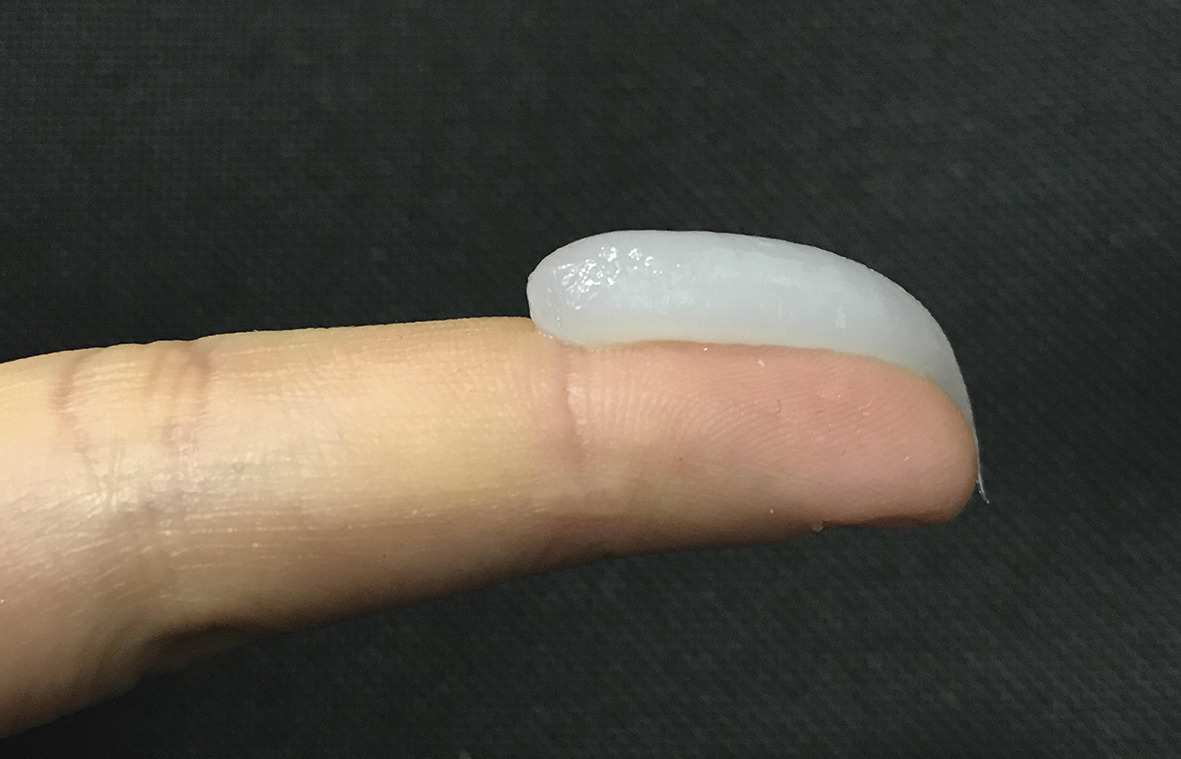
Concernant la quantité, la règle de la phalangette est très utile : une dose de dermocorticoïde recouvrant la dernière phalange (0,5 g) permet de traiter une zone correspondant à 2 paumes de mains (
Dans la dermatite atopique, il n’est plus recommandé d’arrêter progressivement les dermocorticoïdes en espaçant les applications. Il suffit de traiter les zones inflammatoires tant qu’elles persistent : les lésions diminuant en surface, la quantité de produit sera automatiquement réduite. Ces consignes, plus simples pour le patient, sont mieux suivies.
En cas de traitement d’entretien, dans la dermatite atopique et le psoriasis, on conseille une stratégie proactive, qui consiste à appliquer les dermocorticoïdes 2 fois par semaine sur les zones récidivant fréquemment, afin de prévenir les poussées.5
Effets indésirables possibles des dermocorticoïdes
Effets indésirables locaux
• Troubles cutanés secondaires à l’atrophie : télangiectasie, purpura de Bateman, amincissement épidermique en papier à cigarette, ulcérations, retard de cicatrisation
• Infections locales : aggravation d’une candidose, d’une démocidose, dermatophytie, herpès
• Troubles oculaires (si application péri-oculaire) : cataracte, glaucome
• Eczéma allergique de contact (au corticoïde lui-même ou à un excipient)
• Autres troubles cutanés : acné, dermatite péri-orale, rosacée, hirsutisme, hyperpigmentation, hypopigmentation, photosensibilité
Effets indésirables systémiques (rares +++)*
• Troubles endocriniens : syndrome de Cushing, vergetures, retard de croissance
• Métaboliques : hyperglycémie, diabète, ostéopathie fragilisante
• Troubles oculaires : cataracte, glaucome
* Pour les prévenir : moins de 50 g/semaine d’un dermocorticoïde fort
2. Li AW, Yin ES, Antaya RJ. Topical Corticosteroid Phobia in Atopic Dermatitis: A Systematic Review. JAMA Dermatol 2017;153:1036-42.
3. Raffin D, Giraudeau B, Samimi M, Machet L, Pourrat X, Maruani A. Corticosteroid Phobia Among Pharmacists Regarding Atopic Dermatitis in Children: A National French Survey. Acta Derm Venereol 2016;96:177-80.
4. Alinia H, Moradi Tuchayi S, Smith JA, et al. Long-term adherence to topical psoriasis treatment can be abysmal: a 1-year randomized intervention study using objective electronic adherence monitoring. Br J Dermatol 2017;176:759-64.
5. Berth-Jones J, Damstra RJ, Golsch S, et al. Twice weekly fluticasone propionate added to emollient maintenance treatment to reduce risk of relapse in atopic dermatitis: randomised, double blind, parallel group study. BMJ 2003;326:1367.

 Encadrés
Encadrés