Sa prescription doit être précise et ses modalités enseignées au patient.
La nébulisation est un mode de délivrance d’un traitement. En France, elle suscite un certain engouement, les prescripteurs pensant à tort qu’elle favorise un meilleur dépôt pulmonaire. Ils la proposent aussi dans des indications non validées.1, 2
Matériel
Il existe 3 types de nébuliseur.1, 3 Il ne faut utiliser que ceux ayant un marquage CE médical, signalant leur conformité aux exigences européennes (NF EN 13544-1).
Appareils pneumatiques : la préparation est nébulisée sous l’effet d’un gaz comprimé. Les modèles dits « à venturi actif » (Pari LC Sprint, Atomisor) sont plus utilisés que les versions standard car ils diminuent la perte d’aérosol et sont plus rapides (délai de délivrance plus court). Ils sont adaptés à presque tous les médicaments et préférés en cas de mélange. La durée de nébulisation ne doit pas excéder 10 minutes chez l’enfant et 20 minutes chez l’adulte.
Générateurs ultrasoniques : l’aérosol est généré par des ultrasons (Multisonic, Syst’Am…). Moins courants, ils sont inutilisables avec une suspension médicamenteuse (budésonide), un produit huileux ou visqueux (pentamidine) ou un médicament thermolabile (rhDNase).
Nébuliseurs à tamis : ils fonctionnent par le biais de vibrations à haute fréquence. Les tamis sont vibrants (Aeroneb, eFlow Rapid) ou fixes (MicroAIR, I-neb AAD). Le débit est très élevé, donc le temps de nébulisation est court : 1 à 5 minutes selon le principe actif. Peu encombrants et silencieux, ils fonctionnent sur batterie et servent surtout dans la mucoviscidose.
La location peut s’effectuer dans les pharmacies ou auprès de prestataires de santé. Ces professionnels ont en charge l’entretien régulier du matériel, sans que la fréquence optimale soit standardisée. Le nébuliseur peut être à usage unique (portant un 2 barré sur l’emballage) ou réutilisable. Dans ce cas, il nécessite un nettoyage et une désinfection quotidiens à domicile par les patients eux-mêmes. Les prestataires sont là pour conseiller et former au nettoyage/démontage.4
Appareils pneumatiques : la préparation est nébulisée sous l’effet d’un gaz comprimé. Les modèles dits « à venturi actif » (Pari LC Sprint, Atomisor) sont plus utilisés que les versions standard car ils diminuent la perte d’aérosol et sont plus rapides (délai de délivrance plus court). Ils sont adaptés à presque tous les médicaments et préférés en cas de mélange. La durée de nébulisation ne doit pas excéder 10 minutes chez l’enfant et 20 minutes chez l’adulte.
Générateurs ultrasoniques : l’aérosol est généré par des ultrasons (Multisonic, Syst’Am…). Moins courants, ils sont inutilisables avec une suspension médicamenteuse (budésonide), un produit huileux ou visqueux (pentamidine) ou un médicament thermolabile (rhDNase).
Nébuliseurs à tamis : ils fonctionnent par le biais de vibrations à haute fréquence. Les tamis sont vibrants (Aeroneb, eFlow Rapid) ou fixes (MicroAIR, I-neb AAD). Le débit est très élevé, donc le temps de nébulisation est court : 1 à 5 minutes selon le principe actif. Peu encombrants et silencieux, ils fonctionnent sur batterie et servent surtout dans la mucoviscidose.
La location peut s’effectuer dans les pharmacies ou auprès de prestataires de santé. Ces professionnels ont en charge l’entretien régulier du matériel, sans que la fréquence optimale soit standardisée. Le nébuliseur peut être à usage unique (portant un 2 barré sur l’emballage) ou réutilisable. Dans ce cas, il nécessite un nettoyage et une désinfection quotidiens à domicile par les patients eux-mêmes. Les prestataires sont là pour conseiller et former au nettoyage/démontage.4
Efficacité thérapeutique
Liée à la qualité du dépôt pulmonaire, elle dépend directement des caractéristiques physiques de l’aérosol et du patient. Facteurs déterminants : taille des gouttelettes, paramètres ventilatoires pendant l’inspiration et âge de l’utilisateur.
Les gouttes produites ne sont pas identiques, leur taille varie de 1 à 10 µm. Les particules inférieures à 5 μm peuvent se déposer loin dans les poumons, alors qu’au-dessus, elles s’écrasent dans l’oropharynx en raison de leur masse et de leur inertie, importantes.1
L’interface entre le patient et le nébuliseur est essentielle. L’embout buccal est plus favorable en termes de dose déposée au niveau pulmonaire. En dessous de 3 ans ou chez les patients les plus âgés, le masque facial est indispensable.
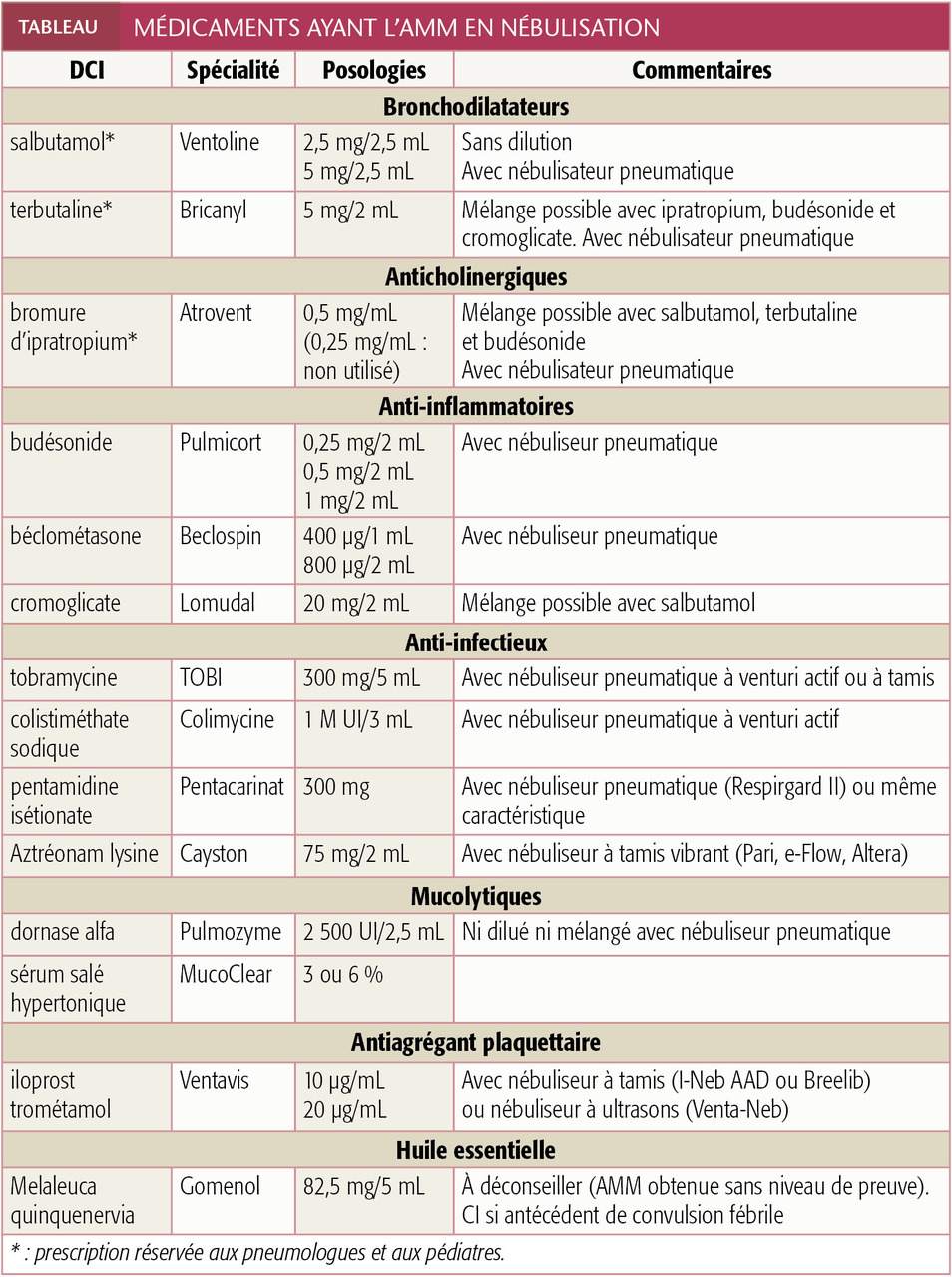
Le couple nébuliseur-médicament est à respecter impérativement. Tout changement de compresseur, de gaz vecteur ou de dilution modifie la qualité de l’aérosol, avec risque de mésusage, mal toléré. Le plus souvent, les médicaments ayant l’AMM pour la nébulisation sont prêts à l’emploi et ne nécessitent pas de dilution (tableau).
Le patient doit être en position assise, dos et tête droits, concentré sur sa technique d’inhalation : expiration forcée, inspiration lente et profonde par la bouche et pause respiratoire de quelques secondes.
Les gouttes produites ne sont pas identiques, leur taille varie de 1 à 10 µm. Les particules inférieures à 5 μm peuvent se déposer loin dans les poumons, alors qu’au-dessus, elles s’écrasent dans l’oropharynx en raison de leur masse et de leur inertie, importantes.1
L’interface entre le patient et le nébuliseur est essentielle. L’embout buccal est plus favorable en termes de dose déposée au niveau pulmonaire. En dessous de 3 ans ou chez les patients les plus âgés, le masque facial est indispensable.
Le couple nébuliseur-médicament est à respecter impérativement. Tout changement de compresseur, de gaz vecteur ou de dilution modifie la qualité de l’aérosol, avec risque de mésusage, mal toléré. Le plus souvent, les médicaments ayant l’AMM pour la nébulisation sont prêts à l’emploi et ne nécessitent pas de dilution (tableau).
Le patient doit être en position assise, dos et tête droits, concentré sur sa technique d’inhalation : expiration forcée, inspiration lente et profonde par la bouche et pause respiratoire de quelques secondes.
Prescription d’une nébulisation
Elle doit comprendre :
– dispositif d’inhalation adapté au patient et au médicament ;
– choix de la bonne interface ;
– éducation du patient à son utilisation ;
– le ou les principe(s) actif(s), et leurs dosages ;
– précision sur le produit : dilué ou pur ;
– dose par séance et durée de celle-ci ;
– nombre de séances par jour (éventuellement l’horaire : par exemple avant la kinésithérapie) ;
– nombre de jours d’utilisation.
Il est très important de vérifier à chaque consultation que le nébuliseur est adapté au traitement, ainsi que la technique d’inhalation et le choix de l’interface.
– dispositif d’inhalation adapté au patient et au médicament ;
– choix de la bonne interface ;
– éducation du patient à son utilisation ;
– le ou les principe(s) actif(s), et leurs dosages ;
– précision sur le produit : dilué ou pur ;
– dose par séance et durée de celle-ci ;
– nombre de séances par jour (éventuellement l’horaire : par exemple avant la kinésithérapie) ;
– nombre de jours d’utilisation.
Il est très important de vérifier à chaque consultation que le nébuliseur est adapté au traitement, ainsi que la technique d’inhalation et le choix de l’interface.
Diverses indications1
Maladie inflammatoire chronique des voies aériennes
Les nébulisations de bronchodilatateurs bêta-2 agonistes associés ou non à des anticholinergiques sont recommandées uniquement dans les exacerbations sévères d’asthme ou de BPCO. L’oxygène est alors utilisé comme gaz vecteur à un débit de 6 à 8 L/min. Chez l’adulte, notamment bronchitique chronique, la surveillance d’une hypercapnie réactionnelle est nécessaire avec possible relais par l’air.
Les corticoïdes (budésonide et béclo-métasone), non validés chez l’adulte, sont indiqués chez l’enfant en traitement de fond prolongé d’un asthme sévère non contrôlé (délai d’action de 3 semaines).
Les corticoïdes (budésonide et béclo-métasone), non validés chez l’adulte, sont indiqués chez l’enfant en traitement de fond prolongé d’un asthme sévère non contrôlé (délai d’action de 3 semaines).
Mucoviscidose
La plupart des prescriptions sont initialement hospitalières.
Les mucolytiques ont une place importante dans cette maladie. La rhDNase (Pulmozyme) ou le sérum salé hyper-tonique (MucoClear) peuvent être administrés avec certains nébuliseurs pneumatiques ou à tamis vibrant.
Les antibiotiques inhalés sont indiqués si primo-infection ou colonisation chronique à Pseudomonas aeruginosa afin de supprimer ou, plus souvent, ralentir l’installation d’une infection chronique. Il s’agit de la tobramycine (TOBI) et du colistiméthate sodique (Colimycine). Plus récent, l’aztréonam (Cayston, infections à P. aeruginosa) n’est utilisable qu’avec le nébuliseur à tamis Altera.
Les mucolytiques ont une place importante dans cette maladie. La rhDNase (Pulmozyme) ou le sérum salé hyper-tonique (MucoClear) peuvent être administrés avec certains nébuliseurs pneumatiques ou à tamis vibrant.
Les antibiotiques inhalés sont indiqués si primo-infection ou colonisation chronique à Pseudomonas aeruginosa afin de supprimer ou, plus souvent, ralentir l’installation d’une infection chronique. Il s’agit de la tobramycine (TOBI) et du colistiméthate sodique (Colimycine). Plus récent, l’aztréonam (Cayston, infections à P. aeruginosa) n’est utilisable qu’avec le nébuliseur à tamis Altera.
Infection parasitaire
Chez les immunodéprimés (notamment les enfants en déficit immunitaire ou les sujets atteints de sida), les complications respiratoires, de type pneumonie sévère à Pneumocystis jirovecii sont possibles. La pentamidine isétionate (Pentacarinat), antiparasitaire indiqué en prévention ou en traitement de ces infections, est nébulisée avec un appareil pneumatique équipé d’un filtre expiratoire (médicament dangereux).
HTAP primitive modérée
L’iloprost (Ventavis), analogue synthétique de la prostacycline, est administré avec une machine à tamis fixe (I-neb AAD) ou vibrant (Breelib) ; ou à ultrasons (Venta- Neb) pour la posologie de 10 μg/mL ; à tamis (I-neb AAD ou Breelib) pour 20 μg/mL.
Coût et contraintes
Ils ne sont pas négligeables si on les compare aux autres dispositifs d’inhalation. La durée de traitement est plus longue, et l’entretien souvent chronophage.
Effets indésirables
Avec les corticoïdes, on décrit des hypertrophies de langue et des dermites péri- orales.
Les bronchodilatateurs entraînent plus de tachycardies, tremblements, etc., alors que l’équivalence de la délivrance entre aérosol-doseur avec chambre et nébuliseur est prouvée (grade A pour le GINA 2017). L’ipratropiun a des effets secondaires anticholinergiques : palpitations, sécheresse buccale, irritation pharyngée.
Aux urgences, en cas de crise d’asthme sévère (sans oxygénodépendance), il est préférable d’utiliser un aérosol-doseur de salbutamol avec une chambre d’inhalation car la durée du traitement est plus courte et les effets indésirables moins importants. Le gain de temps peut être dédié à l’éducation du patient et de sa famille (étude au CH Necker-Enfants malades).5
Les bronchodilatateurs entraînent plus de tachycardies, tremblements, etc., alors que l’équivalence de la délivrance entre aérosol-doseur avec chambre et nébuliseur est prouvée (grade A pour le GINA 2017). L’ipratropiun a des effets secondaires anticholinergiques : palpitations, sécheresse buccale, irritation pharyngée.
Aux urgences, en cas de crise d’asthme sévère (sans oxygénodépendance), il est préférable d’utiliser un aérosol-doseur de salbutamol avec une chambre d’inhalation car la durée du traitement est plus courte et les effets indésirables moins importants. Le gain de temps peut être dédié à l’éducation du patient et de sa famille (étude au CH Necker-Enfants malades).5
références
1. Laube BL, et al.; European Respiratory Society; International Society for Aerosols in Medicine. What the pulmonary specialist should know about the new inhalation therapies. Eur Respir J 2011;37:1308-31.
2. Eychenne N, et al. Évaluation des connaissances et des pratiques de la nébulisation par les soignants. Rev Mal Respir 2017;34:553-60.
3. Dautzenberg B, et al.; membres du GAT. Bonnes pratiques de l’aérosolthérapie par la nébulisation. Rev Mal Respir 2007;24:751-7.
4. Boe J, et al. Adaptations des recommandations de l’European Respiratory Society (ERS) sur l’aérosolthérapie par nébulisation par le groupe Aérosolthérapie (GAT) de la Société de pneumologie de langue française (SPLF). Rev Mal Respir 2004; 21(5 Pt 1):1033-8.
5. Sannier N, et al. Metered-dose inhaler with spacer vs nebulization for severe and potentially severe acute asthma treatment in the pediatric emergency department. Arch Pediatr 2006;13:238-44.
2. Eychenne N, et al. Évaluation des connaissances et des pratiques de la nébulisation par les soignants. Rev Mal Respir 2017;34:553-60.
3. Dautzenberg B, et al.; membres du GAT. Bonnes pratiques de l’aérosolthérapie par la nébulisation. Rev Mal Respir 2007;24:751-7.
4. Boe J, et al. Adaptations des recommandations de l’European Respiratory Society (ERS) sur l’aérosolthérapie par nébulisation par le groupe Aérosolthérapie (GAT) de la Société de pneumologie de langue française (SPLF). Rev Mal Respir 2004; 21(5 Pt 1):1033-8.
5. Sannier N, et al. Metered-dose inhaler with spacer vs nebulization for severe and potentially severe acute asthma treatment in the pediatric emergency department. Arch Pediatr 2006;13:238-44.