On estime à environ 500 000 le nombre de brûlures survenant chaque année en France. Il s’agit volontiers de patients de sexe masculin, plutôt jeunes ; un tiers sont des enfants de moins de 5 ans. Les brûlures sont accidentelles dans la grande majorité des cas (cf. encadré avec les mesures de prévention chez les jeunes enfants).
En juin 2018, Santé publique France a estimé que le taux d’incidence des brûlures nécessitant une hospitalisation était de 12,3 pour 100 000 habitants. Une large majorité de patients ont donc été traités en ville. Si ce type de prise en charge est parfaitement compatible avec les brûlures bénignes, il est important de pouvoir diagnostiquer correctement la gravité des brûlures afin de décider du mode de prise en charge et du traitement le plus approprié aux lésions constatées. En effet, les brûlures mal prises en charge sont susceptibles d’entraîner des séquelles somatiques et psychologiques importantes.
Quels sont les premiers gestes ?
Refroidir la lésion permet d’en limiter la profondeur (20 minutes à l’eau du robinet à 20 °C) ; il n’y a pas lieu d’appliquer des corps gras immédiatement (Biafine, Flammazine) avant d’avoir évalué correctement la profondeur.
Les vêtements doivent être retirés, sauf s’ils adhèrent à la brûlure. Afin de prévenir l’œdème, les membres atteints doivent être surélevés, et les éventuels bijoux (bracelets…) retirés.
En cas de brûlure chimique, rincer abondamment à l’eau claire ou au sérum physiologique et demander un avis auprès d’un centre antipoison s’il y a eu ingestion. Les atteintes ophtalmiques doivent, en dehors des urgences vitales, être impérativement adressées vers un centre spécialisé avant toute autre prise en charge.
Comment évaluer la gravité ?
Quantifier la surface brûlée
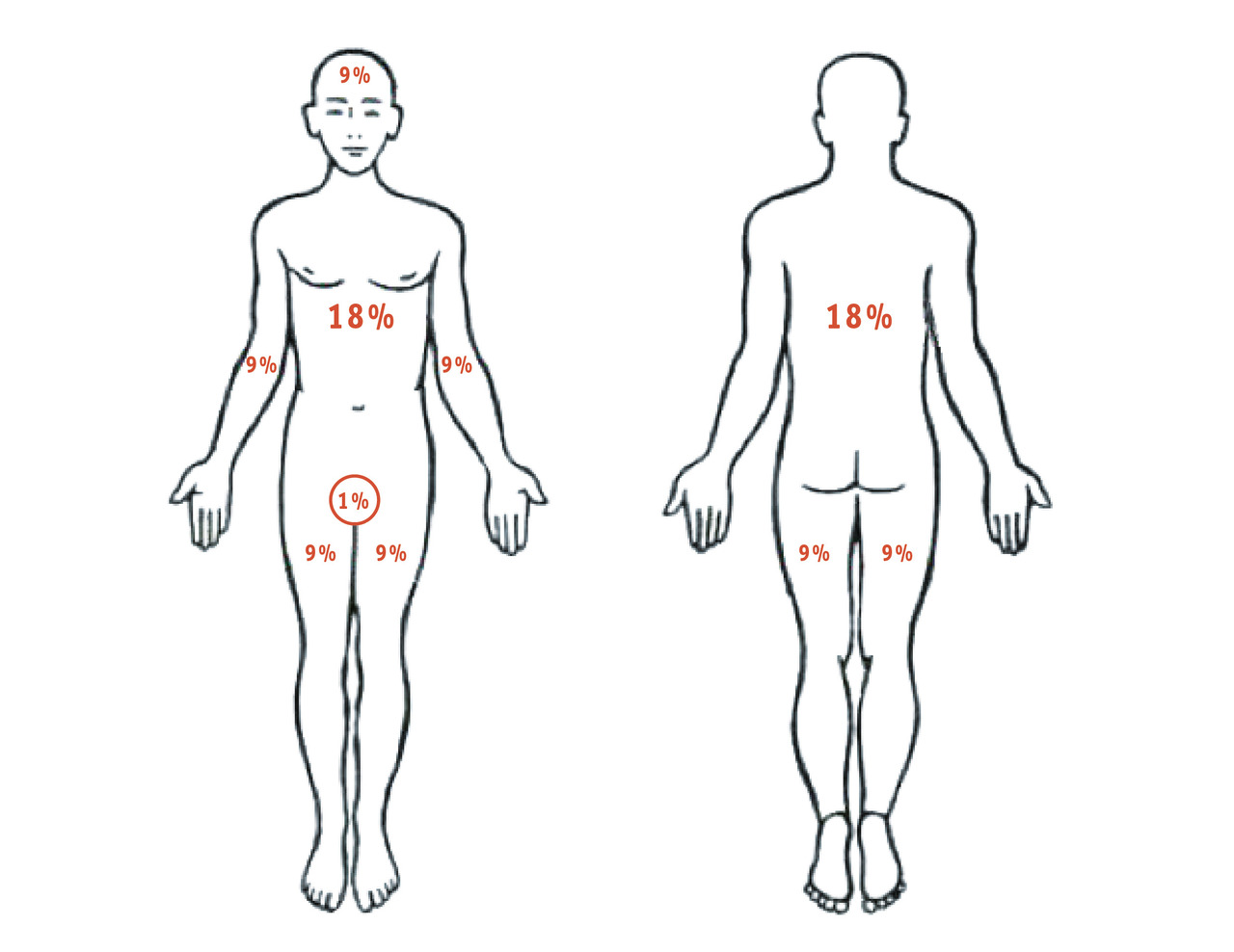
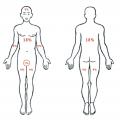
La référence est la règle des 9 de Wallace (uniquement pour l’adulte), où la surface corporelle est segmentée en parties qui sont chacune des multiples du chiffre 9 (fig. 1).
Pour les brûlures peu étendues, et chez l’enfant, on peut s’aider de la face palmaire de la main du patient (doigts compris) : sa surface représente 1 % de la surface corporelle totale.
Aujourd’hui, des applications pour smartphone permettent de calculer facilement la surface brûlée : « e-burn » par exemple.
Profondeur des brûlures : attention aux pièges
Le 1er degré est une atteinte des couches superficielles de l’épiderme. L’aspect caractéristique est l’érythème (« coup de soleil »). La cicatrisation spontanée en quelques jours est la règle.
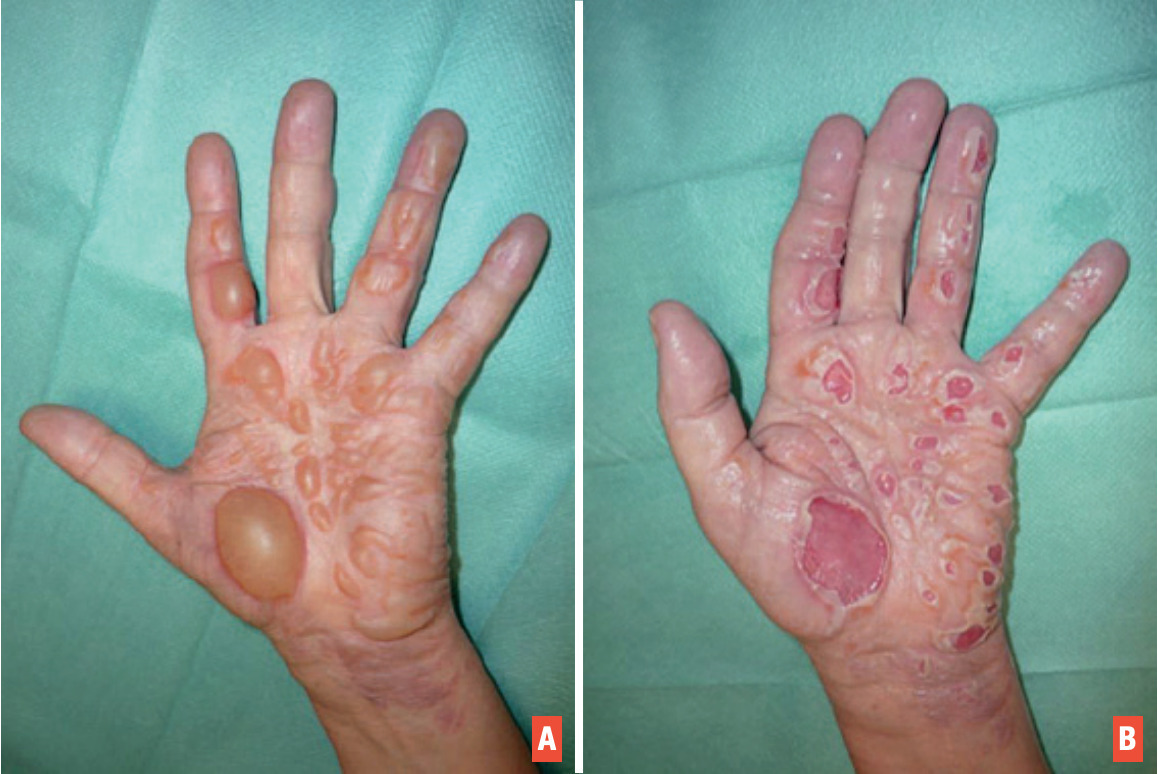
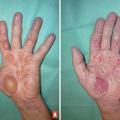
Le 2e degré superficiel atteint la jonction entre le derme et l’épiderme et endommage partiellement la couche basale. On retrouve une phlyctène, classiquement à fond rouge, avec une exsudation associée (fig. 2). Le test à la vitropression est positif : une pression digitale sur la lésion entraîne un blanchiment suivi d’une recoloration rapide, indiquant que le réseau vasculaire dermique superficiel est intact. La cicatrisation survient en moins de 10 jours, habituellement sans séquelles.
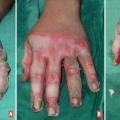
Le 2e degré profond atteint le sein du derme respectant les annexes (follicules pileux et glandes sudorales). Les phlyctènes sont inconstantes, leur fond est rosé, voire blanchâtre, et suintant (fig. 3).
La douleur est très vive. Le test à la vitropression est négatif : le blanchiment et la recoloration sont retardés, voire absents. La cicatrisation spontanée est possible, à partir des annexes, mais est parfois longue (quelques semaines, voire plusieurs mois), pouvant entraîner des séquelles.
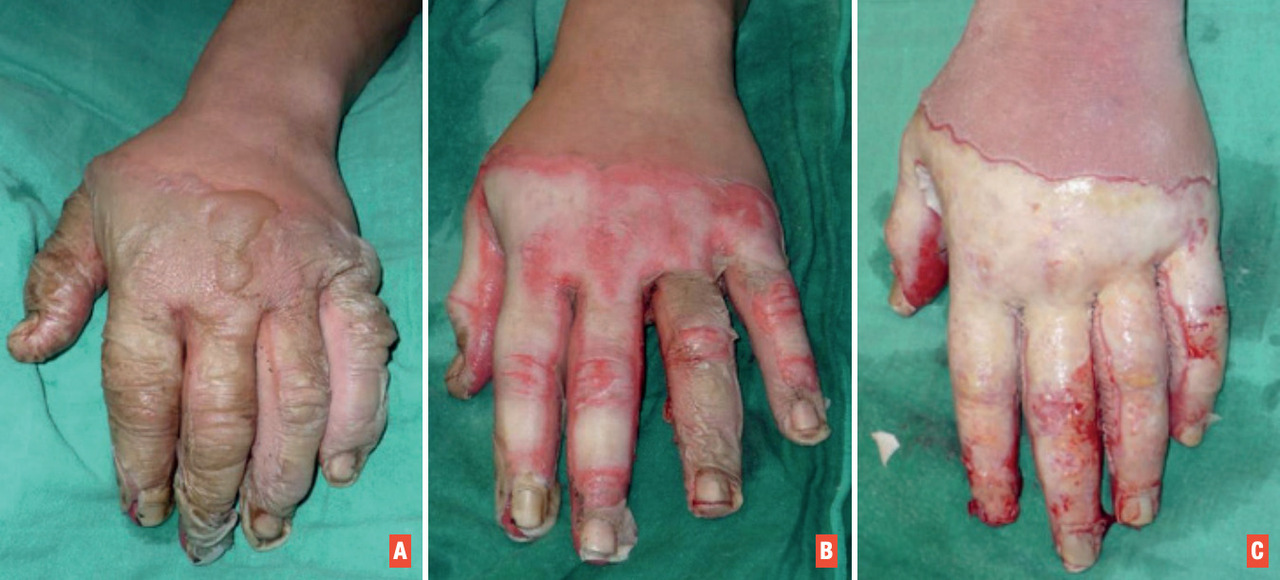
La distinction entre 2e degré superficiel et profond est parfois difficile, surtout dans les premières 48 h, en raison d’une vasoconstriction des vaisseaux sanguins cutanés dans les heures suivant le traumatisme. Autre piège diagnostique : après quelques jours d’évolution, les brûlures du 2e degré se recouvrent d’un enduit jaunâtre opaque, appelé « fibrine » (fig. 3), et peuvent être confondues avec des brûlures du 3e degré. Mais cet enduit est humide et souple, et la plaie douloureuse.
Le 3e degré correspond à une atteinte totale de l’épiderme et du derme. L’aspect va de blanc à marron, voire carbonisé. La lésion est sèche, froide, cartonnée, indolore ; les follicules pileux se détachent. La cicatrisation spontanée est impossible, imposant une prise en charge chirurgicale (greffe).
Attention : sur peau noire, on peut rencontrer des difficultés dans l’évaluation de la profondeur des brûlures, voire de l’étendue, car le derme apparaît plus blanc, et l’érythème ne se traduit que par un aspect plus foncé ou grisâtre de la peau, plus visible à jour frisant.
Quand adresser à l’hôpital ?
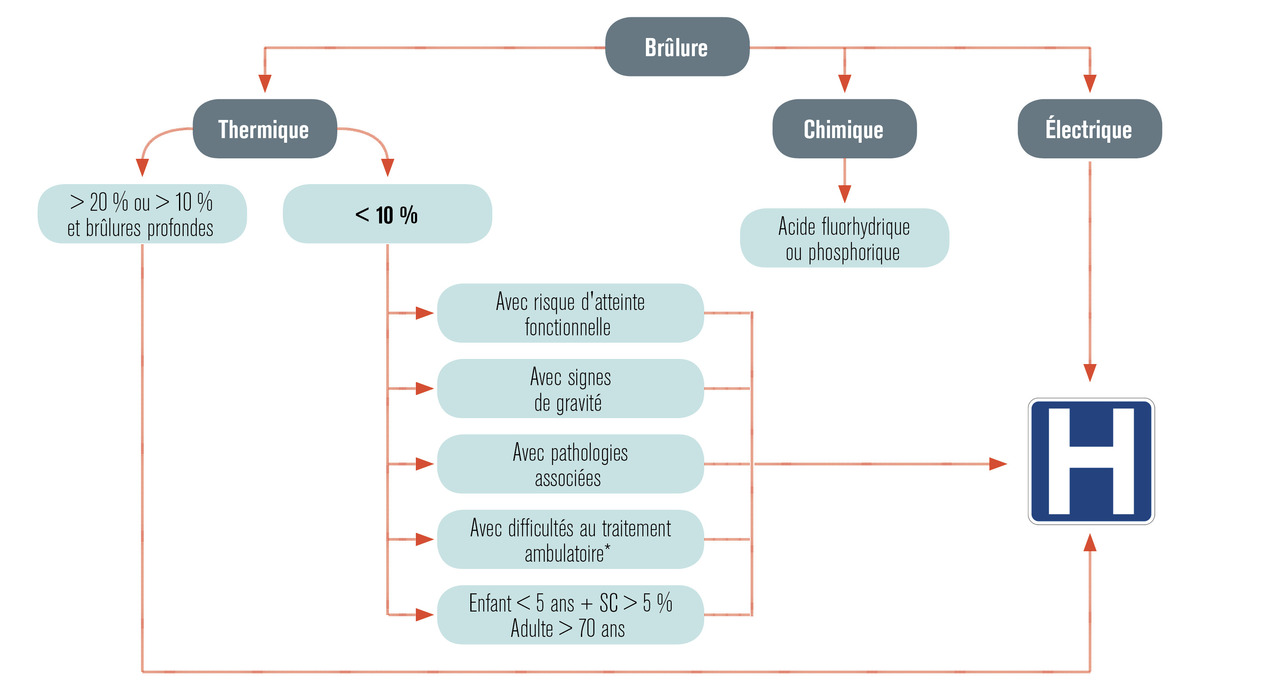
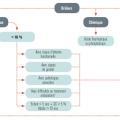
Lors de la phase aiguë de la brûlure, les critères d’hospitalisation sont indiqués dans la figure 4. À la phase secondaire, il faut adresser en cas de surinfection ou d’absence de cicatrisation après 15 jours d’évolution.
Quel traitement en ambulatoire ?
Le premier pansement est le plus douloureux, car il nécessite le nettoyage des lésions (par savonnage au savon antiseptique, habituellement la chlorhexidine moussante, et rinçage au sérum physiologique) et l’ablation des phlyctènes. Le topique le plus souvent utilisé est la sulfadiazine argentique (afin de prévenir les surinfections) ; en pratique, la pommade est utilisée pour imprégner des compresses stériles qui sont appliquées directement sur la plaie. Le pansement est renouvelé tous les jours.
Lorsque la plaie est propre et la brûlure du 2e degré, les topiques contenant de l’acide hyaluronique stimulent la cicatrisation. Ils s’appliquent sur un tulle gras en quantité suffisante pour éviter l’adhérence du pansement à la plaie. À renouveler toutes les 48 heures.
En cas de brûlure du 2e degré superficiel de petite surface, les pansements hydrocolloïdes minces sont indiqués ; très conformables, ils sont particulièrement adaptés aux localisations en zone de mobilité et aux enfants.
Lorsque la brûlure du 2e degré se recouvre d’un enduit fibrineux : effectuer une détersion mécanique à la compresse (cela permet de réévaluer la profondeur). Dans les brûlures du 2e degré superficiel, l’épidermisation est déjà en cours lorsque l’enduit fibrineux se déterge : on peut la stimuler par des corticoïdes locaux de classe 2 en crème (appliquée sur un tulle gras : 1 ou 2 applications espacées de 48 heures), sauf en cas de suspicion d’infection.
Lorsque l’épidermisation est acquise, l’épiderme est rosé, mat, encore très fin et fragile. Il faut impérativement laisser la zone fraîchement cicatrisée à l’air libre, et appliquer régulièrement de la crème hydratante afin que la couche cornée se reconstitue. Une erreur fréquente est de continuer l’application de pansements sur la zone (évaluée comme non cicatrisée en raison de sa couleur), ce qui entraîne une macération et la lyse de l’épiderme nouvellement formé.
Enfin, lorsque la plaie est cicatrisée en quasi-totalité, hormis quelques pastilles éparses, les pansements siliconés micro-adhérents permettent de laisser à l’air la surface cicatrisée et de traiter les plaies restantes sans traumatiser la peau encore fragile lors du retrait du pansement.
Les brûlures du 2e degré profond peuvent se résoudre spontanément, mais un délai de cicatrisation trop long entraîne des séquelles : dyschromie, cicatrices hypertrophiques et/ou rétractiles… C’est pourquoi une greffe cutanée est indiquée si la cicatrisation n’est pas acquise 15 jours après la brûlure en zone mobile, ou 21 jours dans les autres localisations.
Les brûlures profondes et circulaires des membres sont à surveiller pendant les premiers jours pour dépister des troubles circulatoires des extrémités dus à l’œdème.
Comment gérer la douleur ?
La douleur de fond, liée à l’inflammation, essentiellement ressentie pendant les premiers jours, est traitée chez l’adulte par des antalgiques de palier 2, en association avec du paracétamol ; chez l’enfant, par l’association de paracétamol (Doliprane, 15 mg/kg/24 h) et ibuprofène (Advil ou Profenid, 5 à 7 mg/kg/24 h) en plusieurs prises par jour.
La douleur aiguë lors du pansement est traitée par morphiniques d’action rapide (chez l’adulte). Chez l’enfant, elle peut être prévenue par une dose de paracétamol et ibuprofène, administrée au moins 30 minutes avant le soin ; tout au long du soin, associer un mélange équimolaire d’oxygène et protoxyde d’azote (MEOPA) et des techniques non médicamenteuses (hypnose, distraction…).
Soins de la cicatrice
Quel que soit le degré de la brûlure, la cicatrice doit être hydratée par émollients neutres pendant plusieurs mois. Toutes les lésions doivent être protégées du soleil durant les 2 années suivantes (risque de pigmentation irréversible).
Après des brûlures du 2e degré profond, des cicatrices hypertrophiques (et plus rarement des chéloïdes) peuvent apparaître, surtout en cas de cicatrisation longue, chez les enfants et les sujets jeunes à peau mate ou noire et dans certaines localisations anatomiques (ceinture scapulaire, région présternale, ceinture pelvienne, zones articulaires). La pressothérapie précoce, par pansements, masques ou vêtements compressifs sur mesure, dès la fermeture des plaies, limite leur formation. Si ces cicatrices siègent en zone mobile, une rééducation est prescrite afin de limiter les rétractions à l’origine de séquelles fonctionnelles invalidantes.
Prévention des brûlures chez les jeunes enfants
L’enfant ne devrait pas être dans la cuisine lors de la préparation des repas, et tous les ustensiles chauffants doivent être hors de portée. Il faut toujours contrôler la température des aliments et des boissons avant de les lui donner. Les bains et douches doivent impérativement être pris sous la surveillance d’un adulte, qui vérifie au préalable la bonne température de l’eau (37 °C). La peau de l’enfant est moins épaisse que celle de l’adulte, et le réflexe de retrait n’est acquis qu’à partir de 5 - 6 ans. Avant cet âge, le contact pendant 1 seconde avec de l’eau à plus de 70 °C crée une brûlure profonde.
Les produits ménagers doivent être stockés dans des placards fermés à clé ou inaccessibles et les installations électriques sécurisées.
Cassier S. Brûlures de l’enfant : les bons réflexes. Rev Prat Med Gen 2019;33(1018);241-3.
Jennes S, Courtin C, de Cuyper L, et al. Particularités des brûlures sur peau noire. Rev Prat 2018;68(10);1096-8.
Chambon F, Joly-Parets L, Boulenoir M, et al. Douleur dans la rééducation des brûlures de l’enfant. Rev Prat Med Gen 2023;37(1077);227-30.

 Encadrés
Encadrés