Depuis une trentaine d’années, grâce à la miniaturisation du matériel et à des appareils numériques d’endoscopie très performants, les traitements ont évolué vers des procédés mini- invasifs. La chirurgie à ciel ouvert a donc presque disparu au profit des techniques extracorporelles et endoscopiques, très efficaces et sûres.
La gestion des calculs doit s’accompagner d’une prise en charge de la maladie lithiasique pour réduire le risque de récidive.
Épidémiologie
L’incidence n’a pas cessé de croître depuis 50 ans dans les pays occidentaux. Les apports sodés et protéiques, qui ont augmenté au cours du XXe siècle, majorent la calciurie et donc favorisent la formation de calculs oxalocalciques (les plus fréquents). Syndrome métabolique et diabète sont des facteurs de risque, en particulier pour la lithiase urique. On note une histoire familiale dans près de 40 % des cas.
Les principales conséquences sont la morbidité induite par les coliques néphrétiques (CN) et le retentissement au niveau rénal : infections ou évolution vers l’insuffisance rénale.
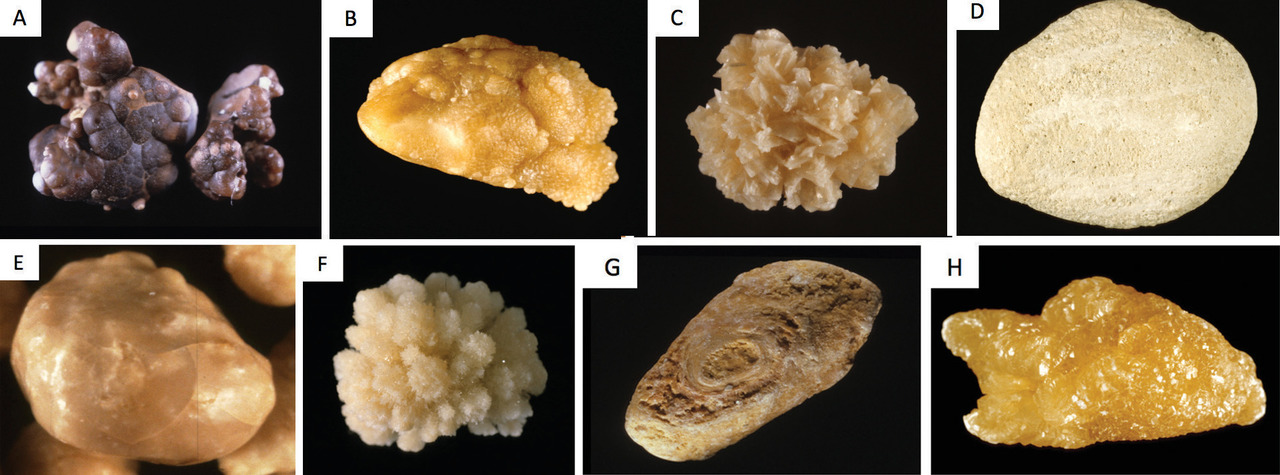
Connaître la composition du calcul est essen- tiel : cela influence le traitement et contribue aussi au diagnostic étiologique de la maladie lithiasique
Gérer la crise3
La colique néphrétique est un syndrome douloureux aigu lombo-abdominal résultant de la mise en tension brutale de la voie excrétrice du haut appareil urinaire en amont d’un obstacle.
La douleur lombaire est unilatérale, brutale et intense avec une irradiation antérieure et descendante vers la fosse iliaque et les organes génitaux externes. Elle diffuse parfois vers l’angle costo-vertébral. Pollakiurie, brûlures mictionnelles, mictions impérieuses, hématurie peuvent être associées, ainsi que nausées et vomissements, agitation, voire anxiété. La douleur peut se limiter aux zones d’irradiation, en particulier à la phase initiale.
Palpation et percussion de la fosse lombaire sont douloureuses, sans défense abdominale. Dans les formes simples, le patient est apyrétique. La bandelette urinaire est recommandée et mon-tre une hématurie microscopique dans 67 à 95 % des cas. La présence de nitrites et de leucocytes impose un ECBU. Il est également conseillé d’évaluer la fonction rénale en dosant la créatininémie.
Dans 5 % des cas, c’est une forme compliquée liée au terrain ou à des signes de gravité pour laquelle avis spécialisé et hospitalisation sont nécessaires
Il est important d’évaluer et soulager la douleur rapidement, avant même l’imagerie. La restriction hydrique n’a pas fait la preuve de son efficacité bien qu’elle soit encore préconisée par certains. Un bain chaud ou encore une séance d’acupuncture peuvent aider. Certains centres spécialisés proposent également des blocs paravertébraux ou l’injection de lidocaïne dans la fosse lombaire et dans la portion profonde du muscle psoas.
Cependant, ces traitements ne sont pas toujours reproductibles. De nombreux médicaments sont utilisés par voie orale ou parentérale. Le phloroglucinol (Spasfon), encore largement prescrit car bien toléré, n’a pas démontré son intérêt. Le paracétamol seul ou associé au tramadol peut s’avérer efficace si les douleurs sont de faible intensité.
Les AINS sont le traitement de référence. Ils agissent en bloquant les cyclo-oxygénases impliquées dans la réaction inflammatoire et diminuent l’œdème local tout en provoquant une relaxation des fibres musculaires lisses de l’uretère. Ils rédui-sent également le débit de filtration glomérulaire (sans conséquence si fonction rénale normale). Parmi les molécules utilisables (diclofénac, indométacine, kétoprofène), seul le kétoprofène a une AMM pour l’administration IV. Il a l’avantage d’être maniable et relativement sûr, et ne nécessite pas de titration. Sa durée d’action est prolongée. C’est le médicament de première intention, en l’absence de contre-indication (insuffisance cardiaque, rénale ou hépatique sévère, grossesse, ulcère gastrique, hypersensibilité au produit).
On préfère la voie intraveineuse. En général, 100 mg en IV lente, au maximum 3 fois/24 heures. Le kétoprofène est utilisable per os en l’absence de vomissement (100-200 mg/j). La morphine titrée peut être injectée en IV en cas de non-réponse au traitement initial ou de contre-indication aux AINS.
Quelle imagerie ?
L’association ASP/échographie rénovésicale a une sensibilité de 80 à 90 % pour identifier le calcul et l’obstruction.
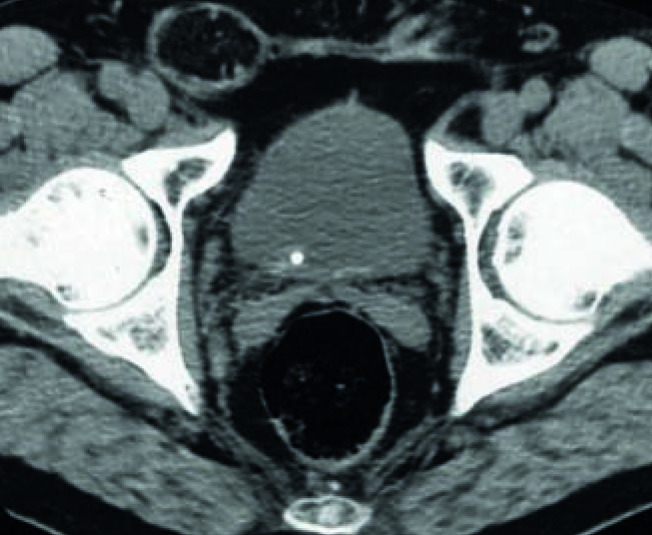
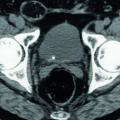
Le scanner sans injection est très performant pour le diagnostic de colique néphrétique : ses sensibilité et spécificité sont élevées, comprises entre 96 et 100 %. Outre le calcul (taille et densité en unités Hounsfield, UH) et sa localisation précise, il met en évidence une dilatation pyélocalicielle et une néphromégalie avec infiltration de la graisse périrénale et péri-urétérale
En cas de doute sur la valeur fonctionnelle du rein atteint, une scintigraphie au DMSA ou au MAG 3 (traceurs diurétiques éliminés par voie rénale) peut être nécessaire.
Devenir des calculs urétéraux
Les alphabloquants augmentent le taux d’expulsion. Dans une étude récente, la tamsulosine ou la silodosine permettaient d’obtenir 82 à 88 % d’expulsion spontanée pour des calculs mesurant de 3 à 10 mm. Pour les recueillir, il faut demander au patient de filtrer ses urines et faire une analyse morphoconstitutionnelle par spectrométrie infrarouge.
Si le calcul est toujours en place dans l’uretère à 4-6 semaines, il a peu de chances de s’éliminer spontanément : un traitement urologique doit être proposé.
Quelle prise en charge ?
Les sociétés savantes suggèrent de ne pas traiter les petits calculs rénaux asymptomatiques, en sachant que le seuil se situe généralement au-delà de 5, voire 10 mm.2, 6 Ceux asymptomatiques situés dans le calice inférieur ou dans des zones considérées comme exclues, telles que les diverticules caliciels, peuvent également faire l’objet d’une surveillance.6 Cette stratégie doit néanmoins être discutée avec le patient.
Chez des malades très fragiles, aux lourdes comorbidités, la surveillance peut être proposée quelle que soit la taille des calculs, si toutefois ils sont asymptomatiques.6
L’abstention thérapeutique doit s’accompagner d’un suivi par ASP et/ou échographie rénale annuelle. Un bilan métabolique sanguin et urinaire est également souhaitable afin de ne pas méconnaître un facteur de risque de croissance du calcul. De même, les recommandations hygiéno- diététiques
Chez certains sujets, les calculs rénaux sont traités même si leur taille est inférieure au seuil.6 C’est le cas des aviateurs et des spationautes. Les marins au long cours et les professionnels exerçant dans des zones éloignées de toute offre de soins peuvent faire l’objet d’une prise en charge spécifique après évaluation du rapport coût-bénéfice, ainsi que les personnes vivant dans la précarité.
Traitements médicaux
L’objectif est d’obtenir des valeurs comprises entre 6,5 et 7 (à contrôler par du papier réactif). Ne pas dépasser 7, pour éviter la formation d’autres types de calculs, induits par un pH alcalin.
En cas de contre-indications (ces eaux sont riches en sodium), il est possible de prescrire du citrate de potassium sous forme de compléments alimentaires ou en préparation magistrale à une dose de l’ordre de 4 grammes par jour à diluer dans 1,5 litre d’eau. La consommation de citrons pressés a aussi une certaine efficacité (l’acide citrique induit une alcalinisation des urines). Ainsi, une dissolution complète du calcul peut être obtenue dans un délai de quelques semaines.
Une correction des facteurs de risque doit être proposée pour éviter les récidives : obésité, diabète de type 2...2-4
Toutefois, les autres calculs ne sont pas dissous par ces procédés et relèvent de techniques instrumentales.
Méthodes instrumentales
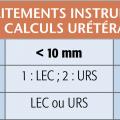
– les calculs urétéraux symptomatiques, quelle que soit leur taille, ou non expulsés après 4-6 semaines de traitement médical ;
– les calculs rénaux de taille >10 mm, voire 5 mm ; – les calculs symptomatiques ou à l’origine de complications douloureuses ou infectieuses ;
– ceux responsables d’une altération de la fonction rénale ;
– ceux dont la taille a progressé lors du suivi ;
– ceux survenant chez les patients à risque de complications ou chez des enfants ;
– les calculs d’acide urique n’ayant pas répondu à l’alcalinisation.
Les calculs urétéraux responsables de CN compliquée
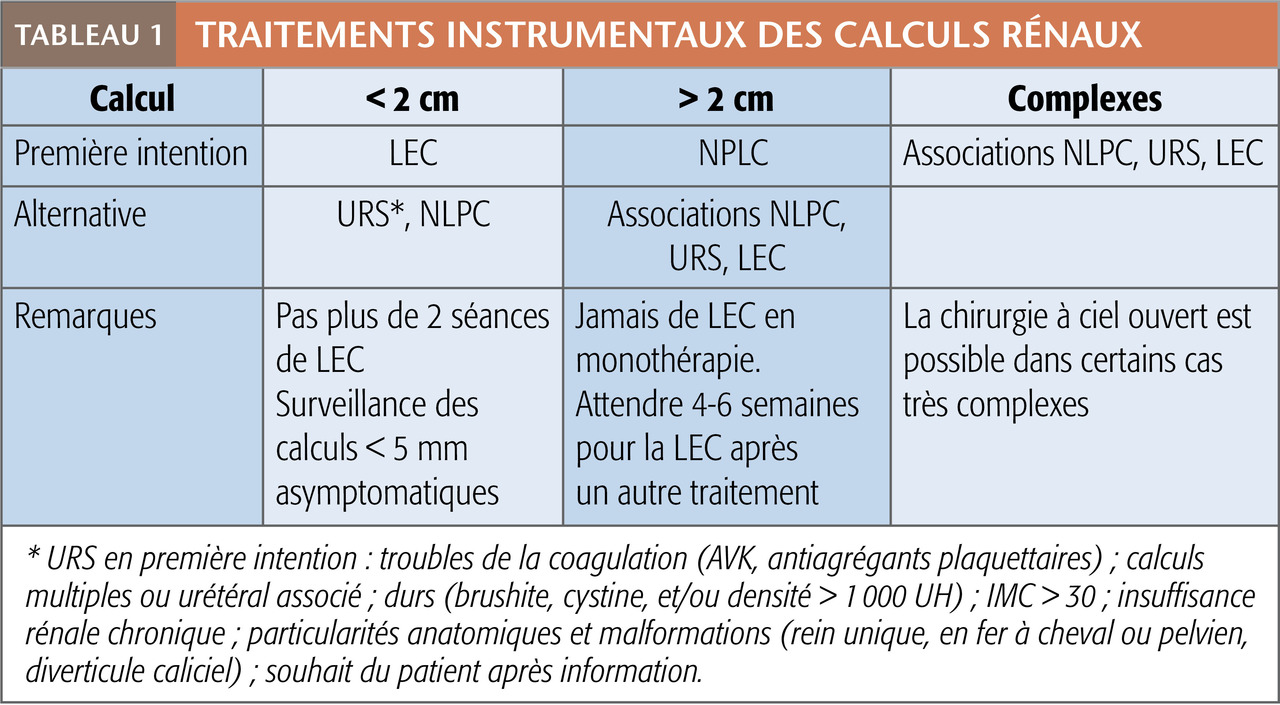
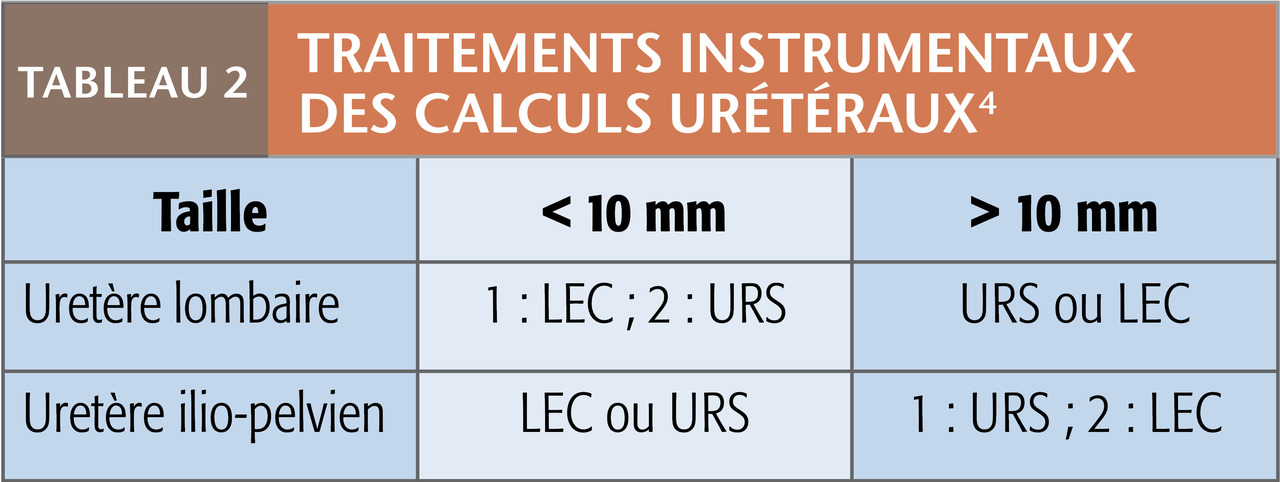
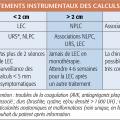
Les approches actuellement disponibles sont la lithotritie extracorporelle (LEC), l’urétéroscopie (URS), l’urétérorénoscopie (URSS), la néphrolithotomie percutanée (NLPC) et, de façon plus anecdotique, la chirurgie laparoscopique ou à ciel ouvert (tableaux). Ces techniques sont complémentaires et parfois concurrentes. Dans certains cas, elles sont associées (successivement ou dans le même temps opératoire) pour augmenter l’efficacité.2-4
L’ECBU doit être contrôlé dans les 5 à 10 jours précédant toute intervention, quelle que soit la méthode.2 Il doit être impérativement stérile. Dans le cas contraire, on traite l’infection ou la bactériurie avant tout geste thérapeutique.
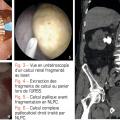
Le recueil des fragments de calculs après traitement (pour analyse morphoconstitutionnelle) est indispensable afin de pouvoir porter le diagnostic étiologique de la lithiase.
La LEC fragmente les calculsvia des ondes de choc produites par un générateur extracorporel et focalisées sur le calcul (repérage radiologique). Objectif : obtenir des fragments de petite taille susceptibles d’être éliminés dans les urines. C’est le traitement de référence des calculs de moins de 2 cm (densité < 1 000 UH). Elle a peu de complications et un taux de succès de l’ordre de 60 à 70 % chez des patients bien sélectionnés (tableaux).2, 3 Il faut cependant éviter de multiplier les séances, et opter pour une autre technique après l’échec de 2 tentatives.2 Elle est indiquée à tout âge, même chez les enfants, et se pratique sous sédation- analgésie, le plus souvent en ambulatoire.
Ses contre-indications doivent être respectées :
– traitement antiagrégant ou anticoagulant en cours et troubles de l’hémostase non corrigés ;
– infection urinaire non traitée ;
– grossesse ;
– anévrisme aortique ou rénal ;
– obésité morbide ;
– malformations orthopédiques sévères ;
– sténose de la voie excrétrice gênant l’évacuation des fragments.
Les calculs dont la densité au scanner dépasse1 000 UH, quelle que soit leur taille, sont plus résistants à la LEC.2-4 Cette dernière est également peu efficace sur les calculs à dureté élevée (cystine, par exemple) et ceux du calice inférieur qui, même pulvérisés, s’éliminent mal (taux de succès 30 %). Il est néanmoins possible d’améliorer l’évacuation des fragments résiduels caliciels inférieurs et moyens grâce à la posturothérapie ou douche lombaire en position inversée : le patient est placé à plat ventre sur une table basculante, les pieds fixés par une jambière à crochets, puis il est suspendu tête en bas et douché à la lance, sur la région lombaire, pendant 4 à 5 minutes. Cette méthode est pratiquée généralement dans des stations thermales spécialisées (Vittel, Capvern) et peut être prise en charge partiellement par l’Assurance maladie.
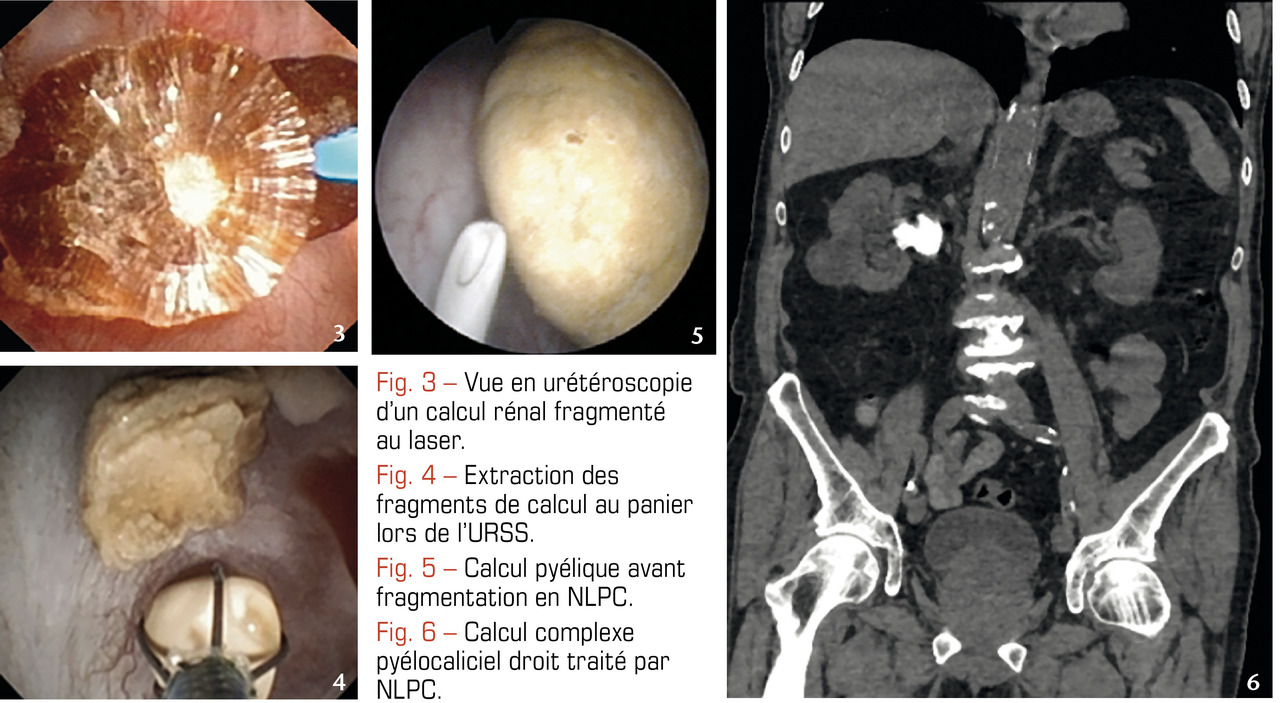
L’URS est réalisée avec des urétéroscopes métalliques de 2-3 mm de diamètre permettant d’accéder à l’uretère. L’URSS est pratiquée avec des urétéroscopes souples, fibrés ou numériques, de moins de 3 mm de diamètre atteignant les cavités rénales par voie rétrograde afin d’extraire le calcul à la pince. Associées à la fragmentation par laser, elles sont très efficaces sur ceux de moins de 2 cm, quelles que soient leur composition et leur densité au scanner
L’URS et l’URSS se pratiquent sous anesthésie générale et leurs indications chevauchent assez souvent celles de la LEC, au prix d’une morbidité un peu plus élevée, essentiellement infectieuse. Ces techniques ont d’ailleurs dépassé la LEC en volume d’activité depuis quelques années. Elles ne sont pas contre-indiquées en cas d’obésité et peuvent être proposées aux patients sous anti-agrégants, voire anticoagulants.2, 5 L’URSS permet également de traiter les calculs situés dans des reins malformés.
La NLPC consiste à introduire un néphroscope dans le rein à travers la paroi postérieure de l’abdomen par un tunnel mesurant 5 à 10 mm de diamètre. La fragmentation, effectuée par procédé endocorporel (laser ou ultrasons) est suivie de l’extraction. C’est le traitement de référence des calculs volumineux, supérieurs à 2 cm, et plus généralement complexes et coralliformes
Les résultats ne sont quasiment pas corrélés à la taille de ces derniers.6 Elle peut être combinée à l’URSS dans le même temps opératoire pour en augmenter l’efficacité ou être la première étape d’une succession de traitements (les fragments résiduels, < 2 cm, peuvent être pris en charge ultérieurement par LEC ou URSS). Elle est contre-indiquée chez les patients sous anticoagulants et s’accompagne d’une morbidité essentiellement infectieuse et hémorragique. Toutefois, réalisée dans des centres experts, c’est une technique efficace et sûre.
L’abord chirurgical est quasiment abandonné à l’heure actuelle. La laparoscopie a des indications restreintes, notamment pour les malformations associées du haut appareil (anomalie de la jonction pyélo-urétérale, par exemple). Dans de très rares cas où les calculs sont symptomatiques et le rein non fonctionnel, une néphrectomie est licite.6 Les interventions à ciel ouvert ou par laparoscopie, désormais peu nombreuses, doivent être pratiquées dans des centres experts.
La première évaluation des fragments résiduelsest faite à 1-3 mois. Elle impose un ASP et une échographie rénale et, en cas de calculs d’acide urique (radiotransparents) gérés par alcalinisation, un scanner faible dose non injecté centré sur les reins ou une échographie.2 Si les fragments mesurent moins de 5 mm et sont asymptomatiques, un contrôle est fait à 6 et 12 mois, puis tous les ans.2 Ceux symptomatiques ou de taille supérieure à 5 mm doivent être traités. La LEC ou l’URSS sont alors des options, en tenant compte des indications (tableaux).
Cas particuliers
En cas de rein unique, toutes les approches sont possibles. Il n’a pas de contre-indication formelle, même en ce qui concerne la NLPC dont le risque infectieux ou hémorragique est un peu plus important. Le drainage de la voie excrétrice par sonde JJ est souvent mis en place pour réduire le risque d’insuffisance rénale.2
Chez l’enfant, la technique la plus utilisée est la LEC, qui est d’autant plus efficace que l’uretère est souple et autorise l’expulsion de fragment assez volumineux. Les autres approches sont envisageables au cas par cas.
Les calculs urinaires atteignent environ 1/1 500 femmes enceintes mais sont difficiles à prendre en charge en raison du risque materno-fœtal lié à un calcul symptomatique et au traitement. En cas de CN, l’imagerie de référence est l’échographie des voies urinaires. Les AINS sont strictement contre-indiqués au 3e semestre (risque de fermeture du canal artériel).
Pour soulager : antalgiques simples, morphiniques si besoin et bonne hydratation. Si le traitement médical n’est pas suffisant, un drainage des urines est effectué en urgence sous contrôle échographique. La sonde JJ est ensuite changée régulièrement, toutes les 6 semaines, jusqu’à l’accouchement, à cause du risque de calcification. Le traitement curatif du calcul est entrepris après la grossesse. En effet, la LEC est formellement contre-indiquée chez la femme enceinte.3, 4
1. Formes compliquées
Liées au terrain
– Grossesse
– Insuffisance rénale chronique
– Rein transplanté
– Rein unique
– Uropathie connue
– Patient VIH sous antiprotéases
Avec signes de gravité
– Fièvre
– Oligo-anurie/insuffisance rénale
– Douleur résistant au traitement bien conduit
2. Diagnostics différentiels
Urologiques
– Pyélonéphrite aiguë
– Infarctus rénal
– Nécrose papillaire
– Torsion du cordon spermatique
Non urologiques
– Fissuration d’un anévrisme de l’aorte ou de ses branches
– Grossesse extra-utérine, torsion de kyste ovarien
– Affections coliques et appendiculaires
– Pancréatite aiguë, colique hépatique
– Pneumopathie basale
– Lombalgie aiguë
3. Critères de prise en charge
Liés au calcul :
– taille
– topographie
– composition et dureté, connues ou présumées
Liés au patient :
– caractéristiques anatomiques
– comorbidités éventuelles
– anatomie de la voie excrétrice supérieure
– fonction rénale globale et valeurs fonctionnelles respectives de chaque rein
– certains impératifs personnels ou professionnels (aviateurs)
Liés à l’urologue :
– plateau technique dont il dispose
4. Mesures générales pour traiter la lithiase urinaire
• Diurèse > 2 000 mL/24 heures = premier objectif à atteindre et à maintenir au long cours : évaluée sur le volume des urines de 24 heures ou sur les urines du réveil avec mesure de la densité (objectif < 1 015) ;
• Boissons à répartir tout au long de la journée ;
• Alimentation équilibrée/réajustement alimentaire :
– normalisée en calcium (800 mg-1 g/j), en sel (< 9 g/j) et en protéines animales < 1,2 g/kg/j) ;
– limiter les prises excessives d’aliments riches en oxalate (chocolat, fruits secs, épinards, oseille, rhubarbe, thé) ;
– limiter les boissons sucrées et sodas (fructose).
2. Chabannes E, Bensalah K, Carpentier X, et al. Prise en charge urologique des calculs rénaux et urétéraux de l’adulte. Mise au point du Comité lithiase de l’Association française d’urologie (CLAFU). Aspects généraux. Progr Urol 2013;23:1389-99.
3. Carpentier X, Meria P, Bensalah K, et al. Mise au point sur la prise en charge des calculs du rein en 2013. Progr Urol 2014;24:319-26.
4. Türk C, Petrik A, Sarica K, et al. EAU Guidelines on Interventional Treatment for Urolithiasis. Eur Urol 2016; 69:475-82.
5. Assimos D, Krambeck A Miller NL, et al. Surgical Management of Stones: American Urological Association/Endourological Society Guideline, Part 1. J Urol 2016;196: 1153-60.
6. Assimos D, Krambeck A, Miller NL, et al. Surgical Mana-gement of Stones: American Urological Association/ Endourological Society Guideline, Part 2. J Urol 2016;196: 1161-9.

 Encadrés
Encadrés