Article mis à jour de : Marty C. Canal lombaire rétréci. Rev Prat Med Gen 2018 ;32(1011) :817 - 8.
Physiopathologie
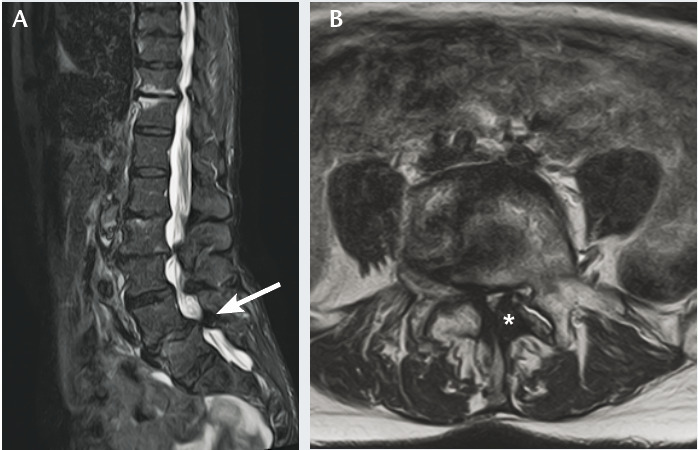
Réduction du calibre du canal rachidien lombaire sur un ou plusieurs étages, liée le plus souvent à des remaniements dégénératifs (fig. 1) :
- épaississement des ligaments jaunes ;
- ostéophytes ;
- hypertrophie des massifs articulaires postérieurs et des éléments des disques intervertébraux (protrusion, extrusion, exclusion).
Compression dynamique, déclenchée en lordose : spondylolisthésis, hypermobilité rachidienne.
Sa fréquence augmente avec l’âge.
À distinguer du canal lombaire étroit constitutionnel, souvent favorisé par des pédicules courts.
Signes cliniques
Claudication neurogène :
– douleurs de topographie radiculaire (L2 à S1), bilatérales ; lourdeurs, fourmillements dans les membres inférieurs ;
– apparaissant au bout d’un certain temps de marche ;
– aggravées par l’hyperlordose lombaire et améliorées par la mise en cyphose : position caractéristique associant flessum des genoux et rétroversion du bassin ;
– diminution progressive du périmètre de marche [PM] (un déficit moteur peut aussi y contribuer).
Autres manifestations : douleurs au repos et crampes nocturnes.
Lombalgies : inconstantes.
Troubles sphinctériens : rares.
Symptomatologie fluctuante, aggravation non systématique dans le temps.
Sévérité : évaluée sur l’intensité et l’ancienneté des douleurs et leur résistance au traitement médical (PM réduit à moins de 300 mètres par exemple).1
Examen clinique
Raideur rachidienne (non spécifique).
Limitation de l’extension du rachis lombaire avec éventuel déclenchement d’une lombalgie, voire d’une douleur radiculaire (signe de la sonnette postérieure).
Sur le plan neurologique : rechercher des anomalies des réflexes et des déficits moteurs et/ou sensitifs (en particulier une anesthésie en selle orientant vers un syndrome de la queue de cheval).
Tests de provocation de la douleur des sacro-iliaques (pour détecter une éventuelle pathologie).
Palper les pouls vasculaires pour éliminer une artérite des membres inférieurs.1
Imagerie
Radio du bassin et du rachis lombaire (en position debout) : discopathies, signes d’arthrose des articulations inter-apophysaires postérieures, anomalies de la statique rachidienne lombaire (scoliose, spondylolisthésis, rétrolisthésis…).
Diagnostic confirmé par IRM ou scanner du rachis lombaire :
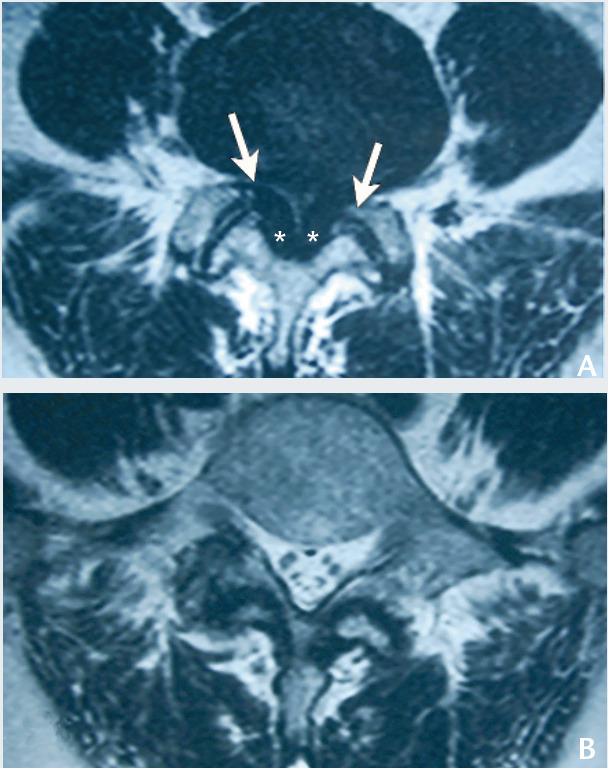
– contrairement au canal étroit constitutionnel, la sténose est plutôt segmentaire (touchant 1 ou 2 étages seulement, fig. 2 et le plus souvent centrale (segment disco-articulaire) et latérale (défilé disco-articulaire, récessus latéral ou foraminal) ;
– composante dynamique possible : spondylolisthésis sur les clichés de profil en position debout, disparaissant sur les images en position allongée ; clichés dynamiques réalisés en flexion-extension montrant une hypermobilité rachidienne.2
Électromyogramme : parfois utile pour confirmer des souffrances radiculaires (S1, L5, L4, L3 le plus souvent).
Principaux diagnostics différentiels : artérite des membres inférieurs, radiculalgies non liées à un CLR, pathologies de hanche…
Prise en charge : quels moyens ?
Soulager la douleur
Antalgiques non opioïdes et opioïdes faibles, AINS (selon les risques liés au terrain).
Éviter myorelaxants (risque de chutes) et opioïdes forts.
Infiltrations épidurales :
- par voie interépineuse postérieure, sans ou avec guidage, avec l’acétate de prednisolone, seul produit autorisé dans les radiculalgies ;
- jamais par voie foraminale ou périradiculaire avec ce corticoïde : risque rare d’infarctus médullaire ;
- avec risque de paraplégie transitoire ou définitive (lié à une injection involontaire dans une artère vascularisant la moelle épinière et pouvant provoquer une thrombose artérielle) ;
- contre-indiquées chez un patient antérieurement opéré du rachis lombaire ; chez ces patients, si une infiltration est nécessaire, une réunion de concertation pluridisciplinaire (RCP) doit être réalisée ;
- effet antalgique mais à court terme ;
- à répéter si persistance des symptômes (jusqu’à 3 injections en général espacées d’une semaine).
Antidépresseurs : envisageables comme dans toute douleur chronique (amitriptyline), en respectant les AMM. Si composante neuropathique : anticonvulsivants.
Traitement fonctionnel
Renforcement musculaire, étirements, conseils ergonomiques, évitement des positions douloureuses.
Exercices en flexion (en cyphose pour tenter de libérer les racines) +++.
Tractions vertébrales, travail en piscine : favorisent la décompression.
Immobilisation par corset (en cyphose légère) : recommandée par certains, lors des phases douloureuses.
Activité physique non spécifique (travail sur tapis roulant, en piscine) pour éviter le déconditionnement.
Améliorer la perception des symptômes
Traiter les éventuels facteurs favorisants psychologiques et psychorelationnels (tendance au catastrophisme, dépression…) par psychothérapie, anxiolytiques, antidépresseurs.
Chirurgie (décompression et arthrodèse)
Le choix de la stratégie dépend de l’importance de la sténose (siège, degré et étendue), des lésions (scoliose, spondylolisthésis) et des éléments dynamiques associés, de l’âge du patient, de ses comorbidités et de l’instabilité postopératoire attendue.
Stratégie thérapeutique
Dépend de la sévérité, des attentes du patient (++), de l’efficacité et la tolérance des traitements antérieurs.
Rééducation et antalgiques en première ligne, à poursuivre pendant plusieurs années, tant que le patient accepte son état et en l’absence d’atteinte neurologique.
Si complications neurologiques : envisager une chirurgie.
En cas d’échec du traitement médical, la chirurgie donne de meilleurs résultats que sa poursuite.3,4
2. Morvan G. L’imagerie des sténoses lombaires. J Radiol 2002;83(9-C2):1165-75.
3. Lurie J, Tomkins-Lane C. Management of lumbar spinal stenosis. BMJ 2016;352:h6234.
4. Marty M. Canal lombaire rétréci du sujet âgé : les éléments de la décision thérapeutique. Rev Rhum 2011;78(1):41-5.