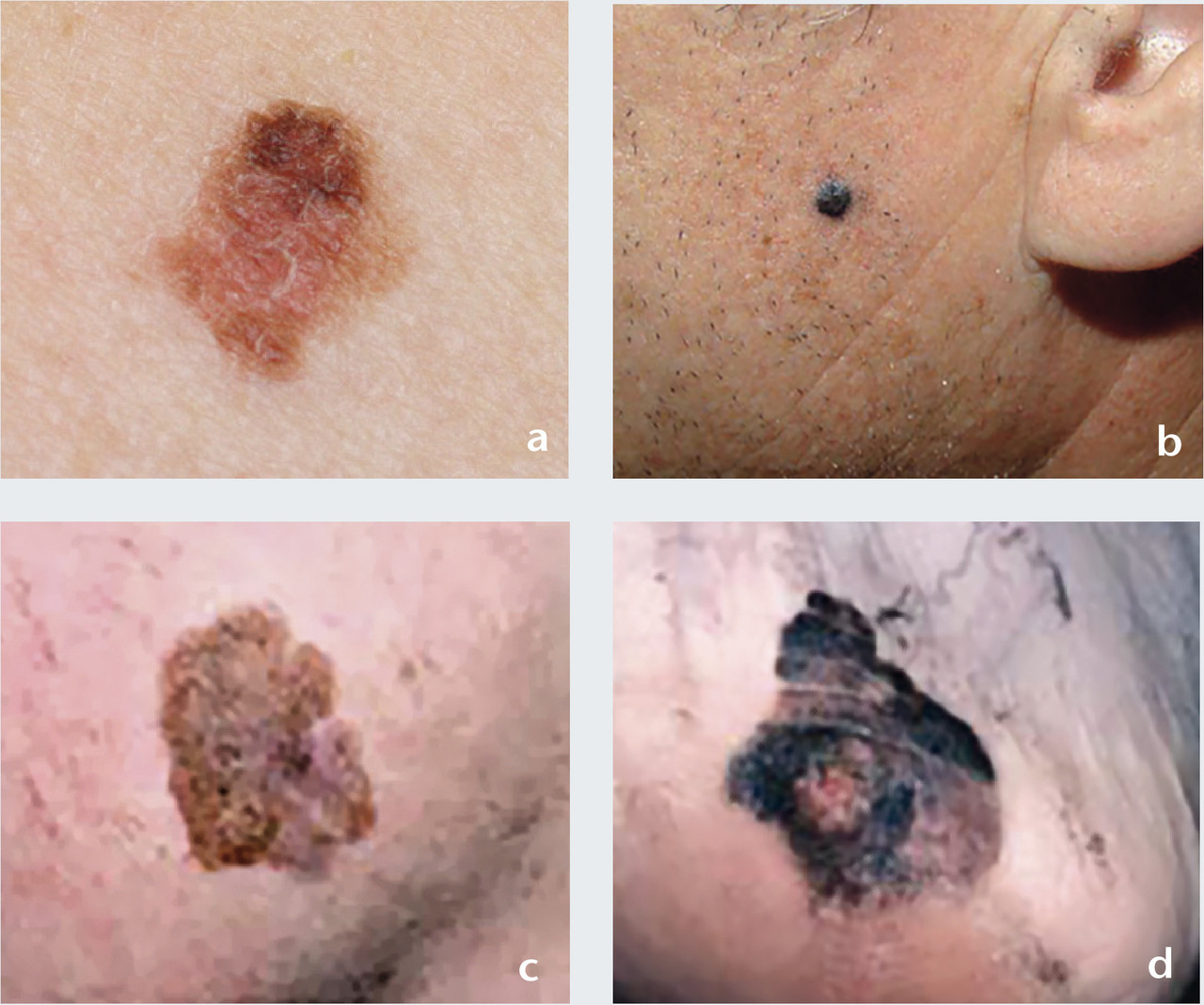
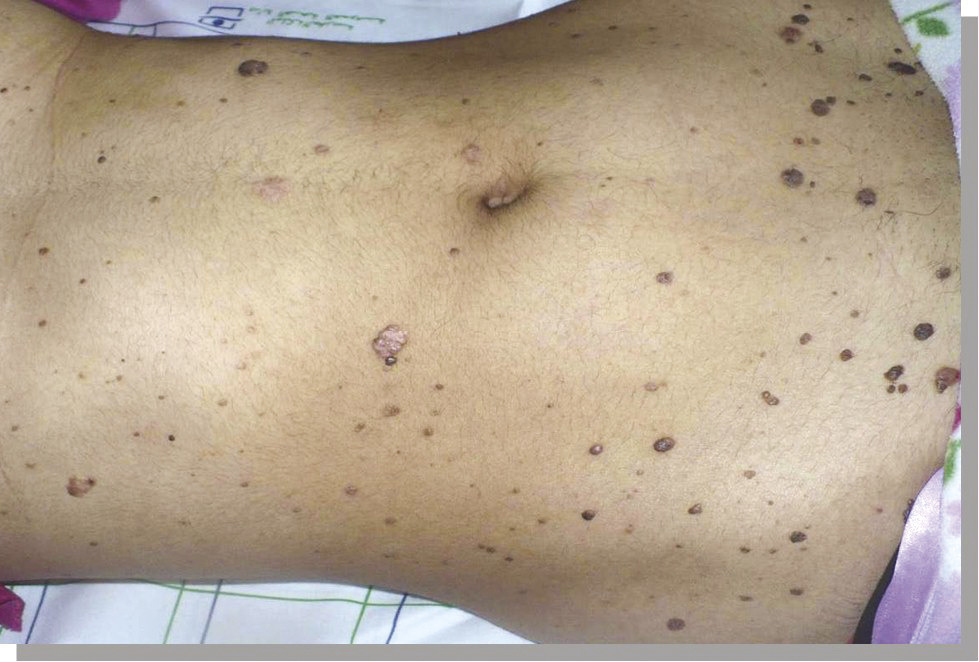
Incidence en progression depuis 20 ans, avec près de 60 000 nouveaux cas par an en France, dont 7 500 mélanomes.
Le dépistage repose sur l’examen régulier de l’ensemble de la peau par le dermatologue.
Il doit être ciblé sur les populations à risque (recommandations HAS pour le diagnostic précoce du mélanome, octobre 2006).
Mélanome et carcinomes (basocellulaires/ épidermoïdes) n’ont pas exactement les mêmes facteurs de risque.
Le dépistage repose sur l’examen régulier de l’ensemble de la peau par le dermatologue.
Il doit être ciblé sur les populations à risque (recommandations HAS pour le diagnostic précoce du mélanome, octobre 2006).
Mélanome et carcinomes (basocellulaires/ épidermoïdes) n’ont pas exactement les mêmes facteurs de risque.
Mélanome
Nombre élevé de nævus et présence de lésions atypiques (facteur indépendant),1 chez les sujets caucasiens :
– risque faible si < 10 nævus sur tout le corps ;
– modéré si > 50 nævus ;
– élevé si nombreux nævus + lésions atypiques (nævus de taille > 5 mm, de couleur rosée ou brune, parfois asymétriques et aux bords irréguliers).2
Phototype clair :
– les sujets ayant yeux bleus ou verts, cheveux blonds, roux ou châtains, peau claire et faible capacité à bronzer ont un risque plus élevé que ceux ayant yeux foncés, cheveux bruns ou noirs et peau pigmentée ;
– dans la classification de Fitzpatrick, les photo- types I et II sont les plus touchés.
Éphélides ou taches de rousseur.
Exposition aux ultraviolets (UV) :
– principale étiologie environnementale, même si le mécanisme physiopathologique n’est pas complètement élucidé ;3
– coups de soleil : plus souvent retrouvés chez les sujets victimes de mélanome ;
– notion de « période critique » : l’exposition solaire dans l’enfance (en particulier si elle a engendré des coups de soleil) augmente le risque de mélanome à l’âge adulte ;
– intermittente (« de vacances » ou « de loisirs ») : rôle néfaste démontré ;
– utilisation des cabines de bronzage : sur-risque franc.4
Antécédent :
– personnel : un sujet ayant déjà eu un mélanome est plus à risque d’en faire un second que la population générale ;
– familial : composante génétique retrouvée dans 8 à 12 % des cas (au moins 2 mélanomes sur 3 générations).
Traitement immunosuppresseur.
Aide au dépistage : un outil simple a été récemment créé et validé pour permettre aux patients et aux médecins d’identifier rapidement le risque élevé, le SAMScore (Self-Assessment of Melanoma risk Score).5 Autoquestionnaire explorant les principaux facteurs de risque connus, les nævus atypiques n’ayant pas été intégrés (encadré page suivante) .
– risque faible si < 10 nævus sur tout le corps ;
– modéré si > 50 nævus ;
– élevé si nombreux nævus + lésions atypiques (nævus de taille > 5 mm, de couleur rosée ou brune, parfois asymétriques et aux bords irréguliers).2
Phototype clair :
– les sujets ayant yeux bleus ou verts, cheveux blonds, roux ou châtains, peau claire et faible capacité à bronzer ont un risque plus élevé que ceux ayant yeux foncés, cheveux bruns ou noirs et peau pigmentée ;
– dans la classification de Fitzpatrick, les photo- types I et II sont les plus touchés.
Éphélides ou taches de rousseur.
Exposition aux ultraviolets (UV) :
– principale étiologie environnementale, même si le mécanisme physiopathologique n’est pas complètement élucidé ;3
– coups de soleil : plus souvent retrouvés chez les sujets victimes de mélanome ;
– notion de « période critique » : l’exposition solaire dans l’enfance (en particulier si elle a engendré des coups de soleil) augmente le risque de mélanome à l’âge adulte ;
– intermittente (« de vacances » ou « de loisirs ») : rôle néfaste démontré ;
– utilisation des cabines de bronzage : sur-risque franc.4
Antécédent :
– personnel : un sujet ayant déjà eu un mélanome est plus à risque d’en faire un second que la population générale ;
– familial : composante génétique retrouvée dans 8 à 12 % des cas (au moins 2 mélanomes sur 3 générations).
Traitement immunosuppresseur.
Aide au dépistage : un outil simple a été récemment créé et validé pour permettre aux patients et aux médecins d’identifier rapidement le risque élevé, le SAMScore (Self-Assessment of Melanoma risk Score).5 Autoquestionnaire explorant les principaux facteurs de risque connus, les nævus atypiques n’ayant pas été intégrés (encadré page suivante) .
Carcinomes
Phototype clair.
Exposition solaire :
– chronique et répétée pour les carcinomes épidermoïdes (professionnelle : agriculteurs, pêcheurs…) ;
– surtout intermittente (« de loisirs »), pour les basocellulaires.
Immunodépression :
– patients sous immunosuppresseurs ou après greffe d’organe.
Infections à HPV (papillomavirus humain), pour les carcinomes épidermoïdes muqueux.
Exposition aux rayons X et à des produits chimiques (arsenic, goudrons).
Certaines génodermatoses rares :
– albinisme ;
– syndrome de Gorlin : maladie génétique prédisposant aux carcinomes basocellulaires ;
– Xeroderma pigmentosum, affection héréditaire très rare caractérisée par une sensibilité pathologique aux UV, liée à un déficit des systèmes d’excision-réparation des nucléotides : risque de développer un carcinome 14 800 fois supérieur à celui d’un individu sain (2 000 fois plus élevé pour le mélanome).
Exposition solaire :
– chronique et répétée pour les carcinomes épidermoïdes (professionnelle : agriculteurs, pêcheurs…) ;
– surtout intermittente (« de loisirs »), pour les basocellulaires.
Immunodépression :
– patients sous immunosuppresseurs ou après greffe d’organe.
Infections à HPV (papillomavirus humain), pour les carcinomes épidermoïdes muqueux.
Exposition aux rayons X et à des produits chimiques (arsenic, goudrons).
Certaines génodermatoses rares :
– albinisme ;
– syndrome de Gorlin : maladie génétique prédisposant aux carcinomes basocellulaires ;
– Xeroderma pigmentosum, affection héréditaire très rare caractérisée par une sensibilité pathologique aux UV, liée à un déficit des systèmes d’excision-réparation des nucléotides : risque de développer un carcinome 14 800 fois supérieur à celui d’un individu sain (2 000 fois plus élevé pour le mélanome).
Références
1. Gandini S, Sera F, Cattaruzza MS, et al. Meta-analysis of risk factors for cutaneous melanoma: I. Common and atypical naevi. Eur J Cancer 2005;41:28-44.
2. Olsen CM, Carroll HJ, Whiteman DC. Estimating the attributable fraction for cancer: A meta-analysis of nevi and melanoma. Cancer Prev Res (Phila) 2010;3:233-45.
3. Gandini S, Sera F, Cattaruzza MS, et al. Meta-analysis of risk factors for cutaneous melanoma: II. Sun exposure. Eur J Cancer 2005;41:45-60.
4. Colantonio S, Bracken MB, Beecker J. The association of indoor tanning and melanoma in adults: systematic review and meta-analysis. J Am Acad Dermatol 2014;70:847-57 e1-18.
5. Quéreux G, N'Guyen JM, Cary M, et al. Validation of the Self-Assessment of Melanoma Risk Score for a melanoma-targeted screening. Eur J Cancer Prev 2012;21:588-95.
2. Olsen CM, Carroll HJ, Whiteman DC. Estimating the attributable fraction for cancer: A meta-analysis of nevi and melanoma. Cancer Prev Res (Phila) 2010;3:233-45.
3. Gandini S, Sera F, Cattaruzza MS, et al. Meta-analysis of risk factors for cutaneous melanoma: II. Sun exposure. Eur J Cancer 2005;41:45-60.
4. Colantonio S, Bracken MB, Beecker J. The association of indoor tanning and melanoma in adults: systematic review and meta-analysis. J Am Acad Dermatol 2014;70:847-57 e1-18.
5. Quéreux G, N'Guyen JM, Cary M, et al. Validation of the Self-Assessment of Melanoma Risk Score for a melanoma-targeted screening. Eur J Cancer Prev 2012;21:588-95.