L’intervention est proposée en cas de gêne quotidienne et de probabilité de récupération élevée.
Par Clémence Bonnet, Antoine Brézin*
* Ophtalmopôle, hôpital Cochin, AP-HP, 75014 Paris . clemence.bonnet@aphp.fr
L’intervention est proposée en cas de gêne quotidienne et de probabilité de récupération élevée.
Opérer la cataracte, opacification partielle ou totale du cristallin responsable d’une baisse de la performance visuelle, est l’intervention la plus pratiquée en France, toutes spécia-lités chirurgicales confondues (fig. 1) : 700 000 à 750 000 par an.1 Elle est le plus souvent faite en ambulatoire, sous anesthésie topique. À la place du cristallin, dans le sac capsulaire, est mise en place une lentille transparente en matière synthétique, dérivée du PMMA (polyméthacrylate de méthyle). Son implantation restaure la transparence des milieux oculaires et libère des lunettes pour la vision de loin, puisque sa puissance compense celle du cristallin retiré. La durée de l’intervention est brève : en moyenne 14 minutes.2
Opérer la cataracte, opacification partielle ou totale du cristallin responsable d’une baisse de la performance visuelle, est l’intervention la plus pratiquée en France, toutes spécia-lités chirurgicales confondues (fig. 1) : 700 000 à 750 000 par an.1 Elle est le plus souvent faite en ambulatoire, sous anesthésie topique. À la place du cristallin, dans le sac capsulaire, est mise en place une lentille transparente en matière synthétique, dérivée du PMMA (polyméthacrylate de méthyle). Son implantation restaure la transparence des milieux oculaires et libère des lunettes pour la vision de loin, puisque sa puissance compense celle du cristallin retiré. La durée de l’intervention est brève : en moyenne 14 minutes.2
Manifestations cliniques
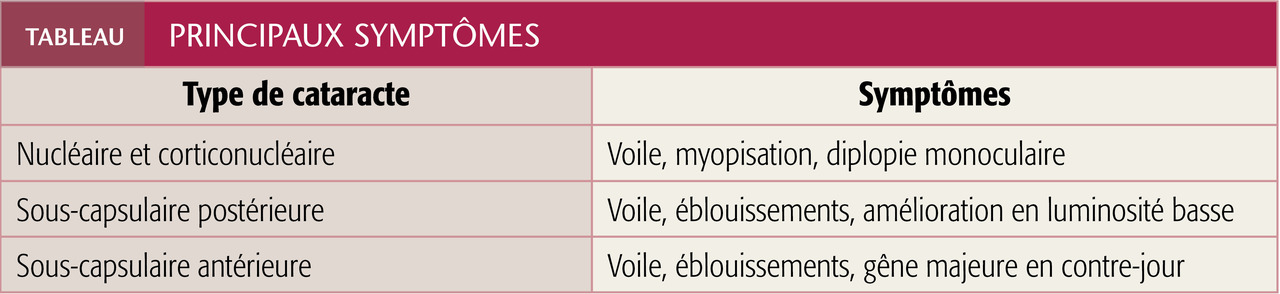
Gêne, voile, éblouissements, puis perte d’acuité visuelle en sont les symptômes, isolés ou associés (tableau). L’examen ophtalmologique à la lampe à fente confirme le diagnostic en objectivant les opacités cristalliniennes et leurs localisations, et précise le type de cataracte et son importance.
Flou visuel. Lorsqu’elle évolue, la vue devient floue. Un œil peut être préférentiellement atteint au début, mais la cataracte sénile (non liée à un traumatisme) s’aggrave de manière bilatérale.
Des halos ou des éblouissements, notamment crépusculaires ou à la conduite, sont également fréquents. Une vision dédoublée d’un œil (diplopie monoculaire car le trouble persiste à l’occlusion d’un œil) est un signe d’affection évoluée. Ces symptômes traduisent une dispersion accrue de la lumière par les opacités au sein du cristallin.
Myopisation d’indice. La cataracte peut modifier la réfraction oculaire, causant l’apparition ou l’aggravation de la myopie (en particulier en cas de forme nucléaire). Cela est lié à l’augmentation de la puissance réfringente du noyau opacifié. Il en résulte une moins bonne vision de loin sans correction mais paradoxalement une meilleure acuité de près (non corrigée).
Baisse de la sensibilité aux contrastes. La perception des couleurs est altérée, notamment pour les longueurs d’ondes courtes (bleu, jaune) qui sont absorbées par le noyau cristallinien. Cela explique l’aspect « jaunâtre » du cristallin cataracté. À ce stade, l’acuité visuelle est souvent diminuée. Plus la maladie évolue, moins les lunettes deviennent efficaces : elles ne peuvent plus compenser la perte de transparence.
Ainsi, en cas d’affection débutante, même si le cristallin est peu opacifié et que l’acuité visuelle est conservée, les plaintes fonctionnelles en rapport avec une moins bonne qualité de vision sont fréquentes.
Flou visuel. Lorsqu’elle évolue, la vue devient floue. Un œil peut être préférentiellement atteint au début, mais la cataracte sénile (non liée à un traumatisme) s’aggrave de manière bilatérale.
Des halos ou des éblouissements, notamment crépusculaires ou à la conduite, sont également fréquents. Une vision dédoublée d’un œil (diplopie monoculaire car le trouble persiste à l’occlusion d’un œil) est un signe d’affection évoluée. Ces symptômes traduisent une dispersion accrue de la lumière par les opacités au sein du cristallin.
Myopisation d’indice. La cataracte peut modifier la réfraction oculaire, causant l’apparition ou l’aggravation de la myopie (en particulier en cas de forme nucléaire). Cela est lié à l’augmentation de la puissance réfringente du noyau opacifié. Il en résulte une moins bonne vision de loin sans correction mais paradoxalement une meilleure acuité de près (non corrigée).
Baisse de la sensibilité aux contrastes. La perception des couleurs est altérée, notamment pour les longueurs d’ondes courtes (bleu, jaune) qui sont absorbées par le noyau cristallinien. Cela explique l’aspect « jaunâtre » du cristallin cataracté. À ce stade, l’acuité visuelle est souvent diminuée. Plus la maladie évolue, moins les lunettes deviennent efficaces : elles ne peuvent plus compenser la perte de transparence.
Ainsi, en cas d’affection débutante, même si le cristallin est peu opacifié et que l’acuité visuelle est conservée, les plaintes fonctionnelles en rapport avec une moins bonne qualité de vision sont fréquentes.
Indications chirurgicales
Les recommandations officielles émises par l’Agence nationale pour le développement de l’évaluation en médecine (Andem) sont anciennes. Elles étaient conformes à celles de l’Agency for Health Care Policy and Research (AHCPR, 1993) :
– altération de la capacité du patient à mener ses activités habituelles (conduite automobile, lecture, télévision...), avec un handicap retentissant sur le mode de vie ;
– acuité visuelle inférieure ou égale à 5/10e ; au-dessus de cette valeur, la gêne fonctionnelle doit être objectivée par un test d’éblouissement ou de sensibilité aux contrastes (pas de seuil défini).
Dans tous les cas, le patient doit être clairement informé des avantages et inconvénients de l’intervention. En 1995, l’Andem a ajouté la possibilité d’utiliser en préopératoire un questionnaire de qualité de vision, comme Catquest ou VF-14.3
Ainsi, ces textes datant de plus de 20 ans sont assez vagues : pas d’examens précis obligatoires, pas de seuils de réponse concernant ces tests fonctionnels optionnels. Le seul standard approuvé étant l’acuité visuelle mesurée en routine. Ne sont pas pris en compte les symptômes de baisse de qualité visuelle ressentis par les patients, de plus en plus actifs et exigeants, ni leur souhait éventuel de se passer de lunettes.
– altération de la capacité du patient à mener ses activités habituelles (conduite automobile, lecture, télévision...), avec un handicap retentissant sur le mode de vie ;
– acuité visuelle inférieure ou égale à 5/10e ; au-dessus de cette valeur, la gêne fonctionnelle doit être objectivée par un test d’éblouissement ou de sensibilité aux contrastes (pas de seuil défini).
Dans tous les cas, le patient doit être clairement informé des avantages et inconvénients de l’intervention. En 1995, l’Andem a ajouté la possibilité d’utiliser en préopératoire un questionnaire de qualité de vision, comme Catquest ou VF-14.3
Ainsi, ces textes datant de plus de 20 ans sont assez vagues : pas d’examens précis obligatoires, pas de seuils de réponse concernant ces tests fonctionnels optionnels. Le seul standard approuvé étant l’acuité visuelle mesurée en routine. Ne sont pas pris en compte les symptômes de baisse de qualité visuelle ressentis par les patients, de plus en plus actifs et exigeants, ni leur souhait éventuel de se passer de lunettes.
Quelle chirurgie ?
Elle a un fort taux de réussite, avec moins de 1 % de complications dont à peine 0,1 % de problèmes infectieux. L’objectif réfractif défini avant l’intervention est atteint à 1,0 dioptrie dans plus de 95 % des cas. Les principaux risques sont rares, marqués par la survenue d’une rupture capsulaire postérieure lors du geste ; d’une infection (endophtalmie) ou d’un décollement de rétine postopératoires, notamment chez les patients jeunes ou fort myopes.
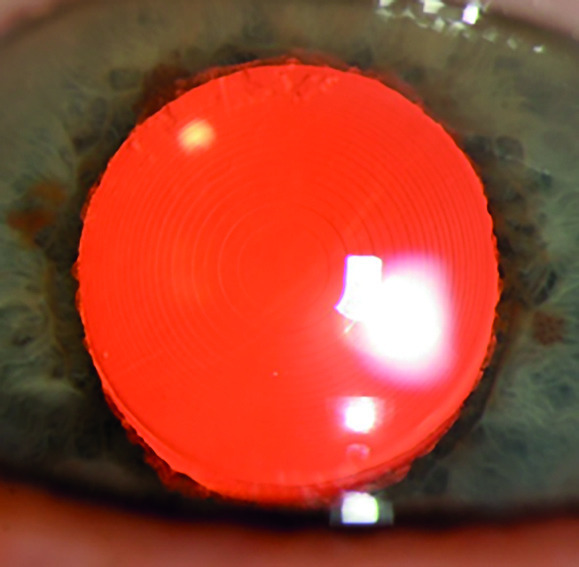
Ce niveau exceptionnel de qualité et de sûreté a rendu légitime une chirurgie plus précoce, voire sur cristallin clair (non remboursée, sans sur-risque per- et postopératoire). Cette dernière tend à devenir une option de plus en plus prisée, particulièrement par les sujets emmétropes (réfraction normale) et presbytes ainsi que chez les fort amétropes, notamment depuis l’avènement d’implants « premiums » corrigeant l’astigmatisme (implant torique) et la presbytie (implant multifocal). L’objectif n’est donc plus seulement d’accroître la transparence du cristallin mais également d’augmenter l’indépendance en lunettes, ce qui est atteint dans environ 95 % des cas.4 Un implant multifocal (fig. 2) n’est mis en place que dans environ 5 % des cas, le patient devant être bien informé de ses effets indésirables parfois gênants (15 % des cas en moyenne), à type de halos et d’éblouissements. Il faut également que l’œil opéré ne souffre d’aucune autre pathologie ophtalmologique. Ce type d’implant ne fait pas l’unanimité. Ses indications, restreintes, doivent être rigoureusement évaluées par le chirurgien, les bénéfices et risques clairement expliqués et compris par le patient.
La demande de cette chirurgie rapide, reproductible, efficace et sûre, à taux de satisfaction très élevé croît avec le vieillissement de la population et des motifs d’ordre socioculturel. Elle peut être précoce chez les retraités actifs, souhaitant garder une grande autonomie dans leur vie quotidienne, leurs loisirs, notamment pour la conduite, ce qui est une nécessité tout à fait légitime. À l’inverse, elle est parfois très tardive, émanant parfois des proches, pour les patients âgés dépendants, voire en institution, dont l’acuité visuelle est souvent très basse et la cataracte fort avancée.
Ce niveau exceptionnel de qualité et de sûreté a rendu légitime une chirurgie plus précoce, voire sur cristallin clair (non remboursée, sans sur-risque per- et postopératoire). Cette dernière tend à devenir une option de plus en plus prisée, particulièrement par les sujets emmétropes (réfraction normale) et presbytes ainsi que chez les fort amétropes, notamment depuis l’avènement d’implants « premiums » corrigeant l’astigmatisme (implant torique) et la presbytie (implant multifocal). L’objectif n’est donc plus seulement d’accroître la transparence du cristallin mais également d’augmenter l’indépendance en lunettes, ce qui est atteint dans environ 95 % des cas.4 Un implant multifocal (fig. 2) n’est mis en place que dans environ 5 % des cas, le patient devant être bien informé de ses effets indésirables parfois gênants (15 % des cas en moyenne), à type de halos et d’éblouissements. Il faut également que l’œil opéré ne souffre d’aucune autre pathologie ophtalmologique. Ce type d’implant ne fait pas l’unanimité. Ses indications, restreintes, doivent être rigoureusement évaluées par le chirurgien, les bénéfices et risques clairement expliqués et compris par le patient.
La demande de cette chirurgie rapide, reproductible, efficace et sûre, à taux de satisfaction très élevé croît avec le vieillissement de la population et des motifs d’ordre socioculturel. Elle peut être précoce chez les retraités actifs, souhaitant garder une grande autonomie dans leur vie quotidienne, leurs loisirs, notamment pour la conduite, ce qui est une nécessité tout à fait légitime. À l’inverse, elle est parfois très tardive, émanant parfois des proches, pour les patients âgés dépendants, voire en institution, dont l’acuité visuelle est souvent très basse et la cataracte fort avancée.
Évaluer objectivement la vision
De nouveaux instruments de mesure évaluant objectivement la perte de transparence potentiellement induite par une cataracte permettent de faire la distinction entre cristallin clair et cataracte. L’aber-rométrie par double passage (avec l’OQAS [Optical Quality Analysis System] société espagnole Visiometrics) étudie la diffusion lumineuse intraoculaire. La densitométrie est une autre technique (imagerie par caméra rotative Scheimpflug, instrument Pentacam).
Ces méthodes sont supérieures au simple examen à la lampe à fente pour apprécier le degré d’opacité du cristallin.5
Les patients peuvent avoir une gêne visuelle significative (objectivée par l’OQAS), malgré des opacités cristalliniennes mineures observées à la lampe à fente, et une acuité visuelle relativement conservée.
Ces méthodes sont supérieures au simple examen à la lampe à fente pour apprécier le degré d’opacité du cristallin.5
Les patients peuvent avoir une gêne visuelle significative (objectivée par l’OQAS), malgré des opacités cristalliniennes mineures observées à la lampe à fente, et une acuité visuelle relativement conservée.
Conclusion
Il est certainement temps de revoir les indications chirurgicales. La limitation à une acuité visuelle inférieure à 5/10e est devenue obsolète. En effet, la demande quant à la qualité de vision et l’indépendance en lunettes est croissante, et la chirurgie paraît indiquée lorsque la fonction visuelle ne répond plus aux besoins du patient et qu’une amélioration postopératoire est très probable. Cependant, la distinction entre cataracte avérée avec baisse d’acuité visuelle et cristallin clair avec diminution de la qualité de vision ou souhait d’indépendance en lunettes demeure subjective et laissée à l’appréciation du chirurgien. Ce flou, source potentielle de litige médico-légal, est problématique, en l’absence de recommandation officielle récente
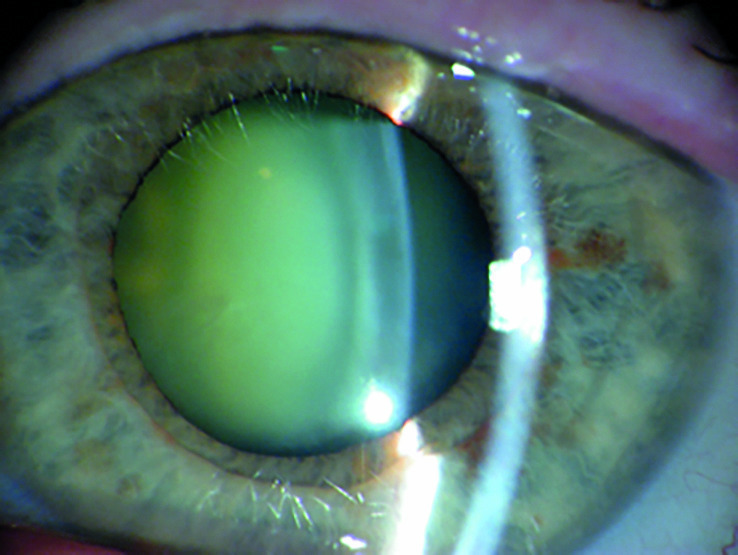
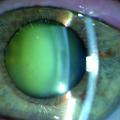
Fig. 1 – Cataracte corticonucléaire.
➜ Le degré d’opacité du cristallin évalué à l’examen à la lampe à fente n’est pas corrélé au retentissement sur l’acuité visuelle, en particulier pour les cataractes débutantes.
➜ Les patients sont de plus en plus demandeurs d’une excellente qualité de vision et d’une indépendance vis-à-vis des lunettes, avant de ressentir une baisse d’acuité visuelle en rapport avec une cataracte avancée.
➜ Les méthodes d’évaluation préopératoire doivent être multiples : mesure de l’acuité visuelle, évaluation et quantification objective de la baisse de qualité de vision.
➜ La chirurgie sur cristallin clair est proposée aux patients demandeurs et motivés après 55 ans en insistant sur l’absence de prise en charge et les risques attendus.
Fig. 2 – Implant multifocal dans le sac capsulaire.
Fig. 1 – Cataracte corticonucléaire.
➜ Le degré d’opacité du cristallin évalué à l’examen à la lampe à fente n’est pas corrélé au retentissement sur l’acuité visuelle, en particulier pour les cataractes débutantes.
➜ Les patients sont de plus en plus demandeurs d’une excellente qualité de vision et d’une indépendance vis-à-vis des lunettes, avant de ressentir une baisse d’acuité visuelle en rapport avec une cataracte avancée.
➜ Les méthodes d’évaluation préopératoire doivent être multiples : mesure de l’acuité visuelle, évaluation et quantification objective de la baisse de qualité de vision.
➜ La chirurgie sur cristallin clair est proposée aux patients demandeurs et motivés après 55 ans en insistant sur l’absence de prise en charge et les risques attendus.
Fig. 2 – Implant multifocal dans le sac capsulaire.
références
1. Kessel L, Andresen J, Erngaard D, Flesner P, Tendal B, Hjortdal J. Indication for cataract surgery. Do we have evidence of who will benefit from surgery? A systematic review and metaanalysis. Acta Ophthalmol 2016;94:10-20.
2. Rothschild PR, Grabar S, Le Dû B, Temstet C, Rostaqui O, Brézin AP. Patients’ subjective assessment of the duration of cataract surgery: a case series. BMJ Open 2013;3:e002497.
3. Anaes. Évaluation du traitement chirurgical de la cataracte de l’adulte. Rapport. Février 2000.
4. Wilkins MR, Allan BD, Rubin GS, et al. Randomized trial of multifocal intraocular lenses versus monovision after bilateral cataract surgery. Ophthalmology 2013;120:2449-55.
5. Artal P, Benito A, Pérez GM, et al. An objective scatter index based on double-pass retinal images of a point source to classify cataracts. PloS One 2011;6:e16823.
2. Rothschild PR, Grabar S, Le Dû B, Temstet C, Rostaqui O, Brézin AP. Patients’ subjective assessment of the duration of cataract surgery: a case series. BMJ Open 2013;3:e002497.
3. Anaes. Évaluation du traitement chirurgical de la cataracte de l’adulte. Rapport. Février 2000.
4. Wilkins MR, Allan BD, Rubin GS, et al. Randomized trial of multifocal intraocular lenses versus monovision after bilateral cataract surgery. Ophthalmology 2013;120:2449-55.
5. Artal P, Benito A, Pérez GM, et al. An objective scatter index based on double-pass retinal images of a point source to classify cataracts. PloS One 2011;6:e16823.