Une première lecture rapide
Bien entendu, pour voir en un clin d’œil si la NFS est normale ou non, le plus simple est de regarder ce qui est en gras ou associé à une étoile… mais l’interprétation est un peu plus délicate et doit suivre quelques règles :
– dans la section initiale, concernant les globules rouges, ne tenir compte que de l’hémoglobine (Hb) et du VGM, les autres anomalies n’ayant pas d’intérêt ;
– ne regarder que les chiffres absolus et oublier les pourcentages. En effet, une NFS peut être considérée à tort comme anormale pour le logiciel du laboratoire (c’est surtout le cas lorsque les valeurs des lignées blanches ou des plaquettes sont dans l’extrême basse ou haute de la normalité) ;
– en période d’infection, surtout bactérienne, la NFS est souvent perturbée ; un 2e contrôle après l’épisode aigu n’est préconisé qu’en cas d’anémie normo- ou macrocytaire, augmentation des neutrophiles, hausse des monocytes.
– dans la section initiale, concernant les globules rouges, ne tenir compte que de l’hémoglobine (Hb) et du VGM, les autres anomalies n’ayant pas d’intérêt ;
– ne regarder que les chiffres absolus et oublier les pourcentages. En effet, une NFS peut être considérée à tort comme anormale pour le logiciel du laboratoire (c’est surtout le cas lorsque les valeurs des lignées blanches ou des plaquettes sont dans l’extrême basse ou haute de la normalité) ;
– en période d’infection, surtout bactérienne, la NFS est souvent perturbée ; un 2e contrôle après l’épisode aigu n’est préconisé qu’en cas d’anémie normo- ou macrocytaire, augmentation des neutrophiles, hausse des monocytes.
Anomalies de la lignée rouge
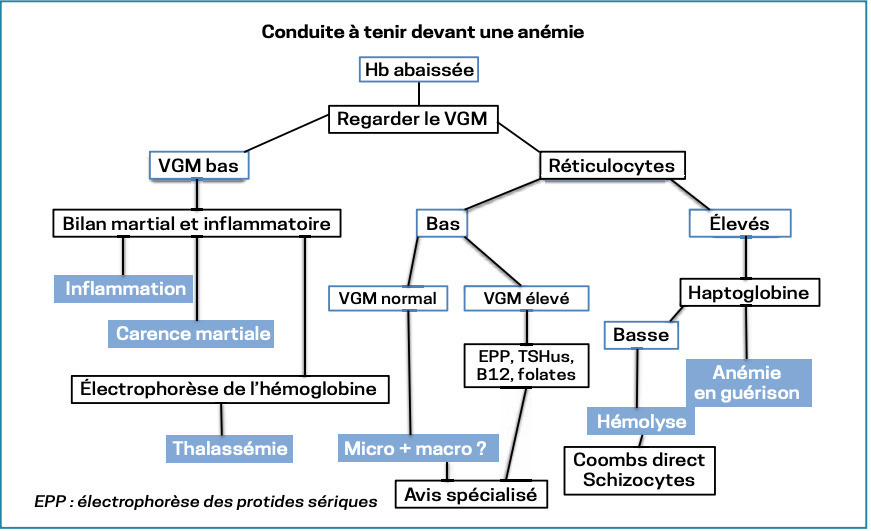
Ce sont les plus fréquentes. Le premier réflexe est de regarder le VGM : en dessous de 80 µm3, l’anémie est microcytaire, au-dessus de 100, elle est macrocytaire ; entre les deux, elle est normocytaire. En l’absence d’anémie, un VGM bas ou élevé doit conduire aux mêmes explorations.
Anémie microcytaire
Deux grandes étiologies : le syndrome inflammatoire et la carence martiale. Le bilan doit alors comporter 1 à 2 marqueurs inflammatoires et une ferritinémie. La VS seule n’est pas conseillée car une anémie en elle-même peut la faire augmenter légèrement.
En cas de syndrome inflammatoire, une ferritinémie normale ou haute ne peut éliminer une carence : il faut doser le récepteur soluble de la transferrine, indépendant de l’inflammation et augmenté en cas de déficit en fer. Explorations digestives/avis gynécologiques ne sont recommandés qu’en cas de carence martiale.
En l’absence de carence et d’inflammation, on s’oriente vers une thalassémie. L’électrophorèse de l’Hb fait le diagnostic. Les formes hétérozygotes, encore appelées « traits thalassémiques » ne sont pas considérées comme pathologiques, elles peuvent s’associer à une anémie modérée et stable dans le temps ; l’électrophorèse ne détecte que les traits thalassémiques bêta (augmentation de l’hémoglobine A2) et non les alpha.
En cas de syndrome inflammatoire, une ferritinémie normale ou haute ne peut éliminer une carence : il faut doser le récepteur soluble de la transferrine, indépendant de l’inflammation et augmenté en cas de déficit en fer. Explorations digestives/avis gynécologiques ne sont recommandés qu’en cas de carence martiale.
En l’absence de carence et d’inflammation, on s’oriente vers une thalassémie. L’électrophorèse de l’Hb fait le diagnostic. Les formes hétérozygotes, encore appelées « traits thalassémiques » ne sont pas considérées comme pathologiques, elles peuvent s’associer à une anémie modérée et stable dans le temps ; l’électrophorèse ne détecte que les traits thalassémiques bêta (augmentation de l’hémoglobine A2) et non les alpha.
Macrocytaire
Le premier réflexe est de demander le taux de réticulocytes. Si ce dernier est > 100 000/mm3, l’anémie est régénérative, sinon elle est arégénérative.
Les formes régénératives sont soit hémolytiques, soit des anémies en voie de guérison (les réticulocytes peuvent donner une macrocytose car ils sont plus gros que les érythrocytes), le VGM est alors < 100 µm3.
Paramètre clé, l’haptoglobine : un taux bas confirme une hémolyse ; si c’est le cas, pour différencier hémolyse immunologique et mécanique, il faut demander un test de Coombs direct (positif = immunologique) et rechercher des schizocytes au frottis (présence = mécanique) ; si ces 2 examens sont normaux, on évoque une pathologie du globule rouge, surtout en cas d’antécédents familiaux (anémie, lithiases vésiculaires, ictère chronique, grosse rate…).
Devant une forme arégénérative, on prescrit un dosage des folates et de la vitamine B12, une TSHus et une électrophorèse des protides sériques (un pic monoclonal peut faire croire à un VGM élevé sur automate, alors qu’il ne s’agit que du passage de plusieurs GR en rouleau ; dans ce cas, le VGM reste < 110 µm3).
Si ces examens sont normaux, adresser le patient à un hématologue, un myélogramme étant en général nécessaire.
Les formes régénératives sont soit hémolytiques, soit des anémies en voie de guérison (les réticulocytes peuvent donner une macrocytose car ils sont plus gros que les érythrocytes), le VGM est alors < 100 µm3.
Paramètre clé, l’haptoglobine : un taux bas confirme une hémolyse ; si c’est le cas, pour différencier hémolyse immunologique et mécanique, il faut demander un test de Coombs direct (positif = immunologique) et rechercher des schizocytes au frottis (présence = mécanique) ; si ces 2 examens sont normaux, on évoque une pathologie du globule rouge, surtout en cas d’antécédents familiaux (anémie, lithiases vésiculaires, ictère chronique, grosse rate…).
Devant une forme arégénérative, on prescrit un dosage des folates et de la vitamine B12, une TSHus et une électrophorèse des protides sériques (un pic monoclonal peut faire croire à un VGM élevé sur automate, alors qu’il ne s’agit que du passage de plusieurs GR en rouleau ; dans ce cas, le VGM reste < 110 µm3).
Si ces examens sont normaux, adresser le patient à un hématologue, un myélogramme étant en général nécessaire.
Normocytaire
Là aussi, il est nécessaire de demander le taux de réticulocytes. Si l’anémie est régénérative, il s’agit en général d’une anémie en voie de guérison ou d’une hémolyse (cf. supra).
Une anémie normocytaire peut être le résultat d’une forme microcytaire et d’une forme macrocytaire concomitantes. C’est une situation assez fréquente en gériatrie, en réanimation et chez les patients polypathologiques. Les examens cités précédemment sont donc justifiés. Si ces derniers sont normaux, adresser le patient en hématologie (myélogramme).
Une anémie normocytaire peut être le résultat d’une forme microcytaire et d’une forme macrocytaire concomitantes. C’est une situation assez fréquente en gériatrie, en réanimation et chez les patients polypathologiques. Les examens cités précédemment sont donc justifiés. Si ces derniers sont normaux, adresser le patient en hématologie (myélogramme).
Anomalies des plaquettes
La thrombopénie (encore appelée thrombocytopénie) est définie par un taux < 150 000 plaquettes/mm3. En cas de baisse modérée (> 100 000/mm3), il faut rechercher au frottis des agrégats plaquettaires ; on peut demander une NFS sur tube citraté afin d’éliminer une agrégation à l’EDTA (non pathologique). Dans les autres situations, il est conseillé de confier le patient à un hématologue ou à un interniste, pour rechercher une infection (VIH, VHB…), un terrain auto- immun, une cause iatrogène, et effectuer éventuellement un myélogramme. S’il y a un syndrome hémorragique, cet avis ne doit pas attendre.
On parle de thrombocytose au-dessus de 450 000 plaquettes/mm3. Les 2 étiologies principales à éliminer sont une carence en fer et un syndrome inflammatoire. En dehors de ces causes, un avis spécialisé est indispensable.
On parle de thrombocytose au-dessus de 450 000 plaquettes/mm3. Les 2 étiologies principales à éliminer sont une carence en fer et un syndrome inflammatoire. En dehors de ces causes, un avis spécialisé est indispensable.
Anomalies de la lignée blanche
En cas d’anomalies multiples des blancs, ou d’une anémie et/ou une anomalie des plaquettes concomitante, un avis spécialisé est recommandé. L’exception est le syndrome inflammatoire qui peut associer anémie micro-/macrocytaire, thrombocytose, hyperleucocytose à neutrophiles et monocytose.
Neutrophiles
L’hyperleucocytose, lorsqu’elle est isolée, est rarement inquiétante. Elle reflète le plus souvent une infection, un syndrome inflammatoire ou est secondaire à une corticothérapie.
Les neutropénies modérées (> 1 000/mm3), surtout si chroniques, sont volontiers bénignes, par margination excessive des neutrophiles (adhérents à la paroi des capillaires) ; fréquent dans les populations noires. En dessous de 1 000 neutrophiles/mm3, il faut arrêter les traitements non essentiels et demander un avis spécialisé ; < 500 neutrophiles/mm3, toute fièvre est une urgence.
Les neutropénies modérées (> 1 000/mm3), surtout si chroniques, sont volontiers bénignes, par margination excessive des neutrophiles (adhérents à la paroi des capillaires) ; fréquent dans les populations noires. En dessous de 1 000 neutrophiles/mm3, il faut arrêter les traitements non essentiels et demander un avis spécialisé ; < 500 neutrophiles/mm3, toute fièvre est une urgence.
Lymphocytes
Toute hyperlymphocytose nécessite un frottis, notamment pour éliminer une leucémie aiguë ; dans les autres cas, l’immunophénotypage des lymphocytes circulants fait le diagnostic. Les lymphopénies imposent une sérologie VIH et un bilan auto-immun (lupus, PR). Elles peuvent aussi être iatrogènes (immunosuppresseurs, corticothérapie…).
Monocytes
L’hypermonocytose isolée est rarement inquiétante ; elle peut être secondaire à un syndrome inflammatoire ou une infection. En cas de taux élevé ou d’association avec une anémie et/ou une thrombopénie, un avis spécialisé est requis, notamment pour éliminer une leucémie myélomonocytaire chronique.
La baisse des monocytes ne nécessite pas d’exploration, sauf si proche de 0 (éliminer une leucémie à tricholeucocytes et demander un avis spécialisé).
La baisse des monocytes ne nécessite pas d’exploration, sauf si proche de 0 (éliminer une leucémie à tricholeucocytes et demander un avis spécialisé).
Éosinophiles
Les causes d’hyperéosinophilie (taux > 600/mm3) sont multiples : infections, maladie de système, allergie, hémopathie. Un avis spécialisé est parfois nécessaire, notamment pour en évaluer la toxicité. Aucune exploration n’est recommandée devant une baisse.
Basophiles
Leur augmentation est en faveur d’une hémopathie myéloïde (LMC notamment) et impose un avis hématologique. En cas de baisse, pas d’exploration.
Encadre
Causes des anémies hémolytiques
Corpusculaires
• Pathologie de l’hémoglobine : drépanocytose, etc.
• Défaut de la membrane des globules rouges : microsphérocytose héréditaire (maladie de Minkowski-Chauffart)...
• Anomalie des enzymes du globule rouge : déficit en G6-PD...
• Seule maladie acquise : hémoglobinurie paroxystique nocturne
Extracorpusculaires
• Infectieuse : paludisme...
• Allo-immune : accident transfusionnel (ABO, rhésus).
• Auto-immune : secondaire à une hémopathie (leucémie lymphoïde chronique), lupus...
• Mécanique : valves cardiaques, micro-angiopathie thrombotique
Pour en savoir plus
Choquet S. Hématologie. Collection réussir l’ECN. Paris: Ellipses; 2007.

 Encadrés
Encadrés