L’organisation d’un dépistage visuel chez l’enfant se justifie donc, d’autant qu’il existe des traitements simples et efficaces s’ils sont débutés précocement.
Les dernières recommandations sur le dépistage visuel en France, émises en 2002 par la Haute Autorité de santé1 et en 2020 par l’Association francophone de strabologie et d’ophtalmologie pédiatrique (AFSOP)2 ont permis d’améliorer nettement la prise en charge précoce des troubles visuels de l’enfant (
Stratégie du dépistage
Un examen de dépistage est fortement recommandé autour de 3 ans – première année de maternelle. En effet, à cet âge, la prise en charge d’un trouble de la réfraction ou d’un strabisme permet d’éviter une possible amblyopie, et une amblyopie installée peut encore être traitée efficacement dans plus de 95 % des cas (
En revanche, à partir de l’âge de 6 ans, le potentiel de récupération de l’amblyopie, s’il existe toujours jusqu’à 8-10 ans, est fortement diminué en raison de l’irréversibilité de la maturation visuelle.
Il faut principalement distinguer deux situations : enfant à risque de développer une amblyopie organique ou fonctionnelle et enfant sans facteur de risque.
Enfants à risque d’amblyopie organique
Les facteurs de risque sont les suivants :
• antécédents familiaux de pathologies oculaires potentiellement héréditaires et congénitales (cataracte congénitale, glaucome congénital, rétinoblastome, malformations oculaires et crâniofaciales) ;
• prématurité avec un terme de naissance inférieur à 31 semaines d’aménorrhée et/ou poids de naissance inférieur à 1 250 g (risque de rétinopathie de la prématurité [ROP]) ;
• crâniosténoses héréditaires ;
• infections fœtomaternelles.
Enfants à risque d’amblyopie fonctionnelle
Plusieurs facteurs de risques d’amblyopie fonctionnelle imposent un contrôle ophtalmologique entre 12 et 15 mois :
• antécédents familiaux au premier degré d’amétropie forte apparue dans la petite enfance, de strabisme, de nystagmus ou d’amblyopie ;
• prématurité inférieure à 37 SA et/ou poids de naissance inférieur à 1 500 g ;
• souffrance neurologique néonatale et séquelle ultérieure (infirmité motrice cérébrale, retard psychomoteur) ;
• anomalie chromosomique, notamment la trisomie 21 ;
• crâniosténoses et malformations de la face ;
• exposition toxique durant la grossesse (tabac, alcool, cocaïne) ;
• pathologie générale avec atteinte neuro-ophtalmologique potentielle ;
• autre handicap neurosensoriel.
Enfants sans facteur de risque
Quels sont les outils de dépistage ?
Les autres examens réalisés varient : test d’hypermétropie avec des verres de +2 D (dioptries) en cas de test d’acuité visuelle de loin normale ; test d’Ishihara 2 pour la vision des couleurs ; test de la vision stéréoscopique (test de Lang) et test à l’écran (cover test) pour la détection du strabisme ; mesure de la réfraction sans cycloplégie par certains praticiens.
Pour le médecin généraliste
Un examen externe de l’œil est réalisé à l’aide d’un point lumineux pour les nourrissons et jeunes enfants d’âge préverbal, à la recherche d’une anomalie du segment antérieur (opacité cornéenne, opacité dans l’aire pupillaire, asymétrie palpébrale, lueurs pupillaires…). Une recherche des réflexes visuels est nécessaire dès la naissance et durant les premiers mois, ainsi qu’un dépistage du strabisme à l’aide de l’étude des reflets cornéens ou du test à l’écran unilatéral puis alterné de près.
Enfin, une réaction à l’occlusion d’un œil serait en faveur d’une amblyopie.
Dès l’âge de 3 ans, une mesure de l’acuité visuelle de loin peut être tentée à l’aide d’une échelle adaptée (Pigassou, Snellen…).
Le médecin traitant dispose d’une cotation spécifique pour le dépistage visuel. La référence reste cependant la mesure de la réfraction sous cycloplégie associée à l’examen du fond d’œil, réalisés par l’ophtalmologiste. Cet examen consiste en une mesure de la réfraction après instillation de collyres cycloplégiants (chlorhydrate de cyclopentolate [Skiacol] à partir de 1 an, ou atropine 0,3 ou 0,5 % selon l’âge), selon un protocole standardisé dont l’objectif est de bloquer l’importante accommodation de l’enfant, responsable des erreurs de mesure de réfraction ; les valeurs seuils diffèrent alors de celles obtenues sans dilatation.
S’équiper d’un photo-vidéo-réfractomètre ?
Ils ont montré leur efficacité dans le dépistage de masse chez les enfants de 3 à 4 ans, permettant de les adresser pour un examen sous cycloplégie selon des valeurs seuils définies spécifiquement (
Quand orienter vers l’ophtalmologiste ?
Deux urgences à ne pas manquer
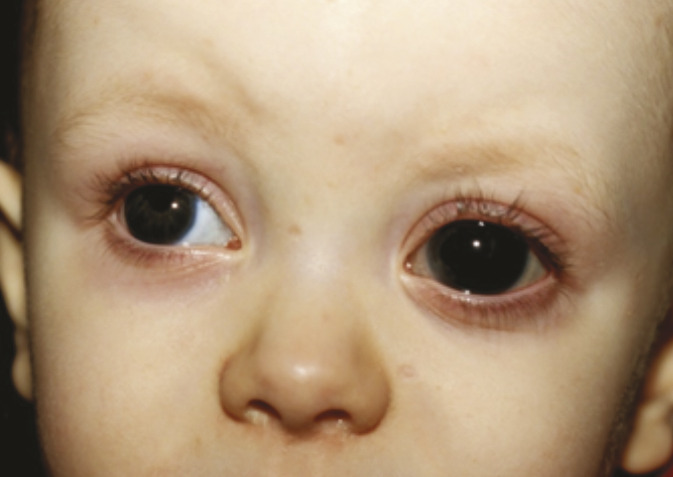
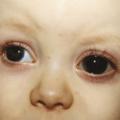
Les autres causes de leucocorie sont la cataracte congénitale, certaines rétinopathies infectieuses (toxoplasmose, toxocarose, bartonellose) ou vasculaires (maladie de Coats, etc.) qui nécessitent une prise en charge médicale ou chirurgicale rapide.
La présence d’une cornée opaque ou d’une mégalocornée (souvent décrites comme « grands et beaux yeux » par les parents) chez les nourrissons est également une urgence : la pathologie redoutée est le glaucome congénital, dont la prise en charge est chirurgicale (
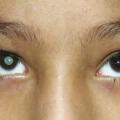
Par ailleurs, la présence d’un strabisme, d’un torticolis, d’un nystagmus, quel que soit l’âge, doit conduire à un examen ophtalmologique rapide.
Situations justifiant un contrôle ophtalmologique
• une acuité visuelle inférieure à 5/10e à l’œil droit ou gauche ou un écart interoculaire de plus d’une ligne ;
• toute anomalie au test de l’écran ;
• une sphère comprise entre -3 et +2,5 D au photodépistage ;
• un astigmatisme supérieur à 1,5 D ;
• une anisométropie (différence de puissance entre les deux yeux) supérieure à 1 D.
Les délais souhaitables d’examen ophtalmologique en cas de dépistage positif varient selon les situations :
• un mois en cas de suspicion d’amblyopie ;
• environ trois mois si l’acuité visuelle est normale mais qu’une anomalie est constatée au test de l’écran et/ou au photodépistage.
Dépistage des troubles visuels chez l’enfant : recommandations de l’AFSOP (2020)
• Signes d’appel (nystagmus, strabisme, baisse de l’acuité visuelle…) à tout âge examen ophtalmologique rapide
• Population à risque de pathologie organique précoce examen ophtalmologique (fond d’œil) dans le premier mois de vie
• Population à risque d’amblyopie fonctionnelle examen ophtalmologique et mesure de la réfraction sous cycloplégie à 1 an
• Population générale sans facteur de risque ni signe d’appel examen visuel systématique autour de 3 ans comprenant trois tests permettant la détection d’une amblyopie, d’un strabisme, d’un trouble de la réfraction. En cas d’anomalie à l’un des tests :
– acuité visuelle < 5/10e ou plus d’une ligne d’écart interoculaire ;
– test à l’écran : toute anomalie sauf minime exotropie < 8 ° tolérée
– photoscreening : sphère ou équivalent sphérique < -3 D ou > +2,5 D
Astigmatisme > 1,5 D
Anisométropie > D
L’enfant est adressé à un ophtalmologiste dans un délai d’un mois en cas de suspicion d’amblyopie, de 3 mois en l’absence de suspicion d’amblyopie.
D : dioptrie
Que dire à vos patients ?
• Toute anomalie à type de leucocorie (pupille blanche), buphtalmie (trop gros œil ou trop « bel » œil) ou strabisme constant avant l’âge de 4 mois est pathologique et doit faire consulter en urgence.
• Toute anomalie de comportement visuel (absence de clignements à la lumière ou de réflexe de fixation, pauvreté de la mimique, absence de poursuite oculaire) doit faire consulter.
• Tout strabisme, baisse d’acuité visuelle ou nystagmus, torticolis à tout âge doit faire consulter.
• En cas d’antécédents parentaux d’amétropie forte ou d’amblyopie, il convient de consulter un ophtalmologiste dans un délai de neuf à douze mois.
• En l’absence de facteur de risque familial et de signe d’appel, un examen visuel doit être effectué autour des 3 ans de l’enfant, afin de détecter une amblyopie, un strabisme ou un trouble de la réfraction.
2. Lequeux L, Thouvenin D, Couret C, et al. Le dépistage visuel chez l’enfant : les recommandations de l’Association francophone de strabologie et d’ophtalmologie pédiatrique (AFSOP). J Fr Ophtalmol 2021;44(2):244-51.

 Encadrés
Encadrés