Attention aux erreurs et au risque de carences !
L’ introduction d’aliments autres que le lait dans le régime des nourrissons est une étape capitale, qui s’accompagne de changements majeurs en termes d’apports en macro- et micronutriments. Des erreurs diététiques peuvent être délétères.1
quel âge ?
La diversification doit être impérativement débutée entre 4 et 6 mois révolus.
Avant 3 mois, les aliments solides placés dans la cavité buccale sont rejetés par le réflexe de protrusion. Ce n’est que vers l’âge de 4-6 mois que le nourrisson est capable de les entraîner vers l’arrière pour les avaler. De plus, seul un régime exclusivement lacté assure les importants besoins hydriques du jeune nourrisson, tout en préservant les apports énergétiques. L’introduction trop précoce d’aliments solides diminue la consommation de lait, et donc la ration hydrique quotidienne.
Les capacités d’excrétion rénale du sodium étant limitées avant 4 mois, une diversification trop précoce est aussi susceptible d’entraîner une surcharge sodée. La sécrétion d’amylase pancréatique se développant progressivement au cours des 6 premiers mois de vie, la digestion des amidons introduits trop tôt est insuffisante. Enfin, la consommation d’aliments non lactés entraîne des modifications majeures de la flore colique, principalement liées aux résidus polysaccharidiques (amidons, cellulose, etc.), avec des conséquences potentiellement délétères sur le microbiote intestinal.
La poursuite de l’allaitement maternel exclusif jusqu’à l’âge de 4 mois révolus au moins, voire idéalement jusqu’à 6 mois, reste ainsi la référence. Il est bénéfique sur le plan cognitif, infectieux (diminution de l’incidence et la gravité des infections digestives, ORL et respiratoires) et atopique (moindre risque allergique).
La diversification entraîne inexorablement une réduction de la consommation de lait infantile, et donc des nutriments qu’il contient, avec un risque de carence si les nouveaux aliments ne compensent pas les déficits générés (notamment en calcium, acides gras essentiels et fer).
Elle ne doit pas être retardée après 6 mois révolus, afin d’introduire au bon moment les aliments les plus allergisants, qu’il y ait ou pas un terrain atopique familial. En effet, les donner tardivement n’a pas d’effet préventif sur le développement d’une allergie. L’exposition entre 4 et 6 mois révolus pourrait même induire une relative « tolérance immunologique ».
Avant 3 mois, les aliments solides placés dans la cavité buccale sont rejetés par le réflexe de protrusion. Ce n’est que vers l’âge de 4-6 mois que le nourrisson est capable de les entraîner vers l’arrière pour les avaler. De plus, seul un régime exclusivement lacté assure les importants besoins hydriques du jeune nourrisson, tout en préservant les apports énergétiques. L’introduction trop précoce d’aliments solides diminue la consommation de lait, et donc la ration hydrique quotidienne.
Les capacités d’excrétion rénale du sodium étant limitées avant 4 mois, une diversification trop précoce est aussi susceptible d’entraîner une surcharge sodée. La sécrétion d’amylase pancréatique se développant progressivement au cours des 6 premiers mois de vie, la digestion des amidons introduits trop tôt est insuffisante. Enfin, la consommation d’aliments non lactés entraîne des modifications majeures de la flore colique, principalement liées aux résidus polysaccharidiques (amidons, cellulose, etc.), avec des conséquences potentiellement délétères sur le microbiote intestinal.
La poursuite de l’allaitement maternel exclusif jusqu’à l’âge de 4 mois révolus au moins, voire idéalement jusqu’à 6 mois, reste ainsi la référence. Il est bénéfique sur le plan cognitif, infectieux (diminution de l’incidence et la gravité des infections digestives, ORL et respiratoires) et atopique (moindre risque allergique).
La diversification entraîne inexorablement une réduction de la consommation de lait infantile, et donc des nutriments qu’il contient, avec un risque de carence si les nouveaux aliments ne compensent pas les déficits générés (notamment en calcium, acides gras essentiels et fer).
Elle ne doit pas être retardée après 6 mois révolus, afin d’introduire au bon moment les aliments les plus allergisants, qu’il y ait ou pas un terrain atopique familial. En effet, les donner tardivement n’a pas d’effet préventif sur le développement d’une allergie. L’exposition entre 4 et 6 mois révolus pourrait même induire une relative « tolérance immunologique ».
Quels aliments ?
L’ordre préconisé est le suivant : légumes, suivis des fruits (même si rien n’empêche de commencer par ces derniers), puis viandes et poissons. Il est conseillé d’introduire les aliments un par un (en les espaçant de quelques jours), surtout pour ceux réputés les plus allergéniques (œufs, poissons, crustacés, céleri, fruits à coque ou exotiques comme le kiwi, la mangue ou le fruit de la passion).
La majorité des légumes peut être proposée, sans débuter par ceux au goût prononcé ou pouvant être responsables de douleurs abdominales (poivrons, petits pois, vert de poireau, etc.). Les légumes secs (lentilles, pois chiches, haricots secs) ne sont pas conseillés avant l’âge de 18 mois (fermentation colique).
Aucune restriction pour les fruits, soit cuits et mixés (compotes), soit bien mûrs (pêches, poires, bananes, etc.). Ne pas ajouter de sucre pour bien sensibiliser les nourrissons à leur goût originel.
Concernant les viandes, il est traditionnel de débuter par bœuf, veau, poulet, dinde ou jambon blanc, mais chacune peut être introduite d’emblée, à l’exception des charcuteries qui ne sont pas justifiées avant l’âge de 2-3 ans (nitrites). On peut proposer tous les poissons, maigres ou gras. Enfin, les œufs peuvent être donnés entre 4 et 6 mois révolus, quel que soit le terrain atopique. Les abats remplacent de temps en temps la viande ; c’est le cas du foie qui est particulièrement riche en fer.
Le gluten doit être introduit en petites quantités entre 4 et 12 mois révolus, si possible dès le début de la diversification (en débutant par 1 cuillère à café [cac] de céréales infantiles avec gluten dans le lait, la purée ou la compote). En effet, une exposition retardée, voire sous allaitement maternel n’a pas montré d’effet préventif sur la survenue d’une maladie cœliaque ou d’un diabète de type 1, et cela même chez les enfants à risque.2
Introduction de l’arachide : dès 4 mois révolus (petite quantité de Curly écrasé ou de beurre de cacahuète dilué dans la purée). Chez les enfants à risque allergique élevé (eczéma sévère et/ou allergie à l’œuf), elle est faite sous surveillance médicale et cela jusqu’à 11 mois.
Le miel est à proscrire avant 12 mois (risque de botulisme),3 en dehors des produits industriels traités à haute température ayant inactivé les spores du Clostridium botulinum.
La majorité des légumes peut être proposée, sans débuter par ceux au goût prononcé ou pouvant être responsables de douleurs abdominales (poivrons, petits pois, vert de poireau, etc.). Les légumes secs (lentilles, pois chiches, haricots secs) ne sont pas conseillés avant l’âge de 18 mois (fermentation colique).
Aucune restriction pour les fruits, soit cuits et mixés (compotes), soit bien mûrs (pêches, poires, bananes, etc.). Ne pas ajouter de sucre pour bien sensibiliser les nourrissons à leur goût originel.
Concernant les viandes, il est traditionnel de débuter par bœuf, veau, poulet, dinde ou jambon blanc, mais chacune peut être introduite d’emblée, à l’exception des charcuteries qui ne sont pas justifiées avant l’âge de 2-3 ans (nitrites). On peut proposer tous les poissons, maigres ou gras. Enfin, les œufs peuvent être donnés entre 4 et 6 mois révolus, quel que soit le terrain atopique. Les abats remplacent de temps en temps la viande ; c’est le cas du foie qui est particulièrement riche en fer.
Le gluten doit être introduit en petites quantités entre 4 et 12 mois révolus, si possible dès le début de la diversification (en débutant par 1 cuillère à café [cac] de céréales infantiles avec gluten dans le lait, la purée ou la compote). En effet, une exposition retardée, voire sous allaitement maternel n’a pas montré d’effet préventif sur la survenue d’une maladie cœliaque ou d’un diabète de type 1, et cela même chez les enfants à risque.2
Introduction de l’arachide : dès 4 mois révolus (petite quantité de Curly écrasé ou de beurre de cacahuète dilué dans la purée). Chez les enfants à risque allergique élevé (eczéma sévère et/ou allergie à l’œuf), elle est faite sous surveillance médicale et cela jusqu’à 11 mois.
Le miel est à proscrire avant 12 mois (risque de botulisme),3 en dehors des produits industriels traités à haute température ayant inactivé les spores du Clostridium botulinum.
Quelle méthode ?
On peut soit diluer des légumes mixés ou en petit pot dans le biberon de lait de midi (2 cac, puis davantage jusqu’à l’équivalent d’un demi-pot) avant de les proposer à la petite cuillère, soit débuter directement à la cuillère. Ensuite, l’apport protéiné sera progressif avec 5 à 10 g de viande mixée au repas de midi (1 à 2 cac) jusqu’à 8-10 mois, pour atteindre 3 cac vers 10-12 mois (et 1,5 c à soupe entre 12 et 24 mois). La texture doit être adaptée aux capacités masticatoires de l’enfant. Entre 8 et 10 mois au plus tard, on donne des petits morceaux fondants.
La diversification alimentaire menée par l’enfant (DME), actuellement en plein essor, consiste à proposer d’emblée une alimentation en morceaux (en favorisant des nutriments riches en fer), que l’enfant consomme seul en position assise, sans passer par l’étape de la petite cuillère. Cette méthode lui permettrait de mieux réguler ses prises alimentaires selon ses besoins. Cependant, aucune étude n’a évalué son intérêt et ses risques potentiels (maintien de l’équilibre alimentaire ? couverture des besoins en fer ? risque de fausse route ?).
La diversification alimentaire menée par l’enfant (DME), actuellement en plein essor, consiste à proposer d’emblée une alimentation en morceaux (en favorisant des nutriments riches en fer), que l’enfant consomme seul en position assise, sans passer par l’étape de la petite cuillère. Cette méthode lui permettrait de mieux réguler ses prises alimentaires selon ses besoins. Cependant, aucune étude n’a évalué son intérêt et ses risques potentiels (maintien de l’équilibre alimentaire ? couverture des besoins en fer ? risque de fausse route ?).
Erreurs à éviter
Remplacer le lait de suite par du lait de vache. Les laits infantiles sont plus riches en acides gras essentiels, en fer et en vitamines et moins chargés en protéines et minéraux. Leur substituer du lait de vache expose donc à des carences (si les aliments non lactés donnés en complément ne compensent pas les déficits induits) et à des excès, essentiellement protéiques. Il faut inciter les parents à donner un lait de suite à leur enfant jusqu’à l’âge de 1 an au moins.
Insuffisance en calcium. Elle n’a presque jamais de conséquence immédiate mais expose à un risque accru d’ostéoporose et de fractures à l’âge adulte. Les apports conseillés chez le nourrisson et le jeune enfant sont de 400 à 500 mg/j. Une éventuelle carence est à rechercher en cas de consommation inadéquate de produits laitiers ou en l’absence de supplémentation chez les nourrissons allergiques aux protéines de lait de vache après la diversi- fication.
Carence en fer. L’apport conseillé est de 6 à 10 mg/j entre 0 et 3 ans. La diminution du lait de croissance vers 2-3 ans est la principale situation à risque. L’enfant doit en consommer au moins jusqu’à 3 ans (330 mL par jour au minimum).
Réduire les graisses. Elles doivent représenter plus de 40 % de la ration calorique au cours des 2 premières années de vie. Une consommation de lait suffisante et l’ajout de matières grasses dans les plats salés assurent ces apports. Il n’y a aucune raison, sauf exception, de limiter les graisses, même saturées, chez le nourrisson et le jeune enfant.
Excès de protéines. Les besoins sont estimés à 10 g/j entre 0 et 2 ans et à 12 g/j entre 2 et 3 ans. Après la diversification, ces quantités sont très souvent dépassées. L’utilisation de lait de vache (protéines : 32 g/L) à la place des laits de suite ou de croissance (environ 20 g/L) et l’ingestion excessive de produits laitiers sont les principales causes. S’il est certain qu’un apport élevé n’induit aucun bénéfice, ses risques potentiels demeurent hypothétiques comme celui d’obésité ultérieure.
Insuffisance en calcium. Elle n’a presque jamais de conséquence immédiate mais expose à un risque accru d’ostéoporose et de fractures à l’âge adulte. Les apports conseillés chez le nourrisson et le jeune enfant sont de 400 à 500 mg/j. Une éventuelle carence est à rechercher en cas de consommation inadéquate de produits laitiers ou en l’absence de supplémentation chez les nourrissons allergiques aux protéines de lait de vache après la diversi- fication.
Carence en fer. L’apport conseillé est de 6 à 10 mg/j entre 0 et 3 ans. La diminution du lait de croissance vers 2-3 ans est la principale situation à risque. L’enfant doit en consommer au moins jusqu’à 3 ans (330 mL par jour au minimum).
Réduire les graisses. Elles doivent représenter plus de 40 % de la ration calorique au cours des 2 premières années de vie. Une consommation de lait suffisante et l’ajout de matières grasses dans les plats salés assurent ces apports. Il n’y a aucune raison, sauf exception, de limiter les graisses, même saturées, chez le nourrisson et le jeune enfant.
Excès de protéines. Les besoins sont estimés à 10 g/j entre 0 et 2 ans et à 12 g/j entre 2 et 3 ans. Après la diversification, ces quantités sont très souvent dépassées. L’utilisation de lait de vache (protéines : 32 g/L) à la place des laits de suite ou de croissance (environ 20 g/L) et l’ingestion excessive de produits laitiers sont les principales causes. S’il est certain qu’un apport élevé n’induit aucun bénéfice, ses risques potentiels demeurent hypothétiques comme celui d’obésité ultérieure.
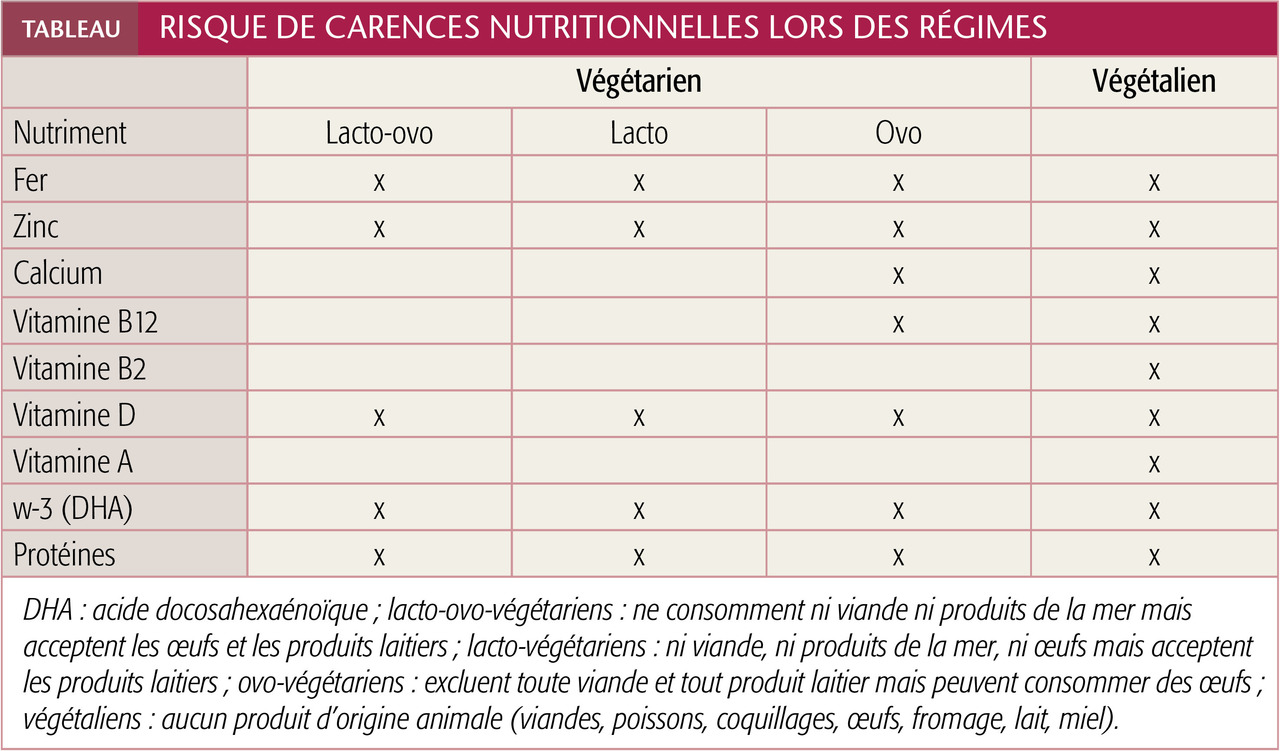
Végétariens et végétaliens
Le risque de carences associé est important chez le nourrisson, surtout en cas de régime végétalien (tableau).
Une surveillance spécifique est nécessaire, ainsi qu’un ajout de compléments comme la vitamine B12.4 D’ailleurs, on recommande fortement aux mères végétaliennes une supplémentation en B12, B2, A et D pendant la grossesse et l’allaitement afin d’éviter les carences chez le bébé, qui sera surveillé régulièrement et supplémenté systématiquement.
Pour rappel, les boissons végétales sont inadaptées et contre-indiquées chez le nourrisson avant la diversification.
Une surveillance spécifique est nécessaire, ainsi qu’un ajout de compléments comme la vitamine B12.4 D’ailleurs, on recommande fortement aux mères végétaliennes une supplémentation en B12, B2, A et D pendant la grossesse et l’allaitement afin d’éviter les carences chez le bébé, qui sera surveillé régulièrement et supplémenté systématiquement.
Pour rappel, les boissons végétales sont inadaptées et contre-indiquées chez le nourrisson avant la diversification.
références
1. Fewtrell M, Bronsky J, Campoy C, et al. Complementary feeding: a position paper by the European Society for Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN) Committee on Nutrition. J Pediatr Gastroenterol Nutr 2017;64: 119-32.
2. Szajewska H, Shamir R, Mearin L, et al. Gluten introduction and the risk of coeliac disease: a position paper by the European Society for Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN). J Pediatr Gastroenterol Nutr 2016;62: 507-13.
3. Tanzi MG, Gabay MP. Association between honey consumption and infant botulism. Pharmacotherapy 2002;22:1479-83.
4. Van Winckel M, Vande Velde S, De Bruyne R, Van Biervliet S. Vegetarian infant and child nutrition. Eur J Pediatr 2011;170:1489-94.
2. Szajewska H, Shamir R, Mearin L, et al. Gluten introduction and the risk of coeliac disease: a position paper by the European Society for Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN). J Pediatr Gastroenterol Nutr 2016;62: 507-13.
3. Tanzi MG, Gabay MP. Association between honey consumption and infant botulism. Pharmacotherapy 2002;22:1479-83.
4. Van Winckel M, Vande Velde S, De Bruyne R, Van Biervliet S. Vegetarian infant and child nutrition. Eur J Pediatr 2011;170:1489-94.