objectifs
Argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents.
Argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents.
Définition et diagnostics différentiels
La dysphagie est définie comme une sensation de passage difficile des liquides ou des solides dans l’œsophage, après la phase de déglutition volontaire. C’est un motif de consultation fréquent en médecine générale et en gastro-entérologie. Le globus, sensation de pesanteur non douloureuse dans l’arrière-gorge, en est le diagnostic différentiel principal. Celui-ci disparaît lors de la prise alimentaire, contrairement à la dysphagie.
Interrogatoire et examen clinique
L’interrogatoire et l’examen clinique permettent de caractériser la dysphagie afin de rechercher des arguments en faveur d’une cause organique obstructive.
À l’interrogatoire, il faut tenter de différencier les dysphagies oropharyngées des dysphagies œsophagiennes.
Les dysphagies oropharyngées se manifestent souvent immédiatement après la déglutition et peuvent être associées à une sensation d’étouffement, une toux, des régurgitations intranasales. Les dysphagies œsophagiennes correspondent à une sensation de ralentissement du bolus dégluti au niveau du sternum ou de l’épigastre. En cas d’argument pour une origine oropharyngée, un examen ORL spécialisé doit être réalisé.
Une dysphagie sélective, concernant uniquement les solides, est en faveur d’un mécanisme obstructif, alors qu’une dysphagie non sélective pour les liquides comme les solides évoque plutôt un trouble moteur de l’œsophage. Un terrain favorisant les pathologies organiques œsophagiennes doit être recherché : consommation chronique d’alcool et/ou de tabac, antécédents de reflux gastro-œsophagien (RGO).
Le retentissement de la dysphagie sur la prise alimentaire et l’état nutritionnel doit être évalué en recherchant un amaigrissement. L’examen clinique est en général assez pauvre, se limitant à la recherche d’un syndrome tumoral ou d’adénopathies satellites, en faveur d’une pathologie maligne, ou de signes de pathologie systémique pouvant s’associer à un trouble moteur œsophagien.
À l’interrogatoire, il faut tenter de différencier les dysphagies oropharyngées des dysphagies œsophagiennes.
Les dysphagies oropharyngées se manifestent souvent immédiatement après la déglutition et peuvent être associées à une sensation d’étouffement, une toux, des régurgitations intranasales. Les dysphagies œsophagiennes correspondent à une sensation de ralentissement du bolus dégluti au niveau du sternum ou de l’épigastre. En cas d’argument pour une origine oropharyngée, un examen ORL spécialisé doit être réalisé.
Une dysphagie sélective, concernant uniquement les solides, est en faveur d’un mécanisme obstructif, alors qu’une dysphagie non sélective pour les liquides comme les solides évoque plutôt un trouble moteur de l’œsophage. Un terrain favorisant les pathologies organiques œsophagiennes doit être recherché : consommation chronique d’alcool et/ou de tabac, antécédents de reflux gastro-œsophagien (RGO).
Le retentissement de la dysphagie sur la prise alimentaire et l’état nutritionnel doit être évalué en recherchant un amaigrissement. L’examen clinique est en général assez pauvre, se limitant à la recherche d’un syndrome tumoral ou d’adénopathies satellites, en faveur d’une pathologie maligne, ou de signes de pathologie systémique pouvant s’associer à un trouble moteur œsophagien.
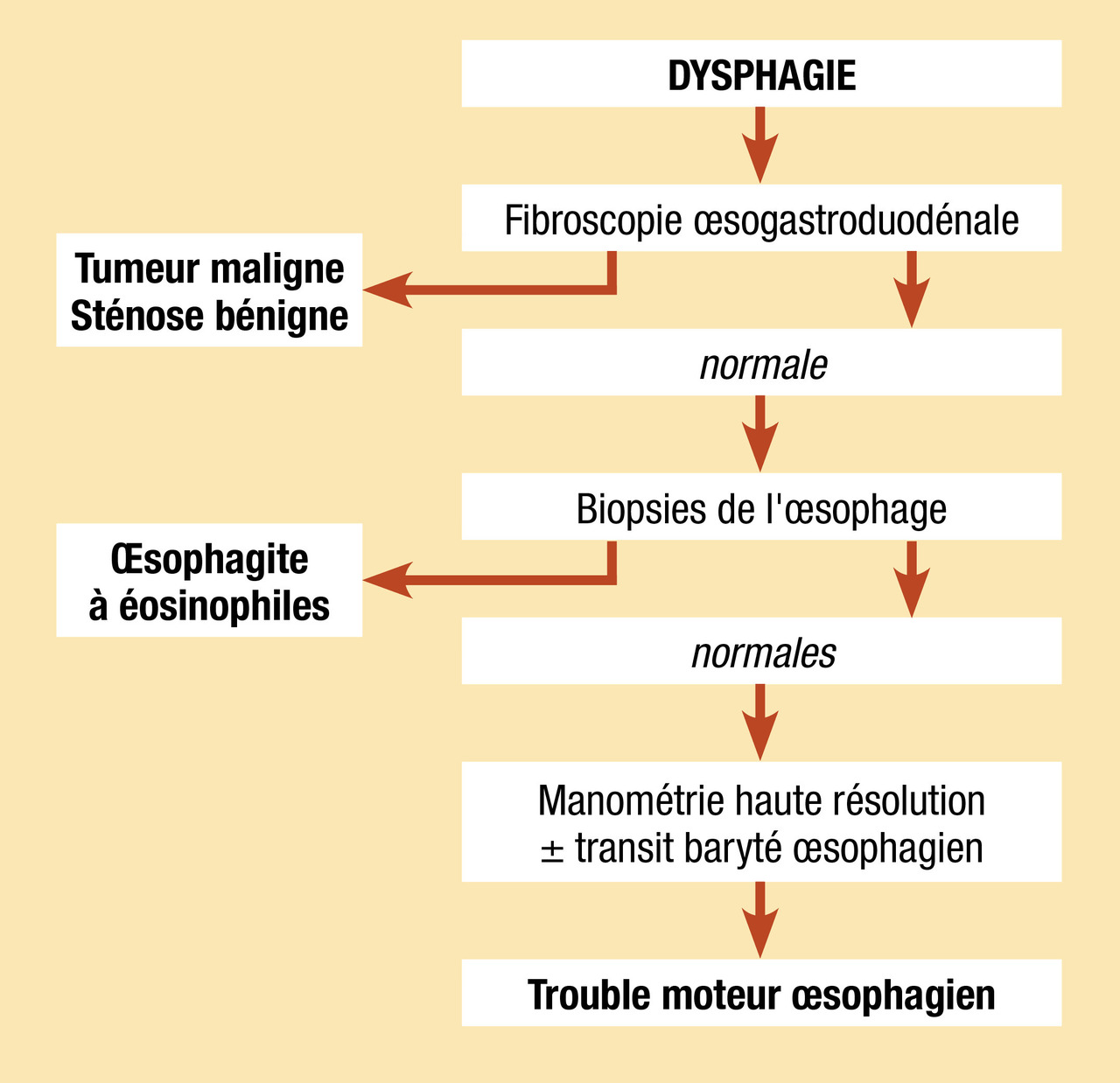
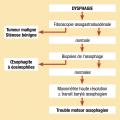
Examens complémentaires (fig. 1)
La dysphagie est toujours un signe d’alarme, car elle peut être liée à un cancer de l’œsophage ou une pathologie œsophagienne sévère. Une fibroscopie œsogastroduodénale s’impose donc d’emblée chez tous les patients. En réalité, peu de cancers de l’œsophage sont retrouvés chez les patients se plaignant de dysphagie, et la cause sera est le plus souvent une pathologie obstructive bénigne ou un trouble moteur de l’œsophage.
Rechercher une dysphagie obstructive
La fibroscopie œsogastroduodénale (FOGD) est l’examen de première ligne en cas de dysphagie.
Réalisée sous anesthésie locale ou générale, elle permet de visualiser directement la lumière œsophagienne et d’obtenir des biopsies muqueuses.
En cas de dysphagie sévère, quelle qu’en soit la cause, la fibroscopie œsogastroduodénale pourra montrer une stase alimentaire dans l’œsophage.
Les causes de dysphagie obstructive d’origine œsophagienne peuvent être divisées en plusieurs types (v. tableau) selon la nature de l’obstruction.
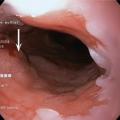
fig. 2 ) favorisé par le reflux gastro-œsophagien. Dans ce cas, au cours de la fibroscopie œsogastroduodénale, des biopsies de la masse tumorale sont réalisées pour diagnostic anatomopathologique. La lumière œsophagienne peut être également rétrécie sous l’effet d’une compression extrinsèque, la muqueuse est alors normale. Il convient alors de réaliser une imagerie de coupe de type tomodensitométrie thoracique à la recherche d’un processus tumoral cervical ou thoracique (adénopathies du hile pulmonaire, etc.).
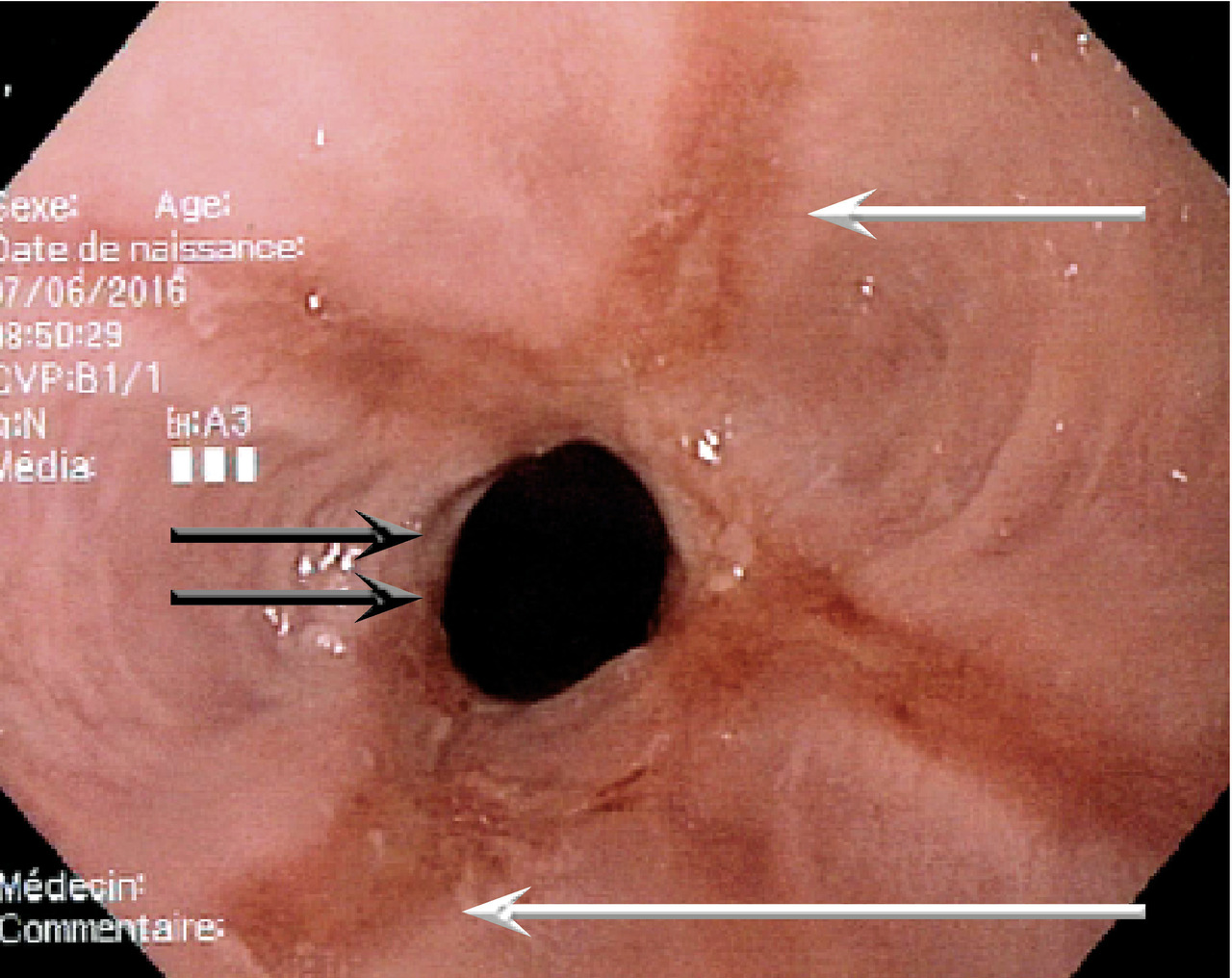
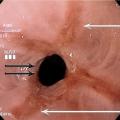
fig. 3 ) est liée à une cicatrisation anormale après une œsophagite peptique liée au reflux gastro-œsophagien. Un reflux gastro-œsophagien connu ou un pyrosis ancien sont souvent retrouvés à l’interrogatoire. Des sténoses peuvent également être causées par certains médicaments (bisphosphonates, AINS, etc.) ou par l’ingestion de produits caustiques. L’œsophagite disséquante est une pathologie rare de la couche superficielle de la muqueuse œsophagienne qui se détache en lambeaux et crée des sténoses annulaires. Le diagnostic est anatomopathologique, grâce aux biopsies réalisées au cours de la fibroscopie œsogastroduodénale.
Les patients ayant déjà été opérés de l’œsophage ou de l’estomac, notamment pour une chirurgie antireflux, sont susceptibles de développer une dysphagie. La fibroscopie œsogastroduodénale permettra de rechercher une sténose de l’anastomose, ou une malposition du montage chirurgical.
Réalisée sous anesthésie locale ou générale, elle permet de visualiser directement la lumière œsophagienne et d’obtenir des biopsies muqueuses.
En cas de dysphagie sévère, quelle qu’en soit la cause, la fibroscopie œsogastroduodénale pourra montrer une stase alimentaire dans l’œsophage.
Les causes de dysphagie obstructive d’origine œsophagienne peuvent être divisées en plusieurs types (v. tableau) selon la nature de l’obstruction.
Causes malignes de dysphagies obstructives
La lumière œsophagienne peut être envahie par un processus tumoral malin, carcinome épidermoïde de l’œsophage favorisé par l’intoxication alcoolo-tabagique, adénocarcinome de l’œsophage développé sur un œsophage de Barrett (« endobrachyœsophage »,Sténoses bénignes
La fibroscopie œsogastroduodénale peut mettre en évidence une sténose bénigne. La sténose peptique (Dysphagie organique à fibroscopie œsogastroduodénale normale
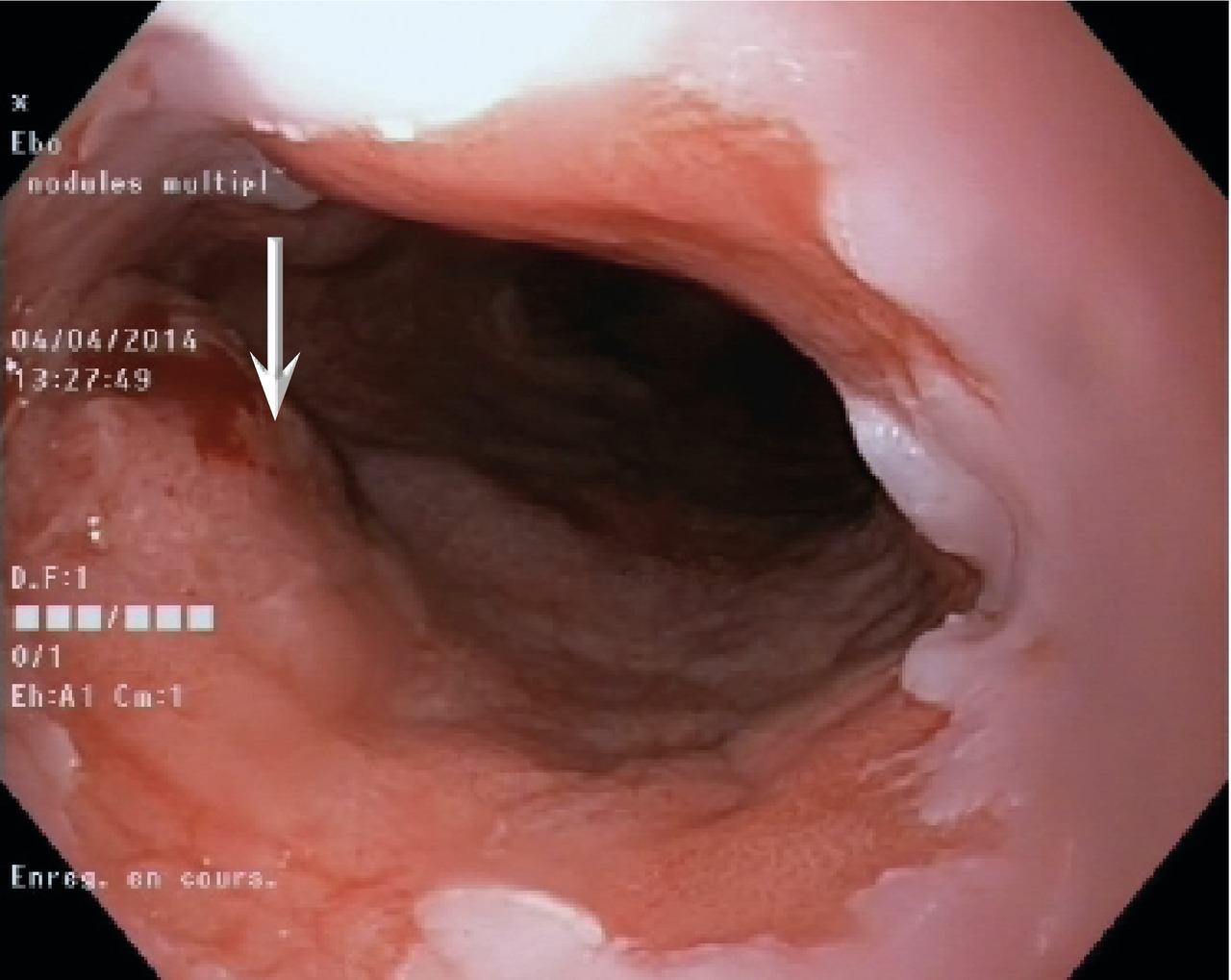
L’œsophagite à éosinophiles est une des causes les plus fréquentes de dysphagie chez l’adulte. C’est une pathologie allergique, touchant surtout l’homme jeune. À l’interrogatoire, des antécédents atopiques (asthme, eczéma, rhinite atopique) sont recherchés. L’œsophage est le siège de lésions souvent discrètes qu’il faut savoir identifier (sillons, anneaux, dépôts blanchâtres) mais peut avoir un aspect normal en endoscopie ; le diagnostic est anatomopathologique (présence d’un nombre anormal de polynucléaires éosinophiles dans la muqueuse). En cas de dysphagie à fibroscopie œsogastroduodénale normale, il faut donc systématiquement réaliser des biopsies muqueuses.Les patients ayant déjà été opérés de l’œsophage ou de l’estomac, notamment pour une chirurgie antireflux, sont susceptibles de développer une dysphagie. La fibroscopie œsogastroduodénale permettra de rechercher une sténose de l’anastomose, ou une malposition du montage chirurgical.
Explorer une dysphagie non obstructive
En cas de fibroscopie œsogastroduodénale et de biopsies œsophagiennes normales, en l’absence d’argument pour une compression extrinsèque, un trouble moteur de l’œsophage (TMO) peut être suspecté. La progression du bol alimentaire de l’oropharynx jusqu’à l’estomac après la déglutition volontaire requiert un enchaînement moteur complexe : relaxation du sphincter supérieur de l’œsophage, puis contractions péristaltiques du corps œsophagien et relaxation et ouverture du sphincter inférieur de l’œsophage.
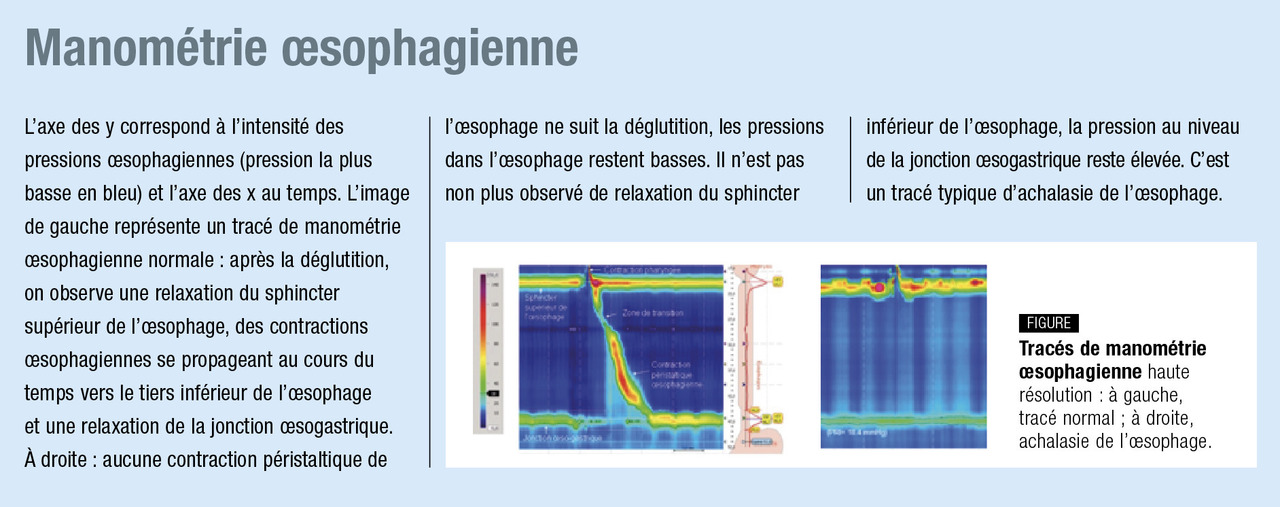
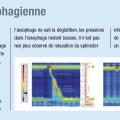
L’examen de première intention en cas de suspicion de trouble moteur de l’œsophage est la manométrie œsophagienne. Une sonde comportant des capteurs de pression est placée par le nez dans l’œsophage jusqu’à l’estomac. Les pressions œsophagiennes sont enregistrées au repos et après déglutition de liquides et/ou de solides. Normalement, la manométrie montre, après déglutition, une séquence de contractions œsophagiennes propagées de façon aborale et une relaxation du sphincter inférieur de l’œsophage. Le transit baryté de l’œsophage peut permettre de visualiser de façon dynamique la progression d’un bolus radio-opaque dans l’œsophage, mais les indications qu’il apporte sont peu spécifiques, et sa place se trouve uniquement en complément de la manométrie
Plusieurs catégories de trouble moteur de l’œsophage sont décrites en fonction des anomalies manométriques retrouvées. Ils sont le plus souvent primaires, de cause inconnue, mais peuvent parfois être associés à une maladie systémique (sclérodermie systémique, maladie de Gougerot-Sjögren, etc.) ou secondaires à une chirurgie gastrique.
Le trouble moteur de l’œsophage le mieux caractérisé est l’achalasie, définie par un défaut de relaxation du sphincter inférieur de l’œsophage associé à une absence de péristaltisme du corps œsophagien (v. encadré, page suivante ). La fibroscopie œsogastroduodénale montre souvent une stase alimentaire dans l’œsophage. Le diagnostic est fait à la manométrie.
Certains patients se plaignent de dysphagie malgré une fibroscopie œsogastroduodénale et des biopsies œsophagiennes normales, et une manométrie normale. Il faut alors discuter de répéter les examens afin de ne pas méconnaître une œsophagite à éosinophiles ou une achalasie débutante.
L’examen de première intention en cas de suspicion de trouble moteur de l’œsophage est la manométrie œsophagienne. Une sonde comportant des capteurs de pression est placée par le nez dans l’œsophage jusqu’à l’estomac. Les pressions œsophagiennes sont enregistrées au repos et après déglutition de liquides et/ou de solides. Normalement, la manométrie montre, après déglutition, une séquence de contractions œsophagiennes propagées de façon aborale et une relaxation du sphincter inférieur de l’œsophage. Le transit baryté de l’œsophage peut permettre de visualiser de façon dynamique la progression d’un bolus radio-opaque dans l’œsophage, mais les indications qu’il apporte sont peu spécifiques, et sa place se trouve uniquement en complément de la manométrie
Plusieurs catégories de trouble moteur de l’œsophage sont décrites en fonction des anomalies manométriques retrouvées. Ils sont le plus souvent primaires, de cause inconnue, mais peuvent parfois être associés à une maladie systémique (sclérodermie systémique, maladie de Gougerot-Sjögren, etc.) ou secondaires à une chirurgie gastrique.
Le trouble moteur de l’œsophage le mieux caractérisé est l’achalasie, définie par un défaut de relaxation du sphincter inférieur de l’œsophage associé à une absence de péristaltisme du corps œsophagien (
Certains patients se plaignent de dysphagie malgré une fibroscopie œsogastroduodénale et des biopsies œsophagiennes normales, et une manométrie normale. Il faut alors discuter de répéter les examens afin de ne pas méconnaître une œsophagite à éosinophiles ou une achalasie débutante.
Points forts
Dysphagie
Toute dysphagie est un signe d’alarme qui doit être exploré par une fibroscopie œsogastroduodénale (FOGD).
En cas d’aspect normal à la fibroscopie œsogastroduodénale, des biopsies doivent être systématiquement réalisées pour éliminer une œsophagite à éosinophiles.
En l’absence de cause obstructive, une manométrie œsophagienne doit être réalisée à la recherche d’un trouble moteur de l’œsophage.
Une pathologie maligne est toujours à redouter en cas de dysphagie, néanmoins les causes les plus fréquentes de dysphagie de l’adulte sont l’œsophagite à éosinophiles et les troubles moteurs de l’œsophage.

 Encadrés
Encadrés