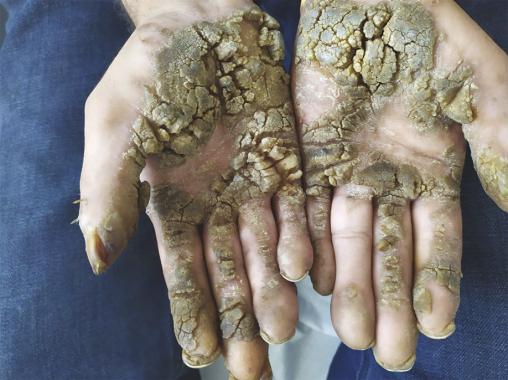
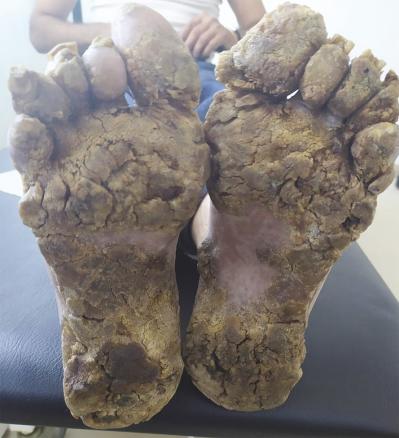
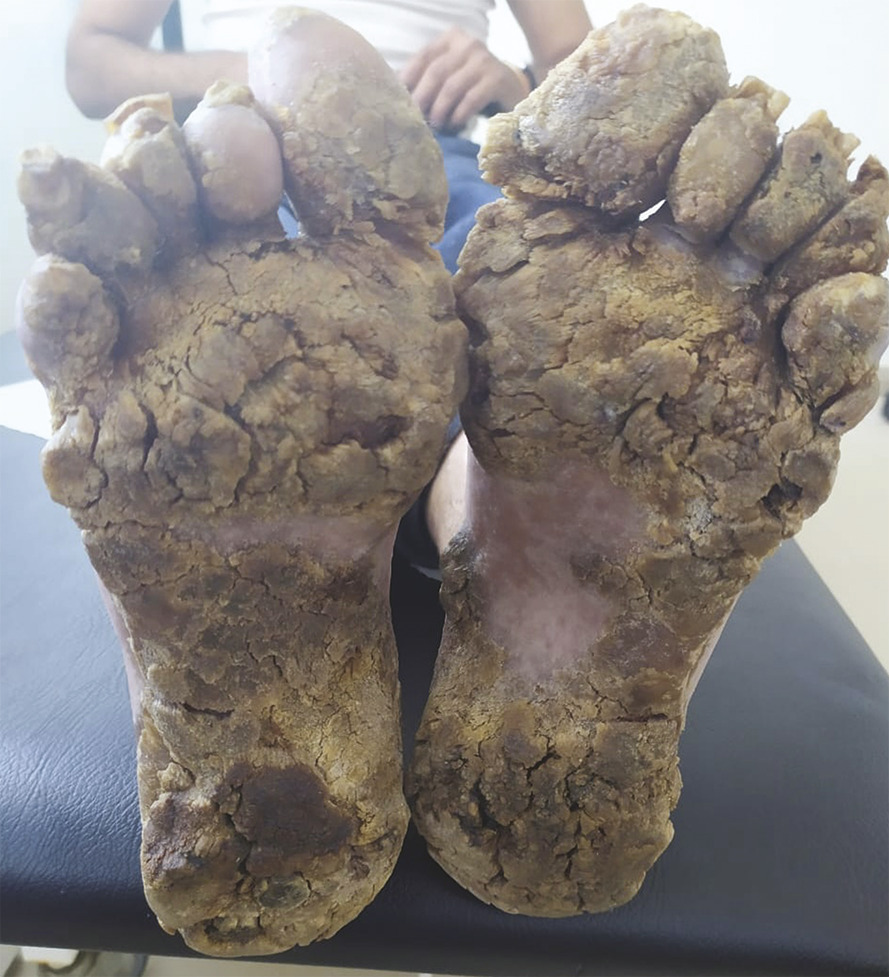
Un homme de 40 ans, né d’un mariage consanguin au premier degré, consulte pour des lésions palmoplantaires évoluant depuis l’âge de 4 ans. Il a un frère cadet présentant la même symptomatologie. À l’examen clinique, des lésions palmoplantaires hyperkératosiques écailleuses jaunâtres et brunâtres sont observées (fig. 1 et 2 ). Le reste de l’examen clinique est sans particularité.
Une biopsie cutanée montre un épiderme hyperkératosique et acanthosique. Les kératinocytes ont un cytoplasme basophile bleu grisâtre abondant et contiennent de nombreux kystes basophiles ronds. Les noyaux renferment des granules kératohyalins.
Toutes ces caractéristiques sont évocatrices d’une épidermodysplasie verruciforme.
Un traitement à base de rétinoïdes oraux a été proposé mais refusé par le patient. Cependant, il a été orienté vers un conseil génétique et il lui a été conseillé une photoprotection stricte et un suivi régulier.
Une biopsie cutanée montre un épiderme hyperkératosique et acanthosique. Les kératinocytes ont un cytoplasme basophile bleu grisâtre abondant et contiennent de nombreux kystes basophiles ronds. Les noyaux renferment des granules kératohyalins.
Toutes ces caractéristiques sont évocatrices d’une épidermodysplasie verruciforme.
Un traitement à base de rétinoïdes oraux a été proposé mais refusé par le patient. Cependant, il a été orienté vers un conseil génétique et il lui a été conseillé une photoprotection stricte et un suivi régulier.
L’épidermodysplasie verruciforme est une génodermatose autosomique récessive rare. Dans les lésions, on retrouve des papillomavirus humains (HPV).1 Elle se traduit par l’apparition de macules et papules squameuses d’évolution parfois exubérante, pseudotumorale, principalement sur les mains et les pieds. Son pronostic est lié au potentiel oncogène de certains HPV.2 Les cancers cutanés surviennent après 30 ans, le plus souvent sous forme de kératoses actiniques et de maladie de Bowen. Les carcinomes épidermoïdes se développent sur une ou plusieurs lésions dans environ 20 % des cas.2
À l’heure actuelle, si rétinoïdes, interféron, cimétidine peuvent être tentés, il n’existe pas de traitement spécifique et efficace. L’objectif de la prise en charge est de prévenir la progression des lésions bénignes vers la malignité par des mesures préventives telles que le conseil génétique, la photoprotection et la surveillance pour la détection précoce des lésions prémalignes et malignes.3
À l’heure actuelle, si rétinoïdes, interféron, cimétidine peuvent être tentés, il n’existe pas de traitement spécifique et efficace. L’objectif de la prise en charge est de prévenir la progression des lésions bénignes vers la malignité par des mesures préventives telles que le conseil génétique, la photoprotection et la surveillance pour la détection précoce des lésions prémalignes et malignes.3
Références
1. Agharbi FZ. Épidermodysplasie verruciforme : à propos d’un cas. Pan Afr Med J 2018;30:78.
2. Meziou TJ, Dammak A, Chaabene H, Zaz T, Belguith N, Kammoun H, et al. Epidermodysplasia verruciformis associated with congenital osseous dysplasia: Fortuitous association or common genetic determinism? Rev Tun Infectiol 2008;2(1):37-9.
3. Joshi A, Amatya B. Epidermodysplasia verruciformis: A case report. Nepal Journal of Dermatology, Venereology & Leprology 2020;18(1):60-3.
2. Meziou TJ, Dammak A, Chaabene H, Zaz T, Belguith N, Kammoun H, et al. Epidermodysplasia verruciformis associated with congenital osseous dysplasia: Fortuitous association or common genetic determinism? Rev Tun Infectiol 2008;2(1):37-9.
3. Joshi A, Amatya B. Epidermodysplasia verruciformis: A case report. Nepal Journal of Dermatology, Venereology & Leprology 2020;18(1):60-3.
Une question, un commentaire ?