Conditions de l’entretien
L’entretien est réalisé avec le donneur seul. Il est fréquent que le donneur ou le receveur demandent à être reçus ensemble, ce qui témoigne souvent de la solidarité et du lien étroit qui existent entre eux. Il convient alors d’expliquer avec tact les raisons du refus, au moins à la première consultation. Il est en effet important de fournir au donneur un espace d’échange le plus libre possible. Lorsqu’il existe une barrière de la langue, il est important de faire appel à un traducteur professionnel. L’évaluation psychologique du donneur vivant, qui n’est pas obligatoire mais vivement recommandée,1 répond ensuite à plusieurs objectifs précis.
Objectif d’information
La loi prévoit que le donneur soit préalablement informé des risques qu’il encourt et des conséquences éventuelles du prélèvement afin d’exprimer son consentement libre et éclairé.1 Le psychiatre ou le psychologue participe aux explications sur les modalités réglementaires, les gestes techniques et les aspects médicaux. Il se doit donc d’être bien informé et intégré dans l’équipe de greffe. Mais, au-delà des aspects purement techniques, l’objectif d’information est plus large.
L’entretien commence d’ailleurs souvent par l’explication des objectifs mêmes de la consultation d’évaluation psychologique. Certains patients sont inquiets (« Que puis-je dire ou ne pas dire pour ne pas nuire à mon projet ? », « Que va-t-il découvrir ? », « Qui va être au courant de ce que je confie ? »), voire réfractaires (« Je ne suis pas fou, je ne vois pas pourquoi je devrais voir un psy ! », « On m’a obligé à venir »). Il faut rassurer le donneur sur le caractère systématique de cette consultation et sur la non-divulgation des détails en dehors de l’équipe médicale.
Ensuite, les objectifs lui sont expliqués, à savoir : une évaluation psychologique, voire psychiatrique, et addictologique (toujours en profiter pour proposer un sevrage tabagique) afin d’aborder la greffe dans les meilleures conditions possibles, une évaluation du niveau de compréhension et de la motivation et des enjeux personnels ainsi que la rédaction d’un certificat médical attestant de l’absence de contre-indication et, enfin, de façon globale, l’établissement d’une relation de qualité pour que la personne n’hésite pas à revenir consulter à tout moment en cas de difficulté.
L’entretien commence d’ailleurs souvent par l’explication des objectifs mêmes de la consultation d’évaluation psychologique. Certains patients sont inquiets (« Que puis-je dire ou ne pas dire pour ne pas nuire à mon projet ? », « Que va-t-il découvrir ? », « Qui va être au courant de ce que je confie ? »), voire réfractaires (« Je ne suis pas fou, je ne vois pas pourquoi je devrais voir un psy ! », « On m’a obligé à venir »). Il faut rassurer le donneur sur le caractère systématique de cette consultation et sur la non-divulgation des détails en dehors de l’équipe médicale.
Ensuite, les objectifs lui sont expliqués, à savoir : une évaluation psychologique, voire psychiatrique, et addictologique (toujours en profiter pour proposer un sevrage tabagique) afin d’aborder la greffe dans les meilleures conditions possibles, une évaluation du niveau de compréhension et de la motivation et des enjeux personnels ainsi que la rédaction d’un certificat médical attestant de l’absence de contre-indication et, enfin, de façon globale, l’établissement d’une relation de qualité pour que la personne n’hésite pas à revenir consulter à tout moment en cas de difficulté.
Objectif d’évaluation
Il est recommandé de s’assurer avant le prélèvement qu’il n’existe pas de facteurs psychologiques, psychiatriques ou sociaux pouvant retentir de manière délétère sur le devenir psychologique du donneur.1 Le patient a-t-il bien compris les enjeux, et notamment la balance personnelle bénéfices-risques ?1 Est-il suffisamment en confiance avec l’équipe pour poser des questions et émettre des doutes ? De nombreux donneurs expriment leur volonté de « ne pas trop analyser » leur choix ou les risques afin de moins se confronter à l’inévitable incertitude. C’est une position à respecter tout en étant vigilant envers un éventuel déni ou une dénégation. Quelle est la qualité de la relation avec le receveur ? Il convient de s’assurer de l’absence de conflit ou de désaccord.1 Comment l’idée d’un don a-t-elle émergé ? Quelles sont les attentes (réalistes et altruistes ou pas) ?1
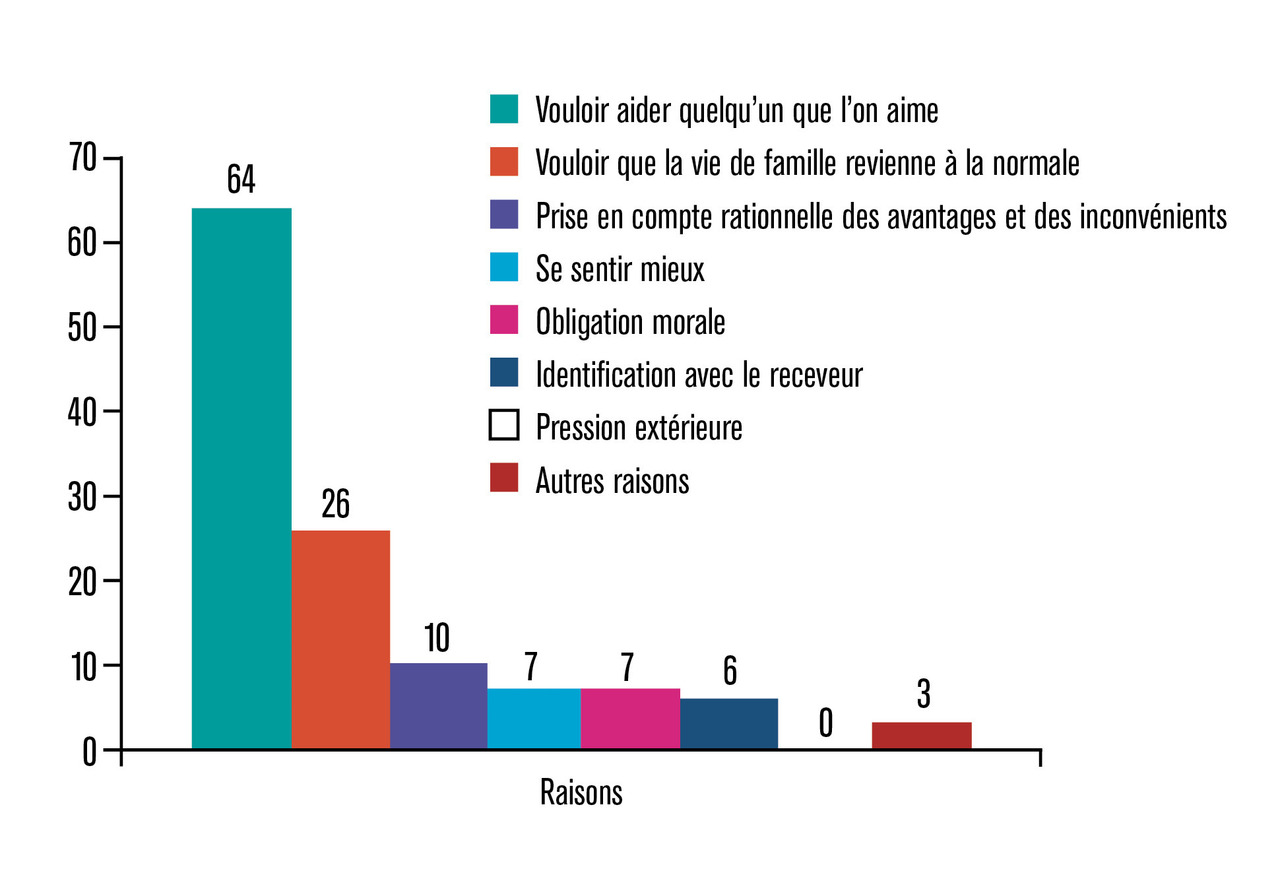
Un degré de culpabilité est souvent présent, du fait de l’histoire personnelle ou du simple fait d’être en bonne santé. Or la culpabilité, bien qu’intrinsèquement liée à la condition humaine, ne doit pas être le seul moteur.1 Souvent, le donneur explique vouloir apporter une aide à l’être aimé, voire être lui-même bénéficiaire de l’amélioration de l’état de santé et du statut fonctionnel du receveur (v . figure ),2 ou avoir beaucoup reçu du receveur.1 On cherche à savoir quel est le niveau de détermination ou au contraire d’ambivalence.1 En effet, une ambivalence marquée ou des attentes inadaptées peuvent en soi constituer une contre-indication. Certains donneurs peuvent admettre dans le cadre d’un entretien sécurisant avoir la sensation de « se faire embarquer dans la procédure ». Or le don d’organe doit absolument être un processus de choix libre.1 Le psychiatre peut alors se faire le relais de cette hésitation auprès de l’équipe ou même parfois soutenir un retrait de la procédure.
Quelles sont les craintes ? Les craintes très souvent exprimées sont la crainte que le receveur se sente redevable, la crainte d’un échec, les questionnements sur la durée de vie du greffon. Ce sont souvent des questions légitimes qui relèvent de la « saine inquiétude » pour peu qu’elles ne deviennent pas envahissantes et source de souffrance. Il est important qu’elles puissent être librement partagées. On aborde également brièvement le parcours de vie pour évaluer les facultés d’adaptation et de résilience ainsi que la qualité du support sociofamilial. Un isolement et/ou une précarité sociale avérée peuvent constituer un critère défavorable. On évalue bien entendu l’existence de troubles psychiatriques ou addictologiques actifs, qui pourraient être une contre-indication.1 La mise en place d’un suivi, d’un traitement ou d’un ajustement de traitement est parfois, mais rarement, nécessaire. En fin d’entretien, il est toujours rappelé que le consentement peut être retiré à tout moment, éventuellement sous couvert d’une décision médicale.
Un degré de culpabilité est souvent présent, du fait de l’histoire personnelle ou du simple fait d’être en bonne santé. Or la culpabilité, bien qu’intrinsèquement liée à la condition humaine, ne doit pas être le seul moteur.1 Souvent, le donneur explique vouloir apporter une aide à l’être aimé, voire être lui-même bénéficiaire de l’amélioration de l’état de santé et du statut fonctionnel du receveur (
Quelles sont les craintes ? Les craintes très souvent exprimées sont la crainte que le receveur se sente redevable, la crainte d’un échec, les questionnements sur la durée de vie du greffon. Ce sont souvent des questions légitimes qui relèvent de la « saine inquiétude » pour peu qu’elles ne deviennent pas envahissantes et source de souffrance. Il est important qu’elles puissent être librement partagées. On aborde également brièvement le parcours de vie pour évaluer les facultés d’adaptation et de résilience ainsi que la qualité du support sociofamilial. Un isolement et/ou une précarité sociale avérée peuvent constituer un critère défavorable. On évalue bien entendu l’existence de troubles psychiatriques ou addictologiques actifs, qui pourraient être une contre-indication.1 La mise en place d’un suivi, d’un traitement ou d’un ajustement de traitement est parfois, mais rarement, nécessaire. En fin d’entretien, il est toujours rappelé que le consentement peut être retiré à tout moment, éventuellement sous couvert d’une décision médicale.
Certificat de non-contre-indication
Le certificat est établi si l’ensemble des critères est rempli. Il est succinct et ne mentionne pas les détails non essentiels. Il est ensuite transmis aux experts de l’Agence de biomédecine.
Accompagnement en cas de refus
Comme mentionné plus haut, la présence de troubles mentaux avérés ou d’une toxicomanie est généralement considérée comme une contre-indication majeure au don (ainsi que l’existence d’une récompense financière).3 Mais d’autres aspects sont moins évidemment des contre-indications et peuvent nécessiter une réflexion d’équipe : la précarité sociale, l’absence de soutien de l’entourage, le doute sur la qualité de la relation entre donneur et receveur, l’existence d’un bénéfice secondaire potentiel, un antécédent addictologique ou psychiatrique ancien.3 Il s’agit donc de trouver un difficile équilibre entre l’évaluation médicale objective et le respect de l’autonomie et de la liberté. De nombreux donneurs évoquent la longueur du bilan. Or il apparaît que la temporalité est souvent un critère essentiel qui permet d’élaborer et de mûrir le projet, de l’interrompre ou de se l’approprier.1 Il permet également à l’équipe médicale d’acquérir un certain recul dans son évaluation. Lorsqu’une contre-indication est retenue, il convient alors de l’aborder avec beaucoup de tact, en se gardant de tout jugement et en s’appuyant sur l’ensemble de l’équipe de transplantation.
Un suivi peut être proposé en cas d’engagement dans la démarche mais également en cas de récusation dans un objectif de « deuil du don ».1 Dans tous les cas, la possibilité est offerte à la personne de reprendre rendez-vous si elle le souhaite. Parfois, les personnes souhaitent être reçues avec un membre de leur entourage ou le receveur.
Un suivi peut être proposé en cas d’engagement dans la démarche mais également en cas de récusation dans un objectif de « deuil du don ».1 Dans tous les cas, la possibilité est offerte à la personne de reprendre rendez-vous si elle le souhaite. Parfois, les personnes souhaitent être reçues avec un membre de leur entourage ou le receveur.
Conclusion
En conclusion, le psychiatre ou le psychologue du service de transplantation rénale a pour difficile mission celle d’une évaluation rigoureuse, honnête et intègre tout en sachant rester constamment bienveillant et fondamentalement respectueux de l’autonomie et de la liberté de chacun. Rappelons enfin qu’après un don de rein, les complications psychologiques sont rares et les complications psychiatriques exceptionnelles.1 Les relations avec le receveur et l’entourage en règle générale ne changent pas, voire s’améliorent.2, 4 L’estime de soi du donneur, après le don, est souvent bonne.4 Dans la majorité des cas, les donneurs se sentent heureux.2, 4 On constate peu d’angoisse et de dépression.4 La qualité de vie est préservée (v. tableau).2 Même en cas d’échec, seulement 1 donneur sur 7 considère que la démarche est un « gâchis ».4
Références
1. Agence de la biomédecine. Recommandations formalisées d’experts sur le prélèvement et la greffe à partir de donneur vivant. Paris : Médi-texte, 2009.
2. Feltrin A, Pegoraro R, Rago C, Benciolini P, Pasquato S, et al. Experience of donation and quality of life in living kidney and liver donors. Transpl Int 2008;21:466‑72.
3. Rodrigue JR, Pavlakis M, Danovitch GM, Johnson SR, Karp SJ, et al. Evaluating living kidney donors: relationship types, psychosocial criteria, and consent processes at us transplant programs. Am J Transplant 2007;7:2326‑32.
4. Clemens KK, Thiessen-Philbrook H, Parikh CR, Yang RC, Karley ML, et al. Psychosocial health of living kidney donors: a systematic review. Am J Transplant 2006;6:2965‑77.
2. Feltrin A, Pegoraro R, Rago C, Benciolini P, Pasquato S, et al. Experience of donation and quality of life in living kidney and liver donors. Transpl Int 2008;21:466‑72.
3. Rodrigue JR, Pavlakis M, Danovitch GM, Johnson SR, Karp SJ, et al. Evaluating living kidney donors: relationship types, psychosocial criteria, and consent processes at us transplant programs. Am J Transplant 2007;7:2326‑32.
4. Clemens KK, Thiessen-Philbrook H, Parikh CR, Yang RC, Karley ML, et al. Psychosocial health of living kidney donors: a systematic review. Am J Transplant 2006;6:2965‑77.