L’analyse sémiologique des mains n’est pas évidente : elles peuvent être le siège de pathologies rhumatologiques, neurologiques, dermatologiques, mais aussi d’atteintes générales (désordres métaboliques, maladies de système, néoplasies) ; s’y ajoutent les modifications apportées par le quotidien (profession, manipulations, habitus). La richesse des signes cliniques fait donc tout l’intérêt de leur examen. Cette première partie est consacrée à la globalité de la main et à la paume ; la seconde explorera doigts et ongles.
En général, on ne prête attention aux mains des patients que lorsqu’ils s’en plaignent, ou que des signes évidents (et peut-être déjà évolués) y sont décelés. Il peut aussi arriver que l’on remarque un signe, un détail, en serrant la main d’un patient ou en y jetant un regard. Pour ne pas méconnaître une pathologie sous-jacente, la sémiologie de la main et les pathologies fréquentes ou typiques qui y sont liées méritent d’être abordées.
Si l’interrogatoire précède habituellement, en partie, l’examen physique, il semble trop artificiel de séparer les signes fonctionnels et physiques dans des chapitres distincts. La description est ici faite selon le fil de l’examen, en partant du signe clinique (et non de la pathologie) pour une meilleure aide au diagnostic.
La main dans sa globalité
Avant même de scruter les détails, il est nécessaire de regarder les mains à bonne distance afin de dépister des déformations.
Enraidissement articulaire
La fixation articulaire dans des positions non anatomiques est habituellement tardive, que ce soit au cours de pathologies neurologiques ou rhumatologiques. Généralement, des signes fonctionnels précèdent cet état : arthralgies, impotence fonctionnelle, signes cutanés, etc.
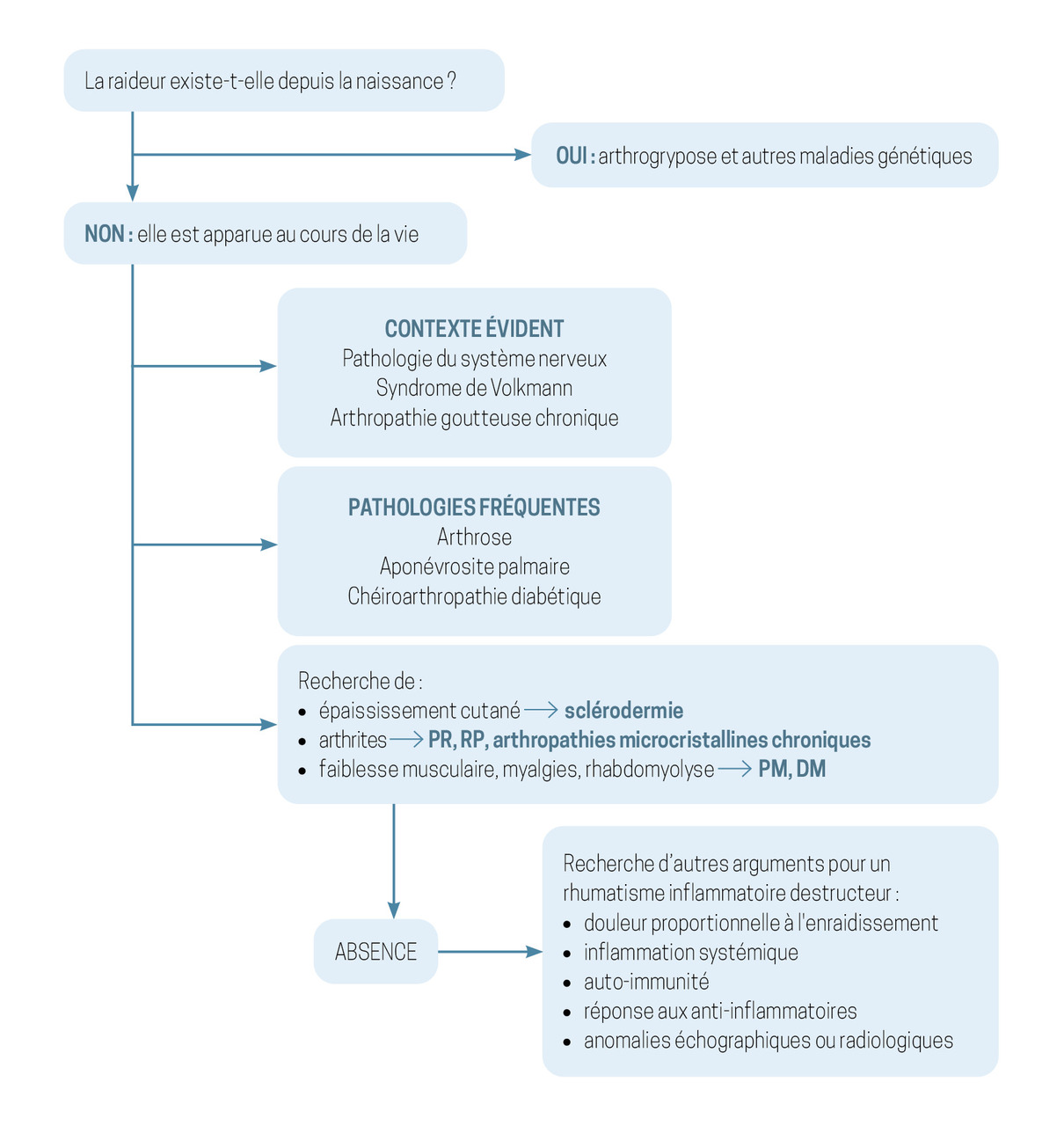
Une proposition de démarche diagnostique devant un enraidissement articulaire est résumée dans la
Les pathologies fréquentes sont facilement reconnues : arthrose (
Chez les patients atteints de psoriasis, le rhumatisme psoriasique mérite d’être dépisté par des questions simples, communes aux rhumatismes inflammatoires : description des arthralgies (périphériques et axiales), douleur nocturne, douleur améliorée par l’activité et réapparaissant après un repos, dérouillage matinal significatif.
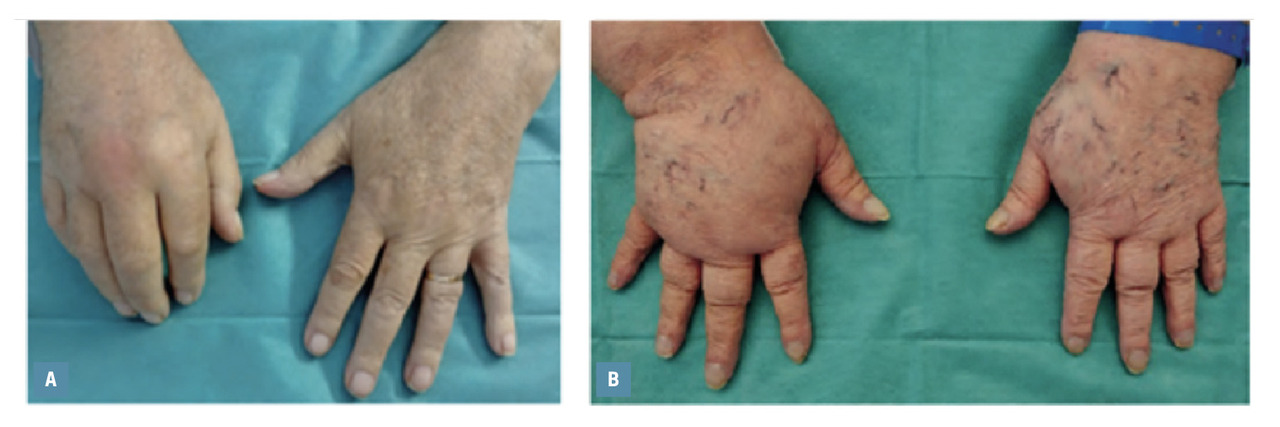
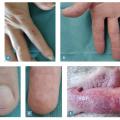
Le phénomène de Raynaud est quasi-constant dans la sclérodermie systémique, nécessitant une recherche à l’interrogatoire orienté (
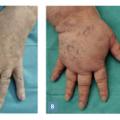
Enfin, la chéiroarthropathie diabétique est un diagnostic différentiel relativement fréquent des états sclérodermiques car la peau des mains devient infiltrée et scléreuse et les doigts difficiles à tendre (signe de la prière [
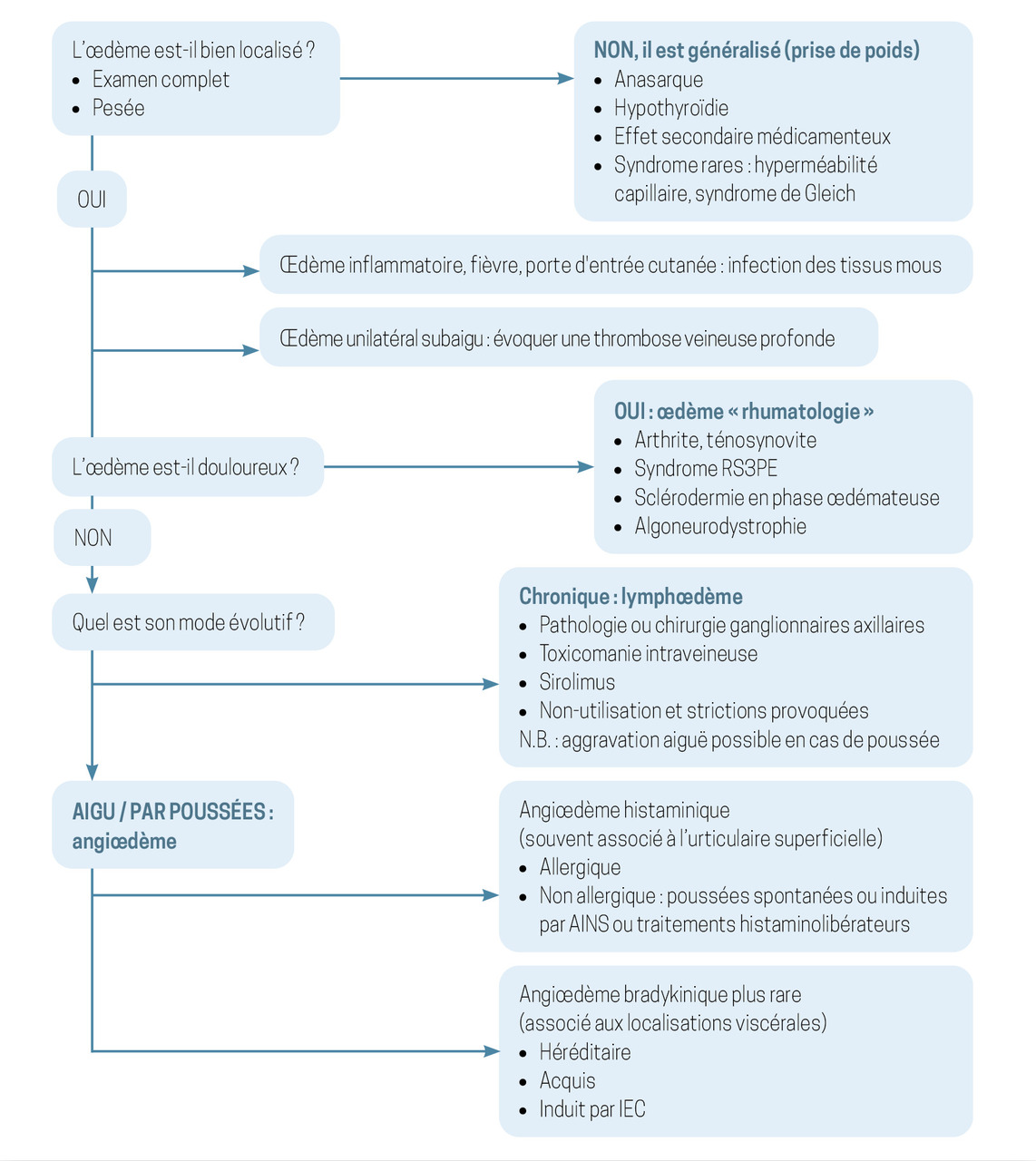
Aigu ou chronique, l’œdème oriente vers des diagnostics différents
L’œdème s’observe facilement dès lors que les mains sont visibles. On distingue alors l’œdème localisé de l’œdème généralisé associé à une prise de poids (anasarque principalement, hypothyroïdie, etc.) [
Œdème aigu de la main
Un œdème récent unilatéral doit toujours faire évoquer une thrombose veineuse profonde. S’il est inflammatoire, il faut aussi éliminer une dermohypodermite bactérienne ou une arthrite (poignet et articulations métacarpo-phalangiennes) ; l’arthrite septique est une urgence vitale mais aussi fonctionnelle. L’arthrite microcristalline est plus fréquente (
L’algoneurodystrophie et le syndrome RS3PE (polyarthrite œdémateuse ou remitting symmetrical seronegative synovitis with pitting edema) sont des affections particulièrement génératrices d’œdème au niveau des mains. Autrefois défini comme une pathologie à part entière, le RS3PE est aujourd’hui considéré comme un syndrome secondaire à une pathologie (pseudopolyarthrite rhizomélique [PPR], rhumatismes inflammatoires auto-immuns, arthropathies microcristallines, cancers, etc.) [
Œdème chronique de la main
Si l’œdème est chronique, ferme et élastique, il s’agit d’un lymphœdème. Il se différencie de l’œdème veineux par l’atteinte des doigts. Les causes principales sont les pathologies et interventions sur les ganglions axillaires.
Si l’œdème est unilatéral, les strictions volontaires par garrot sont à rechercher (limite nette).
Les injections distales de drogues intraveineuses sont responsables du puffy hand syndrome (
Enfin, l’œdème évoluant par poussées, avec intervalles libres de symptômes, est un angioœdème histaminique (allergique ou non) ou bradykinique (œdème angioneurotique). Ce dernier est associé à des douleurs abdominales (ascite). Le lymphœdème peut évoluer par poussées, mais il y a un fond permanent.
Amyotrophie : signe d’une atteinte neurologique sous-jacente
La connaissance de l’anatomie neurologique permet d’orienter la réflexion diagnostique. L’amyotrophie est le signe d’une pathologie neurologique déjà évoluée. Celle-ci apparaît particulièrement précocement dans les atteintes de la corne antérieure (deuxième motoneurone).
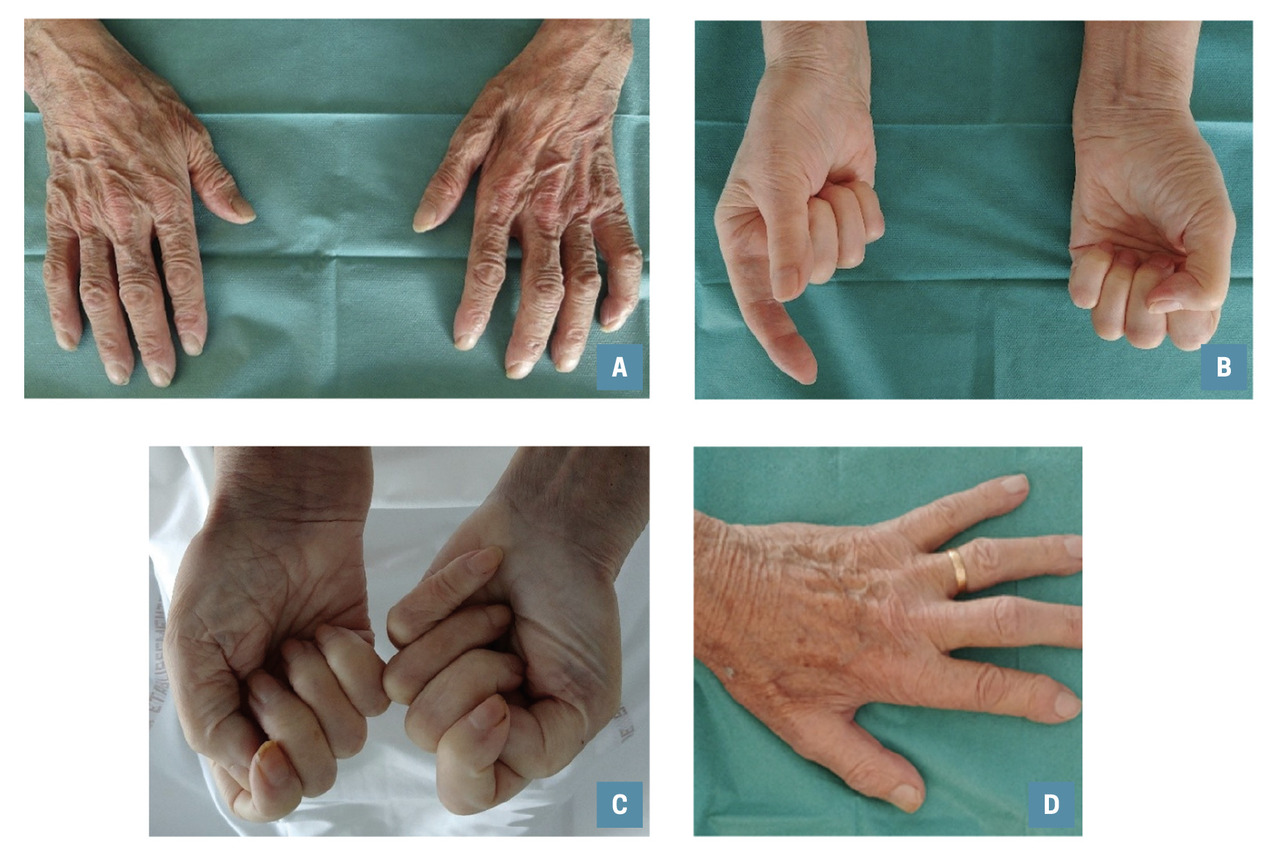
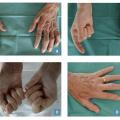
L’orientation se fait selon la répartition de l’amyotrophie : sectorielle à une main, complète à une main, étendue aux deux mains (
Atteinte sectorielle et unilatérale
Elle est fréquemment liée à un syndrome canalaire (canal carpien et canal de Guyon). En revanche, si l’atteinte des troncs est située en amont du poignet, la sémiologie est plus complexe, du fait d’une atteinte des fléchisseurs (trois premiers doigts pour le médian et deux derniers pour l’ulnaire) [
Split hand
La split hand (main fendue) [
Amyotrophie complète d’une main
Les syndromes canalaires associés sont le plus souvent en cause. La main prend un aspect particulier, en « main d’Aran-Duchenne », associant les atteintes motrices des nerfs médian et ulnaire (
Enfin, l’amyotrophie complète est possible au cours de la sclérose latérale amyotrophique. L’atteinte de la pince pollicidigitale est précoce car l’opposant du pouce (médian) et le premier interosseux (ulnaire) sont rapidement touchés.
Amyotrophie des deux mains
Elle trouve, quant à elle, son origine au niveau cervical : une myélopathie d’origine cervicarthrosique en est souvent responsable.
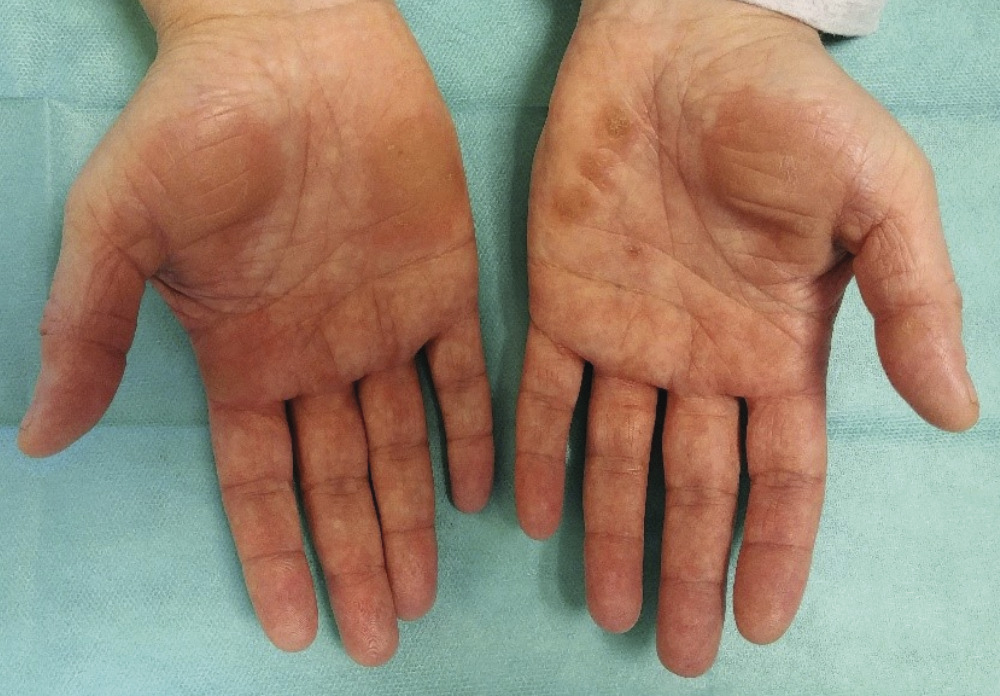
Couleur de la peau
La constatation d’une couleur anormale des mains peut être immédiate dès lors qu’elles sont découvertes.
Érythème palmaire : non spécifique
L’érythème palmaire est probablement le signe le plus souvent reconnu. Son manque de spécificité et sa grande fréquence dans la population générale (héréditaire, physiologique, lié à la grossesse ou au vieillissement) n’en font pas un signe clinique pertinent. Néanmoins, son apparition récente impose de questionner son origine.
Pigmentations à préférence acrale
Caroténodermie
Elle désigne une coloration jaune-orangé des paumes, des plantes et des plis nasogéniens, en rapport avec une hypercaroténémie. Les mécanismes d’accumulation rendent compte des pathologies les plus fréquemment responsables : régime riche en bêtacarotène (anorexie mentale), anomalies de la conversion hépatique en vitamine A (anorexie mentale, hépatopathies, déficit génétique enzymatique), ou encore hyperlipidémie (bêtalipoprotéinémie surtout) [syndrome néphrotique, diabète, hypothyroïdie].
Cyanose
Quand elle est liée à une hypoxémie (insuffisance respiratoire, insuffisance cardiaque terminale, etc.), elle ne pose pas de problème diagnostique. L’acrocyanose banale est fréquente, survenant souvent chez un sujet jeune. En revanche, son apparition tardive (après 30 ans), sa répartition asymétrique, une douleur, des troubles trophiques ou d’autres signes associés doivent faire évoquer une pathologie sous-jacente telle que connectivites, vascularites, syndrome d’hyperviscosité, etc.
Vitiligo
Il est responsable d’une dépigmentation prédominante aux zones de friction. La seule pathologie associée qui pourrait être systématiquement recherchée est l’hypothyroïdie. Une lésion dépigmentée n’est cependant pas synonyme de vitiligo. En effet, au niveau des mains, les leucodermies sont souvent secondaires à l’utilisation de produits mélanotoxiques (ménagers, cosmétiques, etc.).
Autres colorations possibles
La mélanodermie peut prédominer en zones découvertes. Par exemple, dans l’insuffisance surrénalienne, il y a une accentuation aux plis palmaires. Enfin, le livedo peut avoir une localisation acrale dans certaines pathologies (cryopathies, syndrome des antiphospholipides, myxomes).
Paume et dos de la main
On y cherche des lésions cutanées localisées ou une hyperkératose, qui peut être paranéoplasique. Attention, toutefois, à bien connaître les habitus du patient et ses activités manuelles, qui pourraient suffire à provoquer une hyperkératose.
Hyperkératoses : penser aux syndromes paranéoplasiques
Trois syndromes particuliers ont été décrits et peuvent précéder de plusieurs mois le diagnostic d’un cancer.
Acrokératose de Bazex
Affection décrite comme étant la plus caricaturale, elle est psoriasiforme et commence en distalité. L’atteinte du nez et du pavillon de l’oreille la différencie du psoriasis. L’évolution est centripète, avec une atteinte des paumes, des plantes, des lèvres, puis du reste du corps. Le plus souvent, elle est observée chez un homme de plus de 60 ans atteint d’un cancer des voies aérodigestives supérieures.
Pachydermatoglyphie
Définie par un épaississement des dermatoglyphes, elle donne un aspect doux, velouté et de peau de chamois aux paumes (tripe palms). Associée à un acanthosis nigricans « classique », elle est plutôt en rapport avec un cancer de l’estomac. Sinon, il s’agit fréquemment d’un cancer du poumon.
Hyperkératose filiforme
Elle correspond à des papules acuminées « en vermicelles ». On peut l’observer au niveau du tronc ou de la face (
Hyperkératoses d’origines autres que paranéoplasiques
Elles peuvent être secondaires aux occupations (travail manuel), au psoriasis (
Syndrome des anticorps antisynthétases
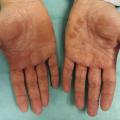
Il donne un aspect très particulier aux paumes : une kératose fissuraire prédomine aux bords latéraux des premiers doigts (« mains de mécanicien »). S’y associent souvent des arthralgies, un phénomène de Raynaud, des signes respiratoires et des signes généraux (fièvre et syndrome inflammatoire).
Syndrome de Cowden
Cette affection est rare, mais son aspect est pathognomonique : papules multiples kératosiques, millimétriques, translucides à jaunâtres, à centre déprimé. Il s’agit d’un syndrome génétique de prédisposition cancéreuse (sein et thyroïde surtout).
Zoom sur des lésions localisées aux faces dorsale et palmaire
L’inspection se poursuit par les détails. On observe attentivement le dos et la paume des mains, à la recherche de lésions cutanées qui seraient passées inaperçues au premier coup d’œil (télangiectasies, purpura, papules, vésicules, pustules, ulcérations, corne, etc.). Les lésions et causes associées sont trop nombreuses pour être ici exhaustif. Seules les plus typiques sont décrites.
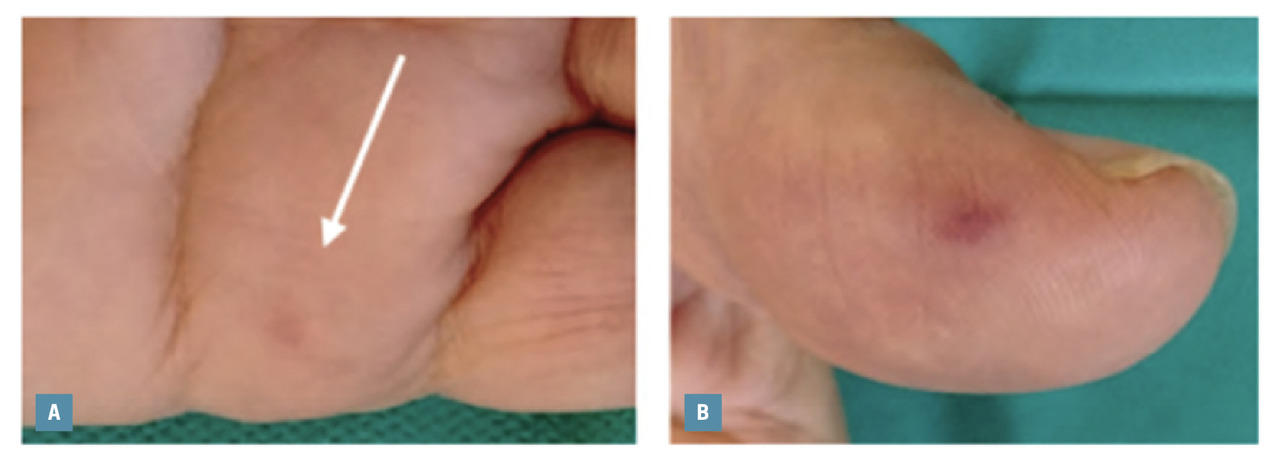
Purpura
Les causes les plus fréquentes sont la fragilité cutanée (vieillissement, hypercorticisme, maladie du tissu élastique, etc.), et les traumatismes pour le dos de la main.
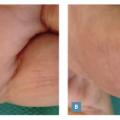
Le purpura palmaire peut être un indice précieux dans le cadre d’une suspicion d’endocardite infectieuse. Les classiques faux panaris d’Osler et le signe de Janeway sont liés à des micro-emboles septiques (
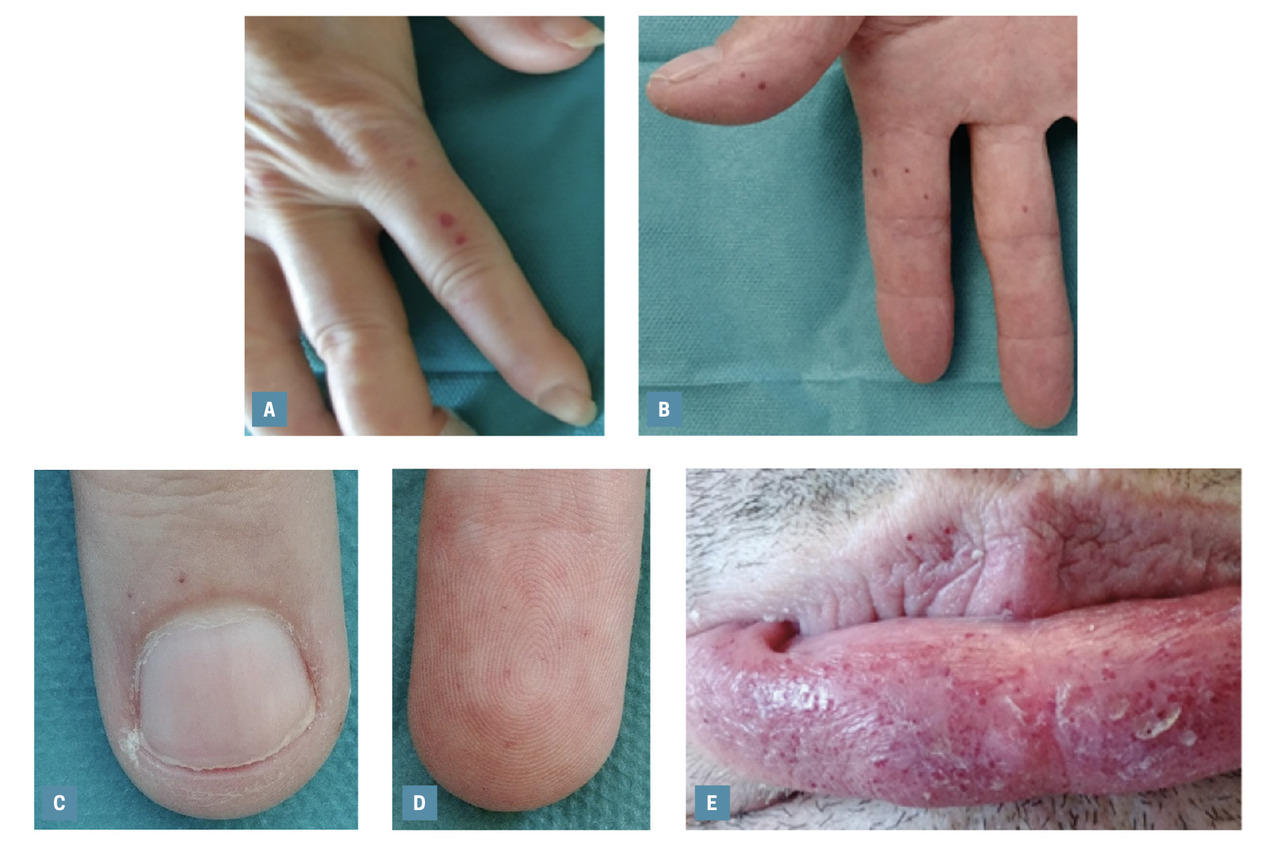
Télangiectasies
Trois pathologies systémiques peuvent être diagnostiquées à partir de télangiectasies aux mains, les signes associés étant facilement reconnaissables.
Sclérodermie systémique
La sclérodermie systémique (
Maladie de Rendu-Osler
Il s’agit d’une maladie génétique de transmission autosomique dominante (
Maladie de Fabry
La maladie de Fabry est une maladie génétique de surcharge lysosomiale de transmission récessive liée à l’X (
Vésicules et bulles
Dyshidrose
C’est le diagnostic le plus fréquent, avec les infections virales. La dyshidrose est une variété d’eczéma localisé aux paumes et aux plantes, responsable de vésicules profondément enchâssées se rompant difficilement. Des lésions pustuleuses signent une surinfection.
Syndrome pieds-mains-bouche
Infection virale, le syndrome pieds-mains-bouche donne, du fait des dermatoglyphes, des vésicules allongées « en grain de riz ».
Panaris herpétique
Il touche surtout le nourrisson ou les professionnels à risque (dentistes, infirmiers). Son évolution naturelle est classique : un bouquet vésiculaire fusionnant en une bulle et se troublant, associé à une adénopathie dans l’air de drainage (axillaire), sans signe général notable. Chez l’adulte, il faut examiner les organes génitaux externes. Un traitement est nécessaire pour limiter le risque de localisation secondaire, notamment oculaire.
Porphyrie cutanée
Cette pathologie rare donne des lésions caractéristiques du dos de la main : bulles des faces dorsales faisant suite à une exposition solaire et laissant des séquelles hypo- ou hyperpigmentées après la guérison. Elle s’associe à une hypertrichose, des grains de milium et une fragilité cutanée. L’urine peut se colorer après une exposition à la lumière.
Diabète et « bullose »
Une « bullose » peut compliquer un diabète, indépendamment de l’équilibre glycémique. Les bulles sont alors d’apparition brusque aux faces latérales des mains et des pieds, à contenu clair, sans base érythémateuse.
Lescuyer S. Manuel de l’examen clinique de la main. Tours: Presses universitaires François-Rabelais, 2021, 128 p.