Un examen clinique exhaustif du pied de l’enfant, dès l’âge de la marche, permet de repérer les anomalies, qu’elles soient bénignes et se corrigeant spontanément avec l’âge, ou plus graves – neurologiques et musculaires –, parfois handicapantes. Les deux principaux troubles statiques sont le pied plat, physiologique jusqu’à l’âge de 5 ou 6 ans, et le pied creux.
Le médecin est amené à examiner le pied de l’enfant dans le cadre de certaines affections rhumatologiques, orthopédiques ou neurologiques, telles que l’arthrite juvénile idiopathique, les troubles statiques et de la croissance, les malformations et les déformations congénitales, etc. L’examen clinique du pied fait partie de l’examen ostéoarticulaire et requiert une bonne connaissance anatomique et biomécanique du pied et de la cheville.1
Or le pied de l’enfant est loin d’être simplement un pied d’adulte en miniature. Les données de l’examen podologique diffèrent du fait de l’existence de particularités et de modifications morphologiques et physiologiques dès la naissance et tout au long de la croissance. Connaître ces particularités est nécessaire afin d’optimiser la démarche diagnostique et thérapeutique devant certaines anomalies.
À l’acquisition de la station debout et de la marche, le pied de l’enfant exerce une résistance intrinsèque liée à l’architecture ostéoarticulaire et capsuloligamentaire, responsable à son tour de variations et de modifications de son morphotype.2 Durant ce processus, le rôle du praticien est de distinguer, grâce à un examen clinique rigoureux, les formes pathologiques pouvant entraîner un préjudice fonctionnel ou esthétique, des différentes variantes physiologiques. L’examen doit également s’intéresser au squelette sus-jacent et à l’ensemble de l’appareil locomoteur. L’analyse de l’équilibre unipodal et du cycle de la marche font enfin partie intégrante de l’examen.
Or le pied de l’enfant est loin d’être simplement un pied d’adulte en miniature. Les données de l’examen podologique diffèrent du fait de l’existence de particularités et de modifications morphologiques et physiologiques dès la naissance et tout au long de la croissance. Connaître ces particularités est nécessaire afin d’optimiser la démarche diagnostique et thérapeutique devant certaines anomalies.
À l’acquisition de la station debout et de la marche, le pied de l’enfant exerce une résistance intrinsèque liée à l’architecture ostéoarticulaire et capsuloligamentaire, responsable à son tour de variations et de modifications de son morphotype.2 Durant ce processus, le rôle du praticien est de distinguer, grâce à un examen clinique rigoureux, les formes pathologiques pouvant entraîner un préjudice fonctionnel ou esthétique, des différentes variantes physiologiques. L’examen doit également s’intéresser au squelette sus-jacent et à l’ensemble de l’appareil locomoteur. L’analyse de l’équilibre unipodal et du cycle de la marche font enfin partie intégrante de l’examen.
Examen clinique en sept étapes
Interrogatoire minutieux
L’interrogatoire précise les antécédents familiaux et personnels (notamment neurologiques), obstétricaux et néonataux ainsi que le motif de consultation. Le plus souvent, il s’agit d’une plainte esthétique rapportée par les parents, d’une gêne au chaussage et/ou de troubles de la marche. La douleur est plus rarement rapportée par l’enfant. Les activités sportives de l’enfant sont répertoriées. La notion de pieds plats chez l’un des deux parents et un antécédent de traumatisme sont recherchés.
Examen général complet
Un examen physique général complet, bilatéral et comparatif est primordial. L’examen neurologique s’attarde sur les réflexes ostéotendineux, le tonus musculaire (normal, hypotonique, spastique) ainsi que sur la force musculaire, évaluée par un testing et un signe de Gowers (l’examinateur demande à l’enfant de s’asseoir sur le sol, puis de se relever ; l’utilisation des mains témoigne alors d’une diminution de la force musculaire des membres inférieurs).
Examen spécifique de l’appareil locomoteur
L’appareil locomoteur de l’enfant peut être examiné par un outil global, le pGALS (paediatric gait, arms, legs and spine pour Démarche, bras, jambes et colonne vertébrale en pédiatrie). Cet outil est validé chez l’enfant et l’adolescent de 4 à 16 ans ; il sert à évaluer globalement l’intégrité de l’appareil locomoteur.3 Un examen détaillé du squelette axial et des articulations périphériques complète le bilan clinique. L’examen clinique recherche une déformation rachidienne, une scoliose, des trou-bles statiques des membres inférieurs (genu valgum, genu varum) ou des anomalies de rotation (attitude en rotation interne ou externe). Les secteurs de mobilité du rachis cervical, dorsal et lombaire ainsi que des articulations périphériques doivent être évalués. Les articulations sacro-iliaques sont examinées par palpation et manœuvres dynamiques.4 Sur le site des enthèses, où les ligaments et les tendons sont insérés à l’os, des anomalies à type de douleur ou de tuméfaction sont recherchées par la palpation.
Comparaison des pieds et des chevilles
L’examen est bilatéral et comparatif ; il comporte :
– un examen statique des pieds nus en décharge et charge sur un podoscope ;
– l’étude de la mobilité ;
– un examen dynamique de la mar-che pieds nus ;
– un examen des chaussures.
– un examen statique des pieds nus en décharge et charge sur un podoscope ;
– l’étude de la mobilité ;
– un examen dynamique de la mar-che pieds nus ;
– un examen des chaussures.
Examen statique des pieds nus
Inspection en décharge
Le praticien évalue la coloration des téguments et recherche une éventuelle cicatrice d’un traumatisme ou d’une chirurgie ancienne, des déformations et/ou une griffe des orteils, des lésions cutanées et des phanères (évoquant un conflit avec la chaussure).Examen en charge sur un podoscope
Cette étape de l’examen permet d’analyser la voûte plantaire après un temps de décontraction plantaire. Le praticien visualise avec un podoscope les empreintes plantaires de l’enfant et les points d’appui, déterminant ainsi les différents caractéristiques et troubles du pied pouvant mener à des douleurs et à un défaut de posture.La voûte longitudinale du pied est limitée en arrière par le calcanéus et en avant par les appuis métatarsiens. Elle est constituée d’une arche externe qui est formée d’arrière en avant par le calcanéus, le cuboïde et les deux derniers métatarsiens. L’arche interne est formée d’arrière en avant par le calcanéus, le talus, l’os naviculaire, les cunéiformes et les trois premiers métatarsiens.
L’axe du tibia doit croiser le plan d’appui plantaire à la jonction du tiers médial du pied et des deux tiers latéraux sur un angle de 90 °. Le valgus calcanéen est une bascule du talon à l’extérieur ; il est défini comme une déviation de l’axe du tibia en dedans du tiers médial de l’appui. Le varus calcanéen est défini comme une déviation de l’axe du tibia en dehors du tiers médial.
Étude de la mobilité
La mobilisation du pied et de la cheville est, soit active spontanée, soit passive provoquée, lorsqu’elle est exercée par l’examinateur.
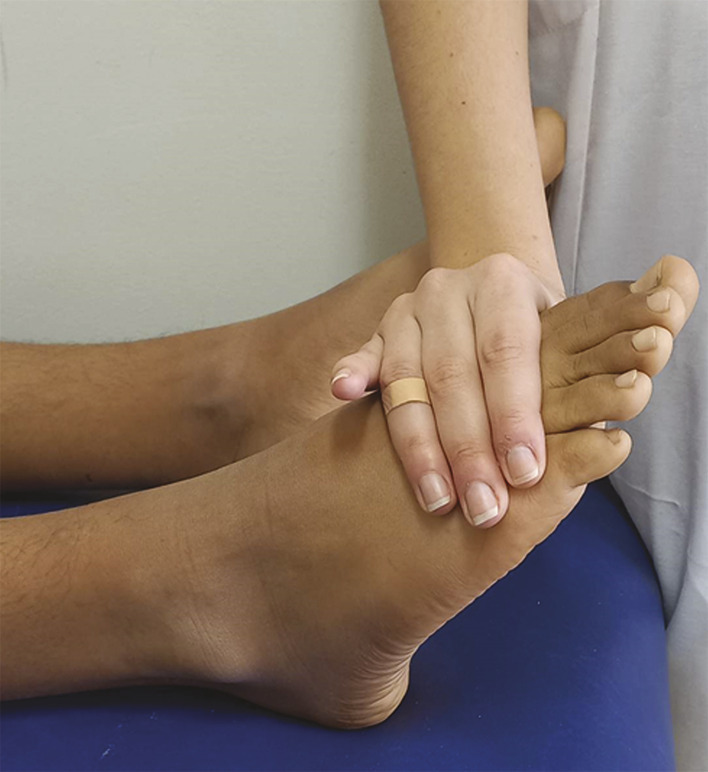
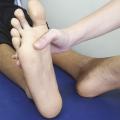
La flexion dorsale et plantaire de la cheville est examinée de façon bilatérale et symétrique. Une limitation de la flexion témoigne d’une atteinte de l’articulation talocrurale (fig. 1 et 2 ).
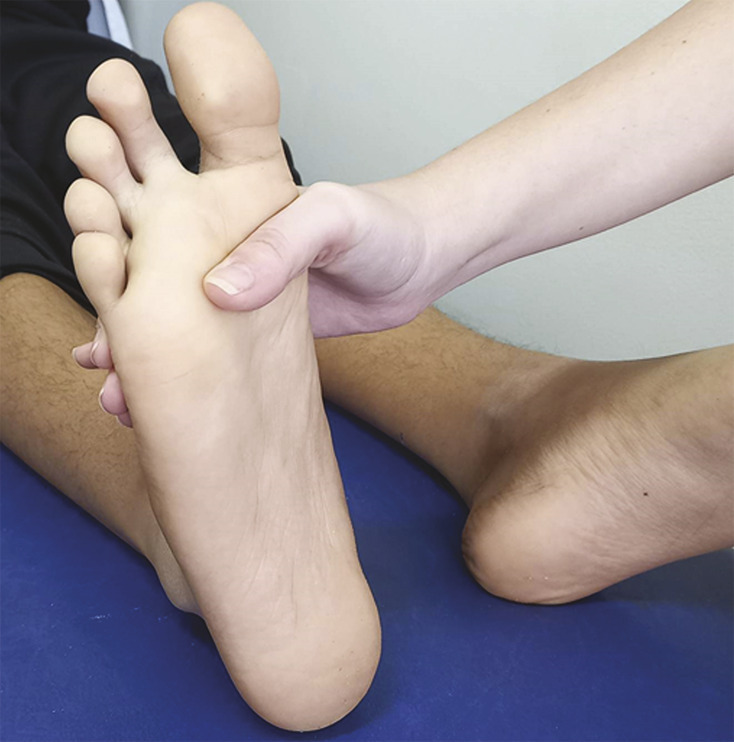
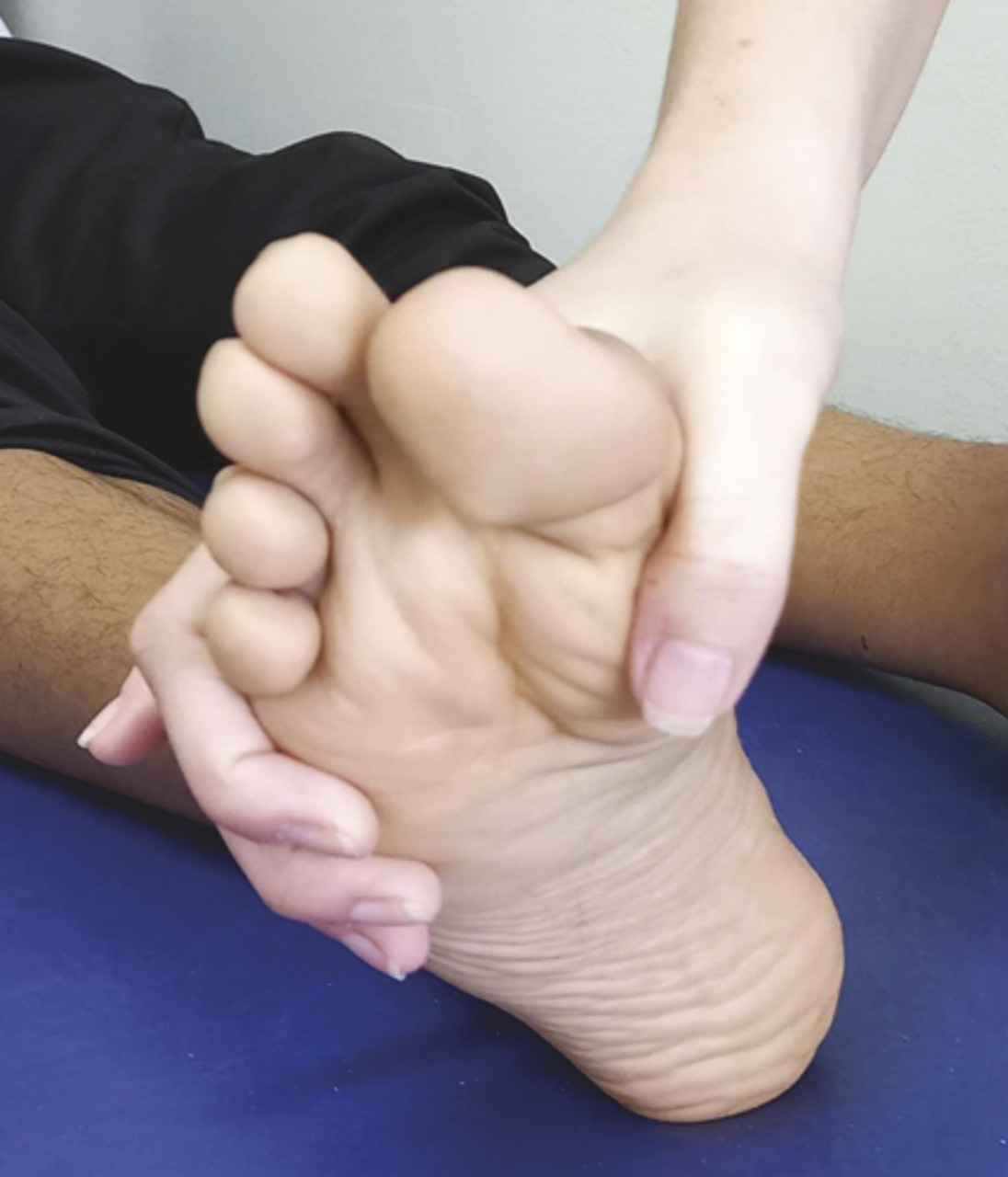
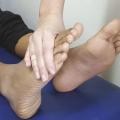
L’articulation sous-talienne est appréciée par des mouvements d’abduction et d’adduction du talon en fixant la cheville, le patient étant en décubitus ventral (fig. 3 ).
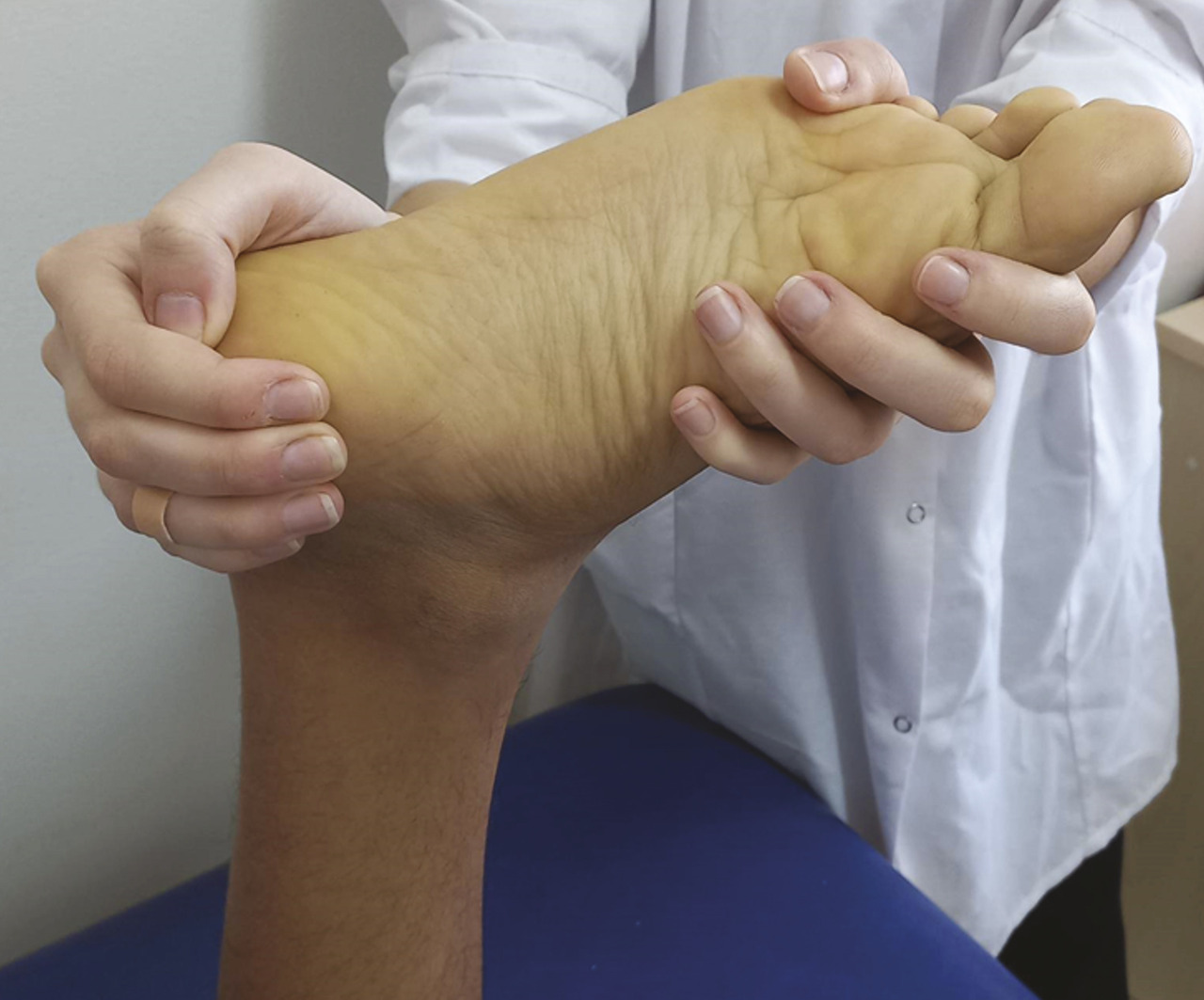
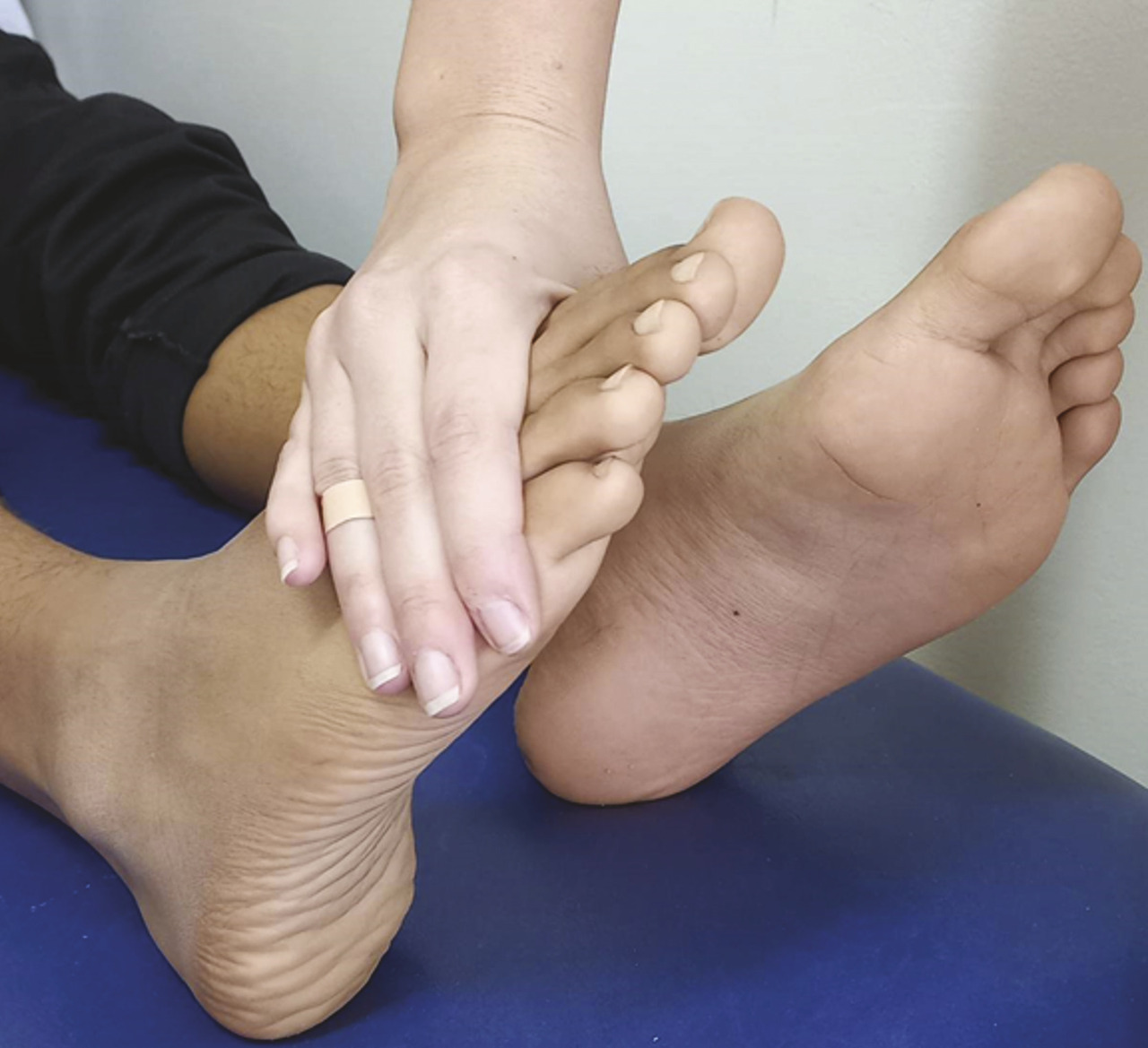
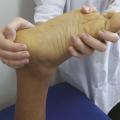
Le médiopied est mobilisé par l’examinateur en pronation et en supination. La supination normale est de 50 ° ; la pronation est de 30 ° (fig. 4 et 5 ).
La flexion dorsale et plantaire de la cheville est examinée de façon bilatérale et symétrique. Une limitation de la flexion témoigne d’une atteinte de l’articulation talocrurale (
L’articulation sous-talienne est appréciée par des mouvements d’abduction et d’adduction du talon en fixant la cheville, le patient étant en décubitus ventral (
Le médiopied est mobilisé par l’examinateur en pronation et en supination. La supination normale est de 50 ° ; la pronation est de 30 ° (
Observation de la marche
La marche de l’enfant dépend de son âge, de sa taille mais aussi de la vitesse choisie. Une fois acquise (vers l’âge de 1 an), elle se développe jusqu’à une marche totalement autonome obtenue vers l’âge de 7 ans.5
Une marche normale implique une synergie entre le pied et les articulations sus-jacentes (hanches, genoux et chevilles). Le pied participe au bon déroulement de la marche au cours de ses différentes phases : il assure le contact initial avec le sol et un double appui-réception par le talon, un appui plantigrade à la phase d’appui unipodal et un appui digitigrade par l’avant-pied et les orteils à la phase pré-oscillante.
Une marche normale implique une synergie entre le pied et les articulations sus-jacentes (hanches, genoux et chevilles). Le pied participe au bon déroulement de la marche au cours de ses différentes phases : il assure le contact initial avec le sol et un double appui-réception par le talon, un appui plantigrade à la phase d’appui unipodal et un appui digitigrade par l’avant-pied et les orteils à la phase pré-oscillante.
Principales anomalies podologiques à rechercher
En cas de présence d’anomalie du pied, il est primordial de distinguer les troubles bénins, dont l’évolution naturelle est généralement favorable, des troubles sévères qui peuvent révéler des maladies neuromusculaires sous-jacentes.
Pied plat : physiologique jusqu’à 6 ans
Le pied plat est physiologique chez l’enfant jusqu’à l’âge de 5 à 6 ans.6 Il est défini comme un affaissement de l’arche interne du pied en charge7,8 et doit être particulièrement distingué d’un simple coussinet plantaire développé, fréquemment retrouvé chez le jeune enfant. De cet affaissement de l’arche interne, il résulte un bloc calcanéo-pédieux en pronation et valgus,9 un effondrement de la voûte plantaire, une inclinaison de l’avant-pied en dehors et son étalement au sol.
Interrogatoire sur les antécédents
L’interrogatoire doit rechercher la notion de pieds plats chez l’un des deux parents, une prématurité, un antécédent de pathologie neurologique et la notion de douleur ou de traumatisme.Examen des pieds nus et des chevilles
Examen en décharge pour rechercher des déformations
L’examinateur recherche la réductibilité spontanée du pied en examinant l’enfant assis en bout de table, les pieds pendants, afin d’assister à la reprise spontanée de la cambrure de l’arche interne. L’évaluation de la mobilité inclut les mouvements de pronosupination de l’avant-pied, la dorsiflexion de la cheville en varus calcanéen, et la mobilité de la sous-talienne dont la limitation peut orienter vers une synostose. Une hyperlaxité ligamentaire, qui accompagne typiquement le pied plat valgus essentiel, est recherchée, ainsi qu’une raideur articulaire, un déficit musculaire ou d’autres déformations, comme l’antéversion fémorale ou la détorsion tibiale.10
Inspection en charge sur un podoscope
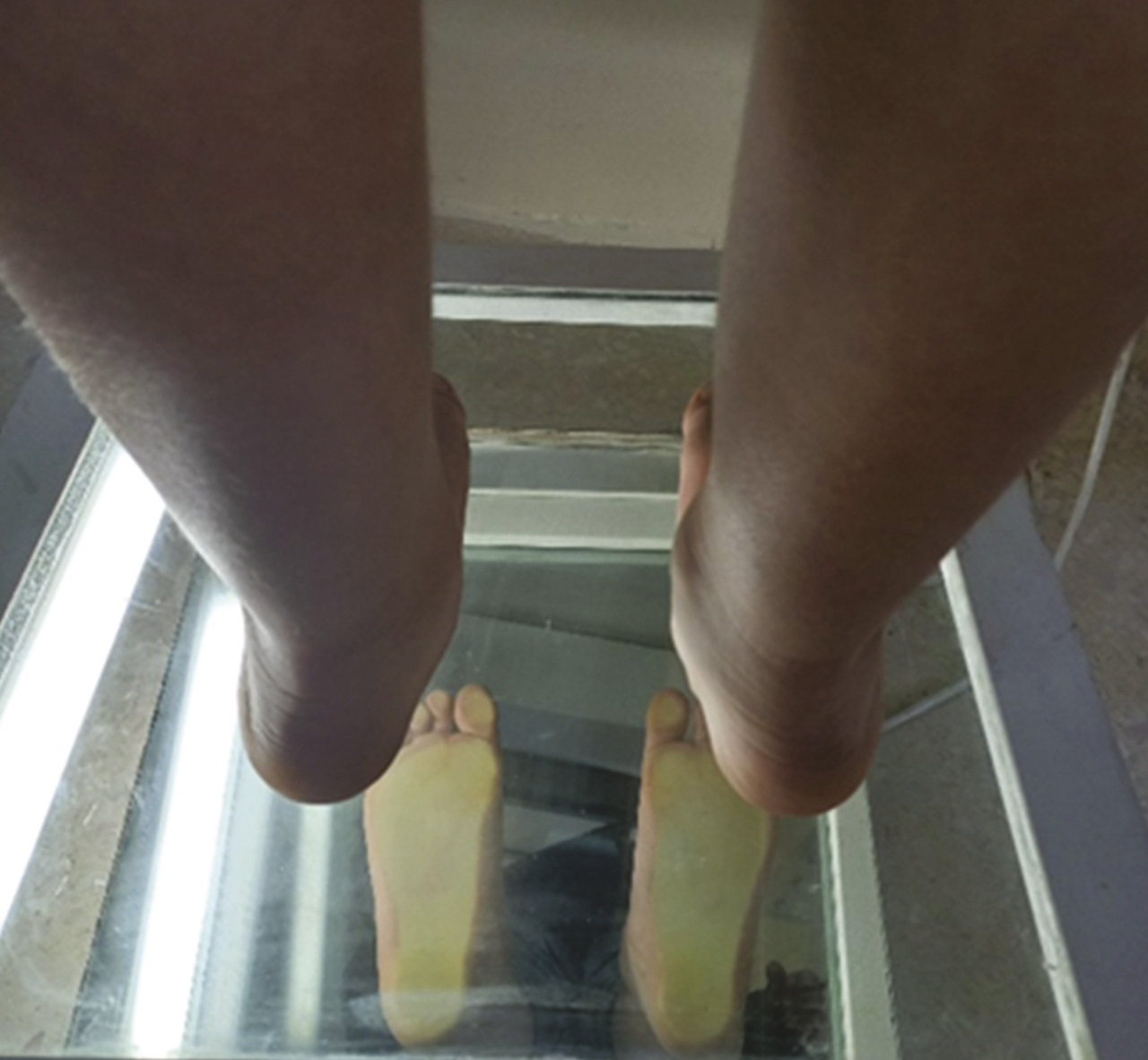
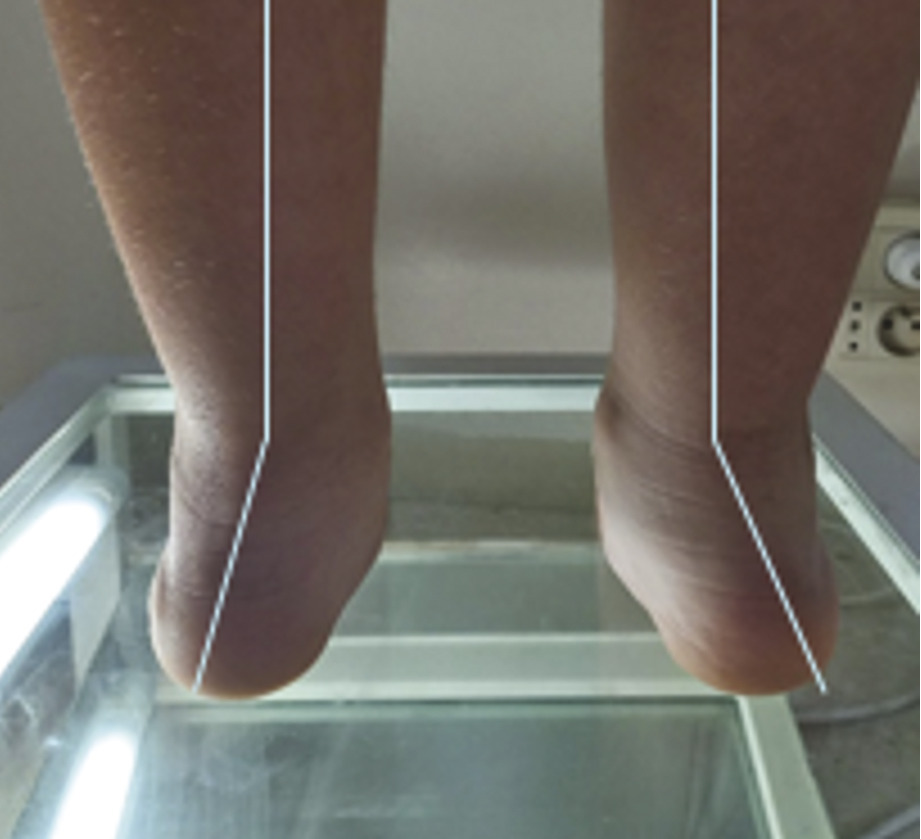
Grâce au podoscope, le praticien évalue l’effondrement de l’arche plantaire et l’abductus de l’avant-pied, et recherche une saillie de l’os naviculaire sur le bord interne. L’angle de valgus de l’arrière-pied (l’angle physiologique est de 8 °) et la classification podoscopique du pied plat sont déterminés à cette étape de l’examen d’une manière bilatérale (fig. 6 et 7 ).11
Parmi les tests de réductibilité du pied plat, le test de Jack consiste en une dorsiflexion du gros orteil par l’examinateur : le pied plat est considéré comme réductible devant l’apparition de l’arche médiale qui retrouve ainsi la forme normale de l’arche du pied.2 La mise sur la pointe des pieds permet aussi d’observer une réduction du pied plat par l’apparition de l’arche interne.2
Parmi les tests de réductibilité du pied plat, le test de Jack consiste en une dorsiflexion du gros orteil par l’examinateur : le pied plat est considéré comme réductible devant l’apparition de l’arche médiale qui retrouve ainsi la forme normale de l’arche du pied.2 La mise sur la pointe des pieds permet aussi d’observer une réduction du pied plat par l’apparition de l’arche interne.2
Analyse globale de la marche
On recherche un défaut de l’angle du pas et une anomalie de rotation du squelette jambier, notamment à l’âge de la marche.10
Examen de la chaussure
Il faut observer le type de chaussage, rechercher une usure localisée des chaussures, qu’elle soit externe (de la semelle extérieure) ou interne (en passant la main à l’intérieur).
Il est nécessaire d’apprécier les déformations des chaussures et la hauteur du talon. En cas de pied plat, la chaussure est déformée, avec un appui préférentiel sur le bord interne et un talon qui chasse en dehors, déformant la coque postérieure, objectivant la permanence du valgus.
Une chaussure neuve n’a aucun intérêt sémiologique.
Il est nécessaire d’apprécier les déformations des chaussures et la hauteur du talon. En cas de pied plat, la chaussure est déformée, avec un appui préférentiel sur le bord interne et un talon qui chasse en dehors, déformant la coque postérieure, objectivant la permanence du valgus.
Une chaussure neuve n’a aucun intérêt sémiologique.
Principales causes de pied plat chez l’enfant
Pied plat valgus statique (ou pied plat essentiel)
Représentant 95 % des causes,7 il est le plus souvent secondaire à une hyperlaxité ligamentaire qui est physiologique chez l’enfant et libère tout l’appareil ligamentaire et capsulaire, se corrigeant lentement après 5 ans.2 Le pied plat valgus statique est souple, réductible, indolore et sans gêne fonctionnelle. Il est caractérisé par une grande mobilité articulaire, une réductibilité en équin ou en varus de l’arrière-pied et le creusement en décharge ou en marche digitigrade.7,8
Pied creux valgus (faux pied plat)
Il s’agit d’un piège courant. Le pied est légèrement affaissé sur son bord interne, avec un valgus prononcé et un médiopied étroit et creux externe. Il est souvent observé à l’âge de 12 ans, sous-jacent à un squelette jambier en pleine croissance.7
Pied plat secondaire à des anomalies musculosquelettiques
Il correspond le plus souvent à un tendon calcanéen court et une synostose du tarse,12 à rechercher en particulier chez l’adolescent. Il se présente typiquement sous forme de pied plat contracturé douloureux avec un os naviculaire accessoire.
Pied plat secondaire à une pathologie congénitale ou acquise du système nerveux central ou périphérique
Un déséquilibre musculaire peut être causé par des rétractions asymétriques, pérennisant un pied plat de l’enfance. Il s’agit alors de rechercher une spasticité du tendon calcanéen, orientant vers l’hypertonie de l’infirmité motrice cérébrale, ou un déficit musculaire (testé par le signe de Gowers) orientant vers une myopathie.12
Pied creux : « origine neurologique jusqu’à preuve du contraire »
Le pied creux est caractérisé par l’accentuation de la voûte plantaire, correspondant à l’augmentation de hauteur des arches longitudinales du pied. S’y associent un varus de l’arrière-pied et une rétraction de l’aponévrose plantaire.13,14 Il est rare chez l’enfant, et généralement acquis. Sa présence doit faire rechercher une origine neurologique.
La constitution du pied creux peut être la conséquence d’une paralysie des muscles intrinsèques du pied, d’un déséquilibre musculaire entre un jambier antérieur faible et un long péronier fort ou d’une paralysie du triceps sural ou des extenseurs communs des orteils.
Il est particulièrement pertinent de rechercher des antécédents familiaux ou personnels pouvant orienter vers des maladies neurologiques telles que la maladie de Charcot-Marie-Tooth ou la maladie de Friedreich.
La constitution du pied creux peut être la conséquence d’une paralysie des muscles intrinsèques du pied, d’un déséquilibre musculaire entre un jambier antérieur faible et un long péronier fort ou d’une paralysie du triceps sural ou des extenseurs communs des orteils.
Interrogatoire
L’interrogatoire précise le motif de consultation : troubles de la marche, gêne esthétique et/ou au chaussage, douleur, fatigabilité ou chutes et entorses à répétition.Il est particulièrement pertinent de rechercher des antécédents familiaux ou personnels pouvant orienter vers des maladies neurologiques telles que la maladie de Charcot-Marie-Tooth ou la maladie de Friedreich.
Examen général et ostéoarticulaire
Le praticien doit particulièrement s’attarder sur l’examen neurologique, à la recherche d’une amyotrophie, de troubles du tonus, d’un déficit sensitif ou moteur, d’un signe de Babinski ou d’une trépidation épileptoïde du pied. L’examen du rachis recherche également une asymétrie du pli fessier, une fossette sacro-coccygienne, un excès de pilosité, un angiome, etc.Examen des pieds nus et des chevilles
Examen en décharge
Les amplitudes articulaires des articulations sous-talienne et tibiotalienne sont appréciées, la force musculaire des triceps suraux testée, une antétorsion fémorale et/ou une torsion tibiale recherchée, ainsi que des signes de souffrance cutanée (tels des durillons en regard des premier et cinquième métatarsiens).
Inspection en charge
On recherche la saillie dorsale du dos du pied, la concavité de la plante, le varus de l’arrière-pied et sa réductibilité, ainsi que celle de la pronation de l’avant-pied et celle des griffes d’orteils.
Examen en charge sur un podoscope
Cet examen permet d’observer la diminution ou la disparition de la bandelette externe d’appui. Un classement podoscopique en trois degrés est alors possible. On note la disparition de l’appui pulpaire sur les griffes très évoluées. On évalue également l’axe des arrière-pieds. Par ailleurs, un effacement postérieur du talon correspond à la verticalisation du calcanéus.
Analyse globale de la marche
À la phase oscillante, il est possible de trouver un steppage, une accentuation de l’inversion du pied, une contraction compensatrice des extenseurs des orteils (insuffisance du jambier antérieur). La griffe des orteils n’est initialement manifeste qu’au cours de cette phase oscillante, puis devient permanente. À la phase d’appui, on peut noter une attaque du talon en varus exagéré, une varisation du calcanéum dans le pas postérieur, une démarche pieds en dedans.
La marche sur la pointe des pieds est habituellement possible, à l’inverse de la marche sur les talons, limitée par le défaut de flexion dorsale des chevilles.
D’autres causes, plus rares, sont possibles : déformations osseuses secondaires à une fracture (cal vicieux), séquelles de pied bot varus équin congénital ou compensation d’un excès d’antéversion du col fémoral.
La marche sur la pointe des pieds est habituellement possible, à l’inverse de la marche sur les talons, limitée par le défaut de flexion dorsale des chevilles.
Principales causes du pied creux
« Le pied creux est d’origine neurologique jusqu’à preuve du contraire. »15 Les causes les plus fréquentes sont les myopathies, les neuropathies périphériques, les neuropathies centrales, les hérédodégénérescences du système nerveux périphérique (au cours desquelles un pied plat peut précéder l’apparition du pied creux, d’où l’intérêt d’une surveillance régulière), une atteinte pyramidale ou extrapyramidale, une atteinte de la corne antérieure de la moelle.D’autres causes, plus rares, sont possibles : déformations osseuses secondaires à une fracture (cal vicieux), séquelles de pied bot varus équin congénital ou compensation d’un excès d’antéversion du col fémoral.
Atteintes du pied de l’enfant : un examen exhaustif s’impose
Les causes d’atteinte du pied de l’enfant sont variées, des plus bénignes pouvant se corriger spontanément avec l’âge, aux plus graves – neurologiques et musculaires –, parfois handicapantes. Un examen complet, suivi d’un raisonnement clinique synthétique, est nécessaire afin de guider la prise en charge diagnostique et thérapeutique.