En 2023, l’Anses a alerté sur le risque d’émergence de cette zoonose en France. L’extension de sa distribution géographique – liée surtout au réchauffement climatique –, la présence avérée d’infections humaines en Espagne et la détection récente du génome du virus de la FHCC chez des tiques du genre Hyalomma, principal vecteur de la maladie en France, incitent en effet à la vigilance. Dans ce contexte, le Haut Conseil de la santé publique (HCSP) a été saisi pour élaborer des recommandations de prévention et prise en charge.
Quels risques en France actuellement ?
La FHCC est une arbovirose transmise par la tique du genre Hyalomma, la plus largement distribuée dans le monde. D’autres tiques (Rhipicephalus, Dermacentor…) sont mentionnées dans la littérature comme vecteurs potentiels du virus, mais ce n’est pas clairement établi. En Europe, H. marginatum est son principal vecteur.
Aucun cas autochtone n’a été détecté jusqu’à présent en France, mais plusieurs raisons font craindre une extension des zones de répartition de cette maladie :
- cette espèce de tique s’est récemment installée dans le sud de la France hexagonale ; elle est présente en Corse depuis plusieurs décennies, où la séroprévalence de ce virus dans le bétail est élevée ;
- pour la première fois en 2023, le virus a été détecté chez des tiques H. marginatum collectées dans des élevages bovins des Pyrénées-Orientales, où la forte séroprévalence observée est en faveur d’une circulation virale locale ;
- certains facteurs peuvent favoriser l’introduction de tiques infectées en France : les modifications climatiques, qui étendent leur aire de répartition ; les oiseaux migrateurs, par leur capacité à introduire à longue distance des stases immatures de tiques (larves et nymphes) ; le commerce du bétail avec des pays comme l’Espagne, où certains chevaux et bovins sont parasités par les stases adultes de la tique.
Prévenir
La FHCC se transmet le plus souvent par les piqûres des tiques adultes du genre Hyalomma – dont la période d’activité est le printemps et l’été, avec un pic en mai – mais aussi par contact avec les liquides biologiques humains ou animaux. Cette transmission interhumaine, moins fréquente que pour d’autres fièvres hémorragiques virales (Ebola), peut être notamment à l’origine d’une transmission nosocomiale. Il n’a jamais été documenté de transmission de ce virus par transfusion de produit sanguin labile et de produits dérivés du sang, par don d’organe solide, de tissus ou de cellules. Une contamination par voie sexuelle ou maternofœtale est également décrite.
Les populations à risque sont principalement celles qui ont des contacts fréquents avec le bétail ou les animaux sauvages (éleveurs, employés d’abattoirs, vétérinaires, etc.) et celles qui sont actives dans des zones où les tiques sont présentes (randonneurs, chasseurs, etc.)
Les mesures barrières sont donc indispensables afin d’éviter les morsures de tiques et l’exposition aux animaux ou humains infectés.
Dans la population générale, la protection antivectorielle repose sur le port de vêtements couvrants et de couleur claire, de chaussures fermées, l’inspection régulière du corps lors des activités dans un écosystème où cette tique est présente (les répulsifs cutanés sur les parties découvertes ont une efficacité limitée). En cas de piqûre, l’extraction de la tique avec un tire-tique doit se faire le plus rapidement possible, idéalement utilisant des gants (notamment pour les vétérinaires).
Il n’existe à l’heure actuelle aucun vaccin contre la FHCC autorisé en France et aucun recommandé par l’OMS.
Que faire en cas de suspicion ?
Si dans la majorité des cas l’infection est asymptomatique ou paucisymptomatique, les formes cliniques peuvent être graves voire mortelles (le taux de mortalité varie entre 5 et 40 %). La gravité dépend aussi de la souche du virus. Le fait que les symptômes chez l’homme soient très peu spécifiques, allant d’un léger syndrome grippal à une fièvre hémorragique sévère, peut entraîner un retard au diagnostic. Classiquement, 4 phases de la maladie sont décrites (cf. encadré ci-dessous).
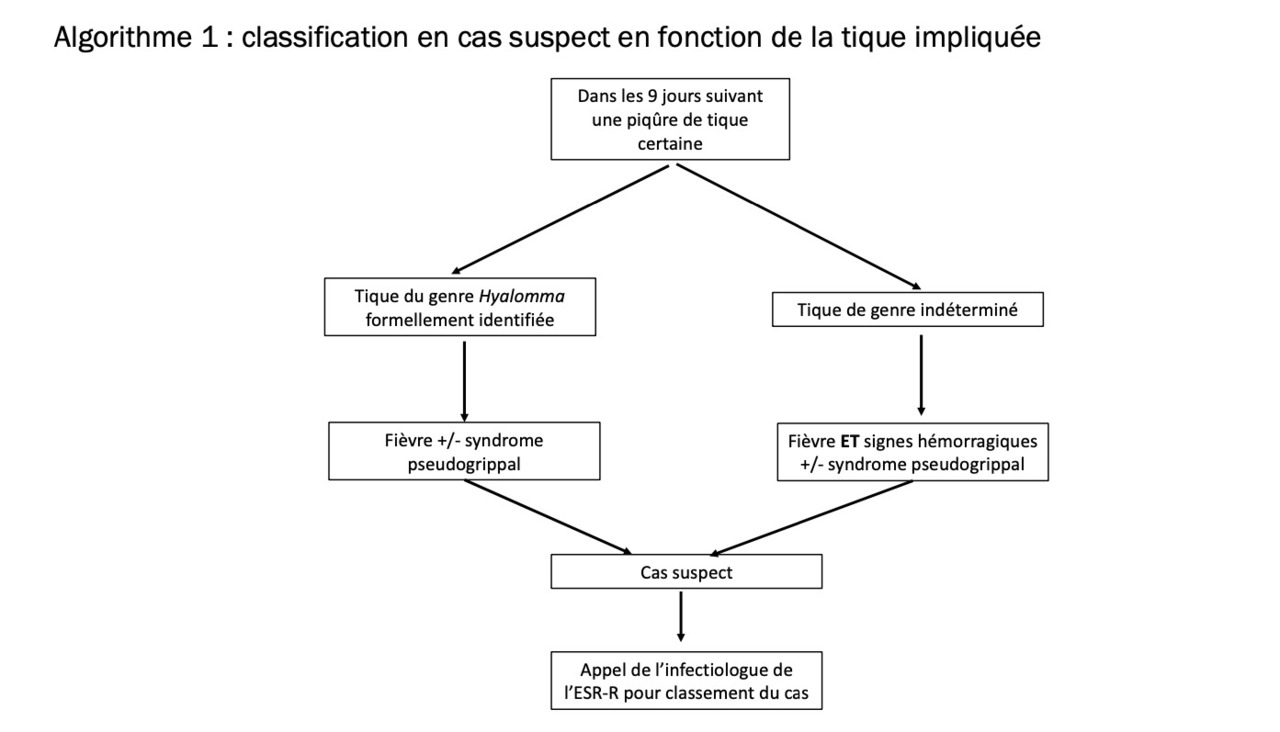
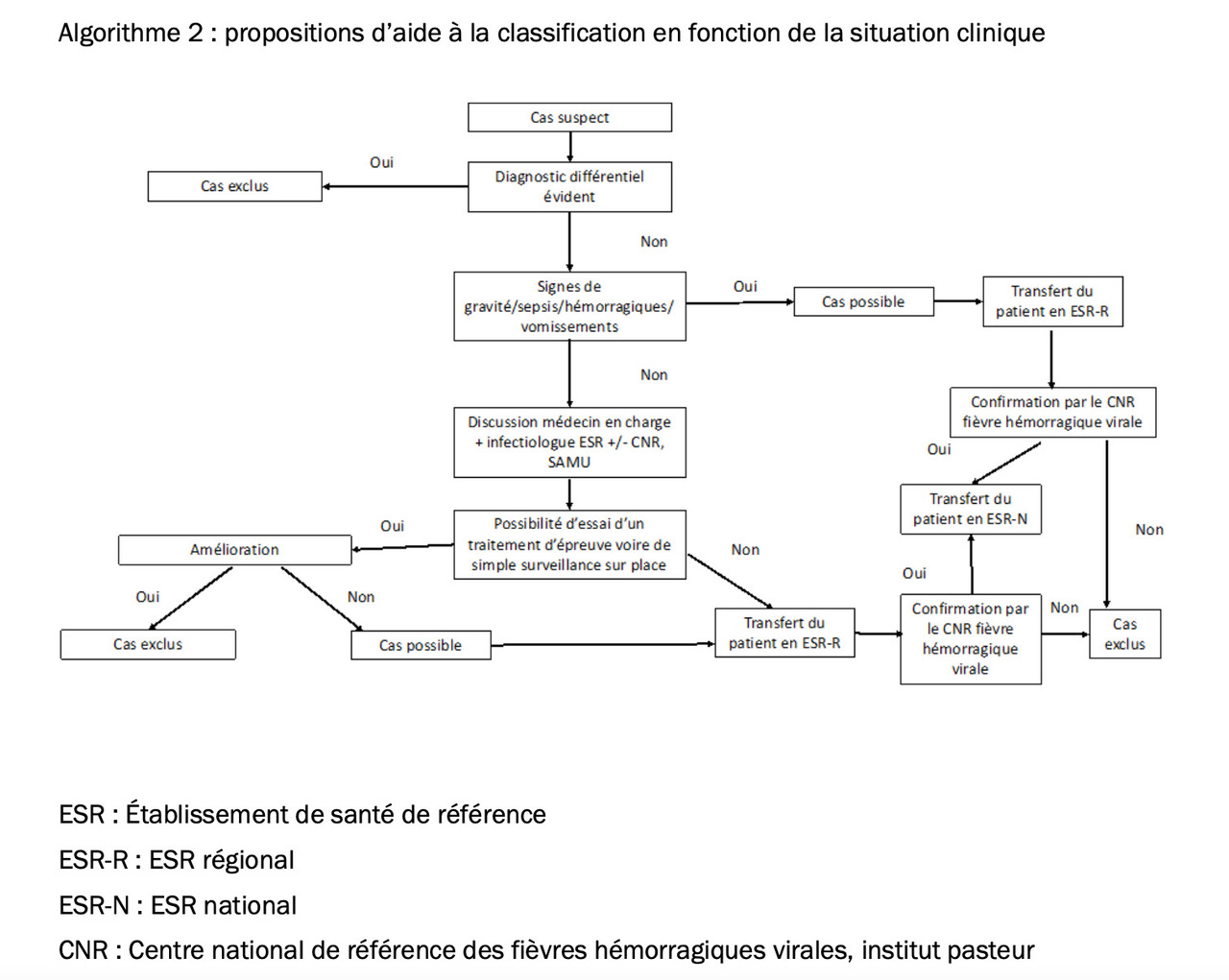
Il faut évoquer le diagnostic en cas de signes cliniques évocateurs associés à une exposition compatibles (figures). La définition des cas proposée par le HCSP (suspect, possible ou confirmé) et les stratégies de gestion correspondantes sont listées dans les figures ci-contre.
L’identification de la tique,1 si elle est possible sur le patient ou d’après photo, aide à orienter le diagnostic.
Devant tout cas suspect, il est recommandé aux médecins prendre immédiatement un avis auprès d’un infectiologue de l’établissement de santé de référence régional (ESR-R) pour orientation vers le centre hospitalier adapté le plus proche.
En l’état actuel (aucun cas humain autochtone constaté en France à ce jour) : transférer tout patient répondant à la définition d’un cas possible ou confirmé vers l’ESR-R de recours selon les procédures prévues pour le risque épidémique et biologique (REB).
Quant aux traitements, le HCSP recommande :
- de ne pas utiliser les immunoglobulines et plasmas hyper-immuns en dehors de protocoles de recherche clinique ou de concertations pluridisciplinaires ;
- de pré-positionner la ribavirine dans les pharmacies à usage intérieur des ESR-R et N en prévision d’un éventuel cas possible ou confirmé. La prescription de rivabarine se discute, en traitement curatif chez l’adulte (hormis chez la femme enceinte) dès la classification en cas possible, seulement dans les formes peu avancées. Le traitement post-exposition est réservé aux professionnels de santé victimes d’un accident d’exposition.
L’interruption de l’allaitement maternel chez une femme ayant une FHCC confirmée est recommandé. Dans le cadre d’une assistance médicale à la procréation, il est aussi préconisé de suspendre le don de sperme jusqu’à 6 mois après la guérison d’une FHCC.
Enfin, aucune mesure n’est préconisée vis-à-vis des dons d’organes, tissus et cellules en l’état actuel des connaissances, mais le HCSP recommande de réévaluer ces recommandations dès l’identification d’un premier cas humain autochtone en France.
La FHCC est une maladie à déclaration obligatoire (MDO).
Aspects cliniques de la FHCC
Quatre phases sont classiquement décrites :
- Incubation : 1 à 3 jours en cas de piqûre de tique (maximum 9 jours) ; 5 à 6 jours après contact avec du sang ou des tissus infectés (maximum 13 jours).
- Phase pré-hémorragique (1 à 7 jours) : syndrome grippal non spécifique avec fièvre, céphalées, myalgies, troubles digestifs, conjonctivite et hyperémie du visage, du cou et de la poitrine.
- Phase hémorragique (3 à 6 jours après le début de la maladie) : formation de pétéchies et d’ecchymoses, présence de sang dans les urines et les fèces, saignements externes (nez, gencives, peau, etc.). Dans les cas les plus graves, des hémorragies cérébrales et des nécroses massives du foie peuvent être observées (associées à des pronostics vitaux défavorables).
- Convalescence : 10 à 20 jours, mais la récupération complète peut nécessiter une année. Il n’y a pas de rechute connue.
Le diagnostic microbiologique peut être virologique (PCR en temps réel fiable et rapide) ou sérologique (des IgM sont détectables à partir du 6e jour environ et restent présentes jusqu’à 4 mois ; les IgG apparaissent rapidement et peuvent persister jusqu’à 5 ans). La réponse en anticorps est parfois absente ou retardée dans les cas les plus graves. Le HCSP recommande de combiner les techniques de diagnostics moléculaire et sérologique.
Pour en savoir plus :
HCSP. Prévention et prise en charge de la fièvre hémorragique Crimée-Congo. 8 avril 2024.
Martin Agudelo L, Nobile C. Fièvre hémorragique de Crimée-Congo : faut-il s’inquiéter ? Rev Prat (en ligne) 5 juin 2023.

 Encadrés
Encadrés