D’après : Bernigaud C, Chosidow O. La gale. Rev Prat 2018 ;68(1) ;63 - 8 et Tala-Ighil T, Monsel G. Item 167. Gale et pédiculose. Rev Prat 2020 ;70(3) :3075 - 81.
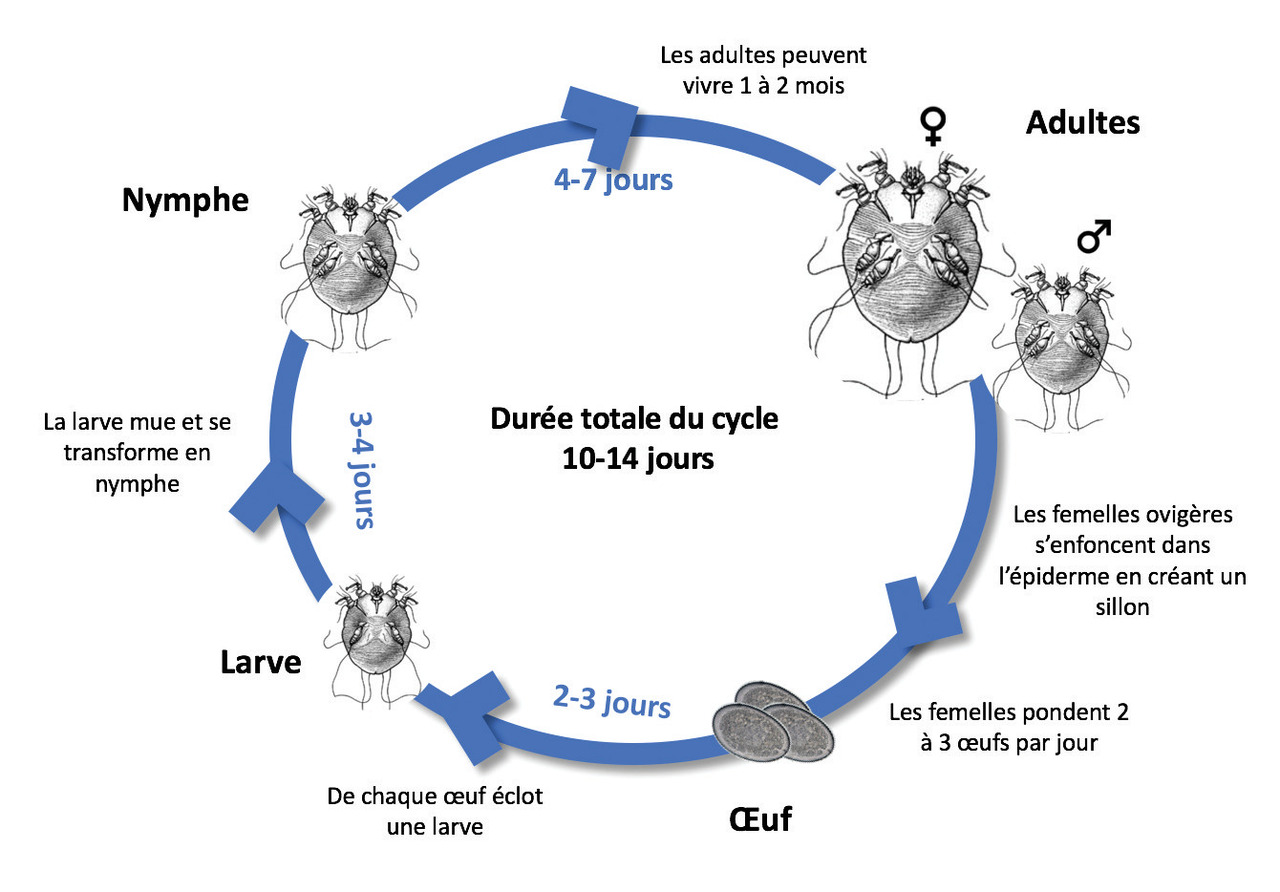
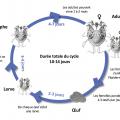
La gale est due à un acarien, Sarcoptes scabiei variété hominis, parasite humain obligatoire vivant dans la couche superficielle de l’épiderme. La femelle sarcopte est difficilement visible à l’œil nu. Après la fécondation, elle creuse un tunnel ou sillon où elle dépose 2 à 3 œufs par jour. Le cycle parasitaire dure environ 10 à 14 jours (fig. 1). Dans des conditions climatiques tempérées, les adultes survivent 2 à 4 jours en dehors de leur hôte. La survie augmente aux températures plus faibles ou lorsque l’humidité est plus importante. Une exposition à 50 °C pendant au moins 10 minutes ou une congélation à – 10 °C ou – 18 °C pendant au moins 5 h est létale pour le parasite. La gale est essentiellement transmise par contact humain rapproché et prolongé, dit « peau à peau » ou, plus rarement, par contact indirect via les vêtements ou la literie contaminés (notamment dans les gales profuses et hyperkératosiques). C’est le plus souvent considéré comme une maladie sexuellement transmissible (« tout prurit conjugal est une gale »).
La gale toucherait 100 à 130 millions de personnes chaque année dans le monde, sans distinction de sexe ni d’ethnie. Le manque d’hygiène n’est pas en général un facteur favorisant, contrairement au surpeuplement des logements. Elle survient par épidémies cycliques, en particulier dans les collectivités telles que les établissements d’hébergement pour personnes âgées dépendantes, les centres de soins de longue durée, les hôpitaux ou les écoles. Dans une étude réalisée par le SAMU social en région parisienne, la prévalence était de 6,5 % chez les sans domicile fixe dormant dans la rue (et « seulement » de 0,4 % pour ceux dormant dans des centres d’hébergement).1
Parasitose considérée comme bénigne, sa morbidité est méconnue et probablement sous-estimée, surtout dans les pays tropicaux. L’altération de la barrière cutanée, provoquée par la pénétration du parasite dans l’épiderme et le grattage, peut servir de porte d’entrée aux bactéries, comme Streptococcus pyogenes et Staphylococcus aureus. Les lésions de gale se compliquent d’impétigo pouvant être responsable d’infections sévères ou de complications post-infectieuses rénales ou cardiaques (rhumatisme articulaire aigu, glomérulonéphrite aiguë post-streptococcique). Le retentissement psychosocial est important.
Quand l’évoquer ?
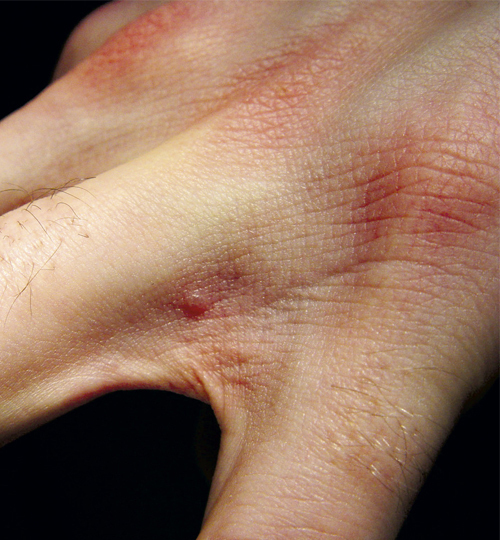
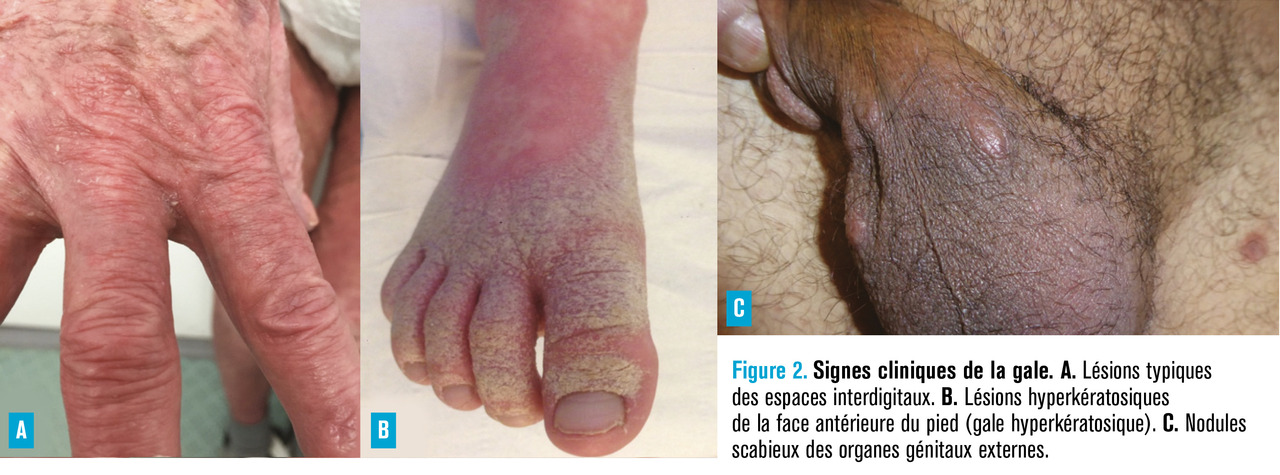
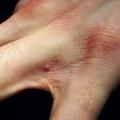
Le diagnostic est essentiellement clinique. Le prurit est évocateur, d’autant qu’il existe souvent une notion de contage et de prurit familial. Il est souvent intense, généralisé, à recrudescence nocturne.2 Les lésions sont des vésicules, des sillons ou des nodules sur des sites préférentiels : espaces interdigitaux, face antérieure des poignets, coudes, zones axillaires antérieures, fesses, aréoles mammaires, ombilic et organes génitaux masculins (tableau 1, fig. 2). Chez les enfants, les vésicules ou les pustules palmoplantaires, les nodules axillaires et les lésions du visage sont fréquents.
La gale profuse est définie par une atteinte diffuse, parfois érythrodermique, sans hyperkératose. Le dos, le visage, le cou et le cuir chevelu sont souvent atteints.
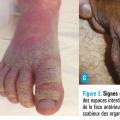
La gale hyperkératosique se caractérise par la présence sur au moins un site cutané d’une hyperkératose. L’atteinte peut être diffuse, mais les lésions sont parfois limitées : hyperkératose palmoplantaire, cuir chevelu, orteil hyperkératosique isolé, atteinte génitale isolée chez l’homme.
Ces formes graves sont plus souvent observées chez les personnes âgées vivant en institution ou des patients immunodéprimés (immunodépressions acquises ou induites par des traitements, y compris par l’application répétée de corticoïdes locaux).3 Elles sont beaucoup moins fréquentes que la forme commune mais très contagieuses (plusieurs milliers voire millions de parasites par individu contre une dizaine de sarcoptes dans une gale commune).
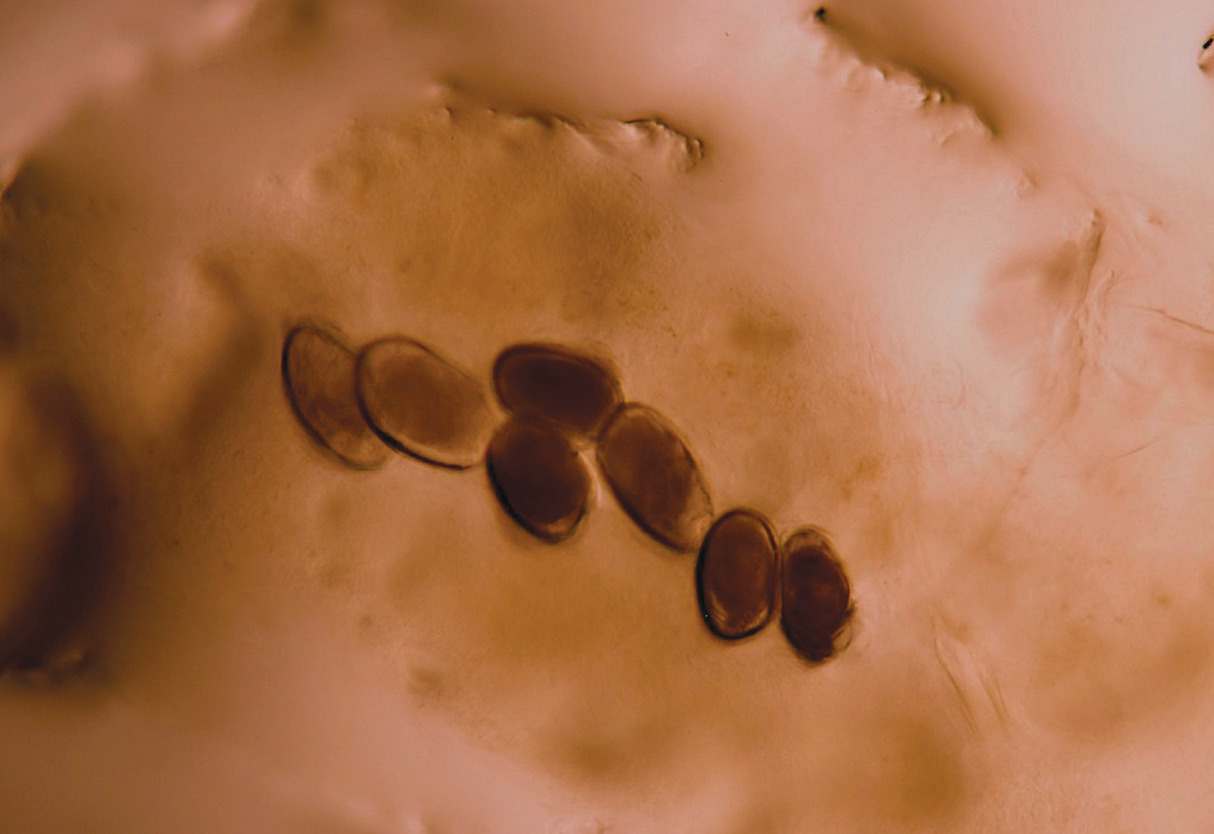
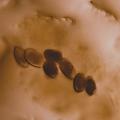
Le diagnostic est confirmé par un examen au microscope d'un échantillon prélevé par grattage sur les lésions spécifiques : il permet de visualiser le sarcopte adulte, les larves, les œufs ou les excréments (fig. 3). Sa sensibilité est insuffisante dans la gale classique ; l’examen reste très dépendant de l’opérateur. La dermoscopie est une alternative ou un complément utile permettant de visualiser le parasite au sein de l’épiderme et de motiver ainsi le prélèvement parasitologique.
Quel traitement ?
Le traitement repose sur l’utilisation d’acaricides neurotoxiques pour le sarcopte. Plusieurs molécules topiques sont disponibles en France (tableau 2). Pour l’ensemble de ces traitements, les effets indésirables sont en général locaux et bénins : prurit, érythème, sensation de brûlure, eczématisation ou irritation locale. Ils peuvent cependant être responsables d’une moindre observance.
Il n’existe à l’heure actuelle qu’un seul médicament en prise orale : l’ivermectine, qui a un spectre antiparasitaire d’action large (filarioses, helminthiases…). Elle est contre-indiquée chez l’enfant de moins de 15 kg. La prise avec un repas améliore son absorption.4 Sa facilité d’utilisation la rend particulièrement intéressante en cas de dermatose associée (eczéma, surinfection bactérienne), chez les patients âgés, isolés, ou ayant des difficultés de compréhension, et en cas d’épidémie familiale ou en collectivité.
Tous ces traitements sont peu ou pas actifs sur les œufs de sarcoptes : leurs demi-vies, plus courtes que le cycle du parasite, impliquent de renouveler systématiquement le traitement à 7 à 10 jours d’intervalle, même pour l’ivermectine (à la dose de 200 µg/kg ; prescription hors AMM).
Modalités pratiques du traitement
La stratégie du traitement doit être soigneusement expliquée aux patients et à leur entourage, la bonne compréhension et l’observance des patients étant primordiales pour la réussite.
Si le traitement local est choisi, le patient doit être traité sur toutes les régions du corps, « de la tête aux pieds », y compris le cuir chevelu, les paumes et les plantes, les espaces interdigitaux, les sillons rétro-auriculaires, le pli interfessier et les organes génitaux, les muqueuses étant respectées. En effet, des rechutes liées à l’atteinte persistante du cuir chevelu et/ou de la surface sous-unguéale ont été décrites. Les cas index mais aussi l’ensemble des sujets en contact avec le sujet parasité doivent être traités simultanément, avec deux doses ou applications.
Dans une gale classique, l’intérêt d’associer un traitement local à un traitement systémique n’a pas été démontré et il n’est pas nécessaire d’effectuer des prélèvements parasitologiques après traitement. Cela est en revanche nécessaire dans les cas de gale hyperkératosique. Le prurit peut persister après le traitement (tableau 3).
En cas de surinfection bactérienne, un traitement antibiotique local ou systémique peut être nécessaire. Une protéinurie à la bandelette est conseillée 3 semaines plus tard, surtout chez l’enfant.
Un traitement émollient après le traitement acaricide est recommandé. En cas d’irritation ou d’eczématisation, le traitement émollient intensif est préconisé, permettant d’éviter quasiment toujours le recours à une corticothérapie locale.
Chez l’enfant, on peut utiliser une application de benzoate de benzyle à partir de l’âge de 1 mois et de perméthrine 5 % à partir de 2 mois. Pour le benzoate de benzyle, il est conseillé de n’appliquer le produit que pour une durée de 6 à 12 h entre l’âge de 1 mois et de 2 ans.
Chez la femme enceinte, le Crat recommande de préférer la perméthrine en crème ou le benzoate de benzyle, mais toutes les formes galéniques (tableau) sont autorisées. Il faut arrêter l’allaitement durant le traitement topique si celui-ci est choisi.
Vingt-quatre heures après l’application ou la prise d’un traitement acaricide, les vêtements et la literie sont lavés et changés. Pour les vêtements et la literie : lavage à une température minimale de 50 °C en machine. Les articles délicats ou non lavables peuvent être trempés dans un acaricide et/ou isolés sans être utilisés pendant 2 à 4 jours selon l’humidité et la température extérieure (par exemple dans un sac plastique hermétique) ou placés dans un congélateur pendant 24 h. La désinfection des locaux peut être nécessaire, surtout en cas de gale profuse ou hyperkératosique. L’association de néopynamine et de sumithrine (A-PAR) était très utilisée en France, mais son efficacité est discutée et d’autres acaricides de contact sont disponibles.
En cas d’épidémie en collectivité, les soignants doivent être informés rapidement des cas afin de faciliter le dépistage précoce des autres cas et le traitement systématique des cas contacts. La prise en charge doit être rigoureuse et adaptée à chaque structure et fait appel à une équipe spécialisée (service d’hygiène, référents médicaux et soignants). L’éviction scolaire n’est pas recommandée.
Les modalités des traitements en fonction du tableau clinique sont résumées dans le tableau 4.
Quelles alternatives aux acaricides ?
Compte tenu de l’émergence des résistances aux principales molécules, des alternatives seraient souhaitables.
Les applications de produits à base d’huiles essentielles (huile de l’arbre à thé, huile d’eucalyptus…) n’ont été évaluées que dans des études in vitro et, en outre, de nombreux cas d’allergie cutanée ont été rapportés à la suite de leur utilisation. Des antiparasitaires utilisés en médecine vétérinaire sont en cours d’étude pour être utilisés chez l’homme.
La gale reconnue comme maladie professionnelle
La gale est inscrite au tableau de maladies professionnelles n°76 relatif aux maladies liées à des agents infectieux ou parasitaires contractées en milieu d’hospitalisation et d’hospitalisation à domicile, ou en établissement d’hébergement pour personnes âgées dépendantes. Les personnels des établissements et services médico-sociaux peuvent donc bénéficier d’une reconnaissance de maladie professionnelle au titre du tableau 76 du régime général.
2. Chosidow O. Scabies. N Engl J Med 2006;354:1718-27.
3. Askour M, Bernigaud C, Do-Pham G, et al. Gales graves hospitalisées en dermatologie et maladies infectieuses en Île-de-France : étude multicentrique rétrospective de 83 patients sur 6 ans. Ann Dermatol Venereol 2016;143(12Q):S334-5.
4. Miyajima A, Hirota T, Sugioka A, et al. Effect of high-fat meal intake on the pharmacokinetic profile of ivermectin in Japanese patients with scabies. J Dermatol 2016;43(9):1030-6.
Pour en savoir plus :
Bernigaud C, Fernando D, Lu H, et al. Efficacité de différentes conditions de lavage en machine vis-à-vis de S. scabiei : propositions de recommandations. Ann Dermatol Venereol 2017;144(12S):S78.
Karimkhani C, Colombara DV, Drucker AM, et al. The global burden of scabies: a cross-sectional analysis from the Global Burden of Disease Study 2015. Lancet Infect Dis 2017;17:1247-54.
Chosidow O, Fuller LC. Scratching the itch: is scabies a truly neglected disease? Lancet Infect Dis 2017;17;2010-1.
Haut Conseil de santé publique. Recommandations relatives à la conduite à tenir devant un ou plusieurs cas de gale. Rapport, HSCP 2012.
Lê MS, Richard MA, Baumstarck K, et al. Évaluation des pratiques dans la prise en charge de la gale chez les enfants. Ann Dermatol Venereol 2017;144(5):341-8.
Fang F, Bernigaud C, Candy K, et al. Efficacy assessment of biocides or repellents for the control of Sarcoptes scabiei in the environment. Parasit Vectors 2015;8:416.
Fang F, Candy K, Melloul E, et al. In vitro activity of ten essential oils against Sarcoptes scabiei. Parasit Vectors 2016;9:594.