D’abord rassurer et soulager la douleur
Tout traumatisme induit une angoisse du patient et de l’entourage. Le premier des gestes est d’apaiser la situation avec un discours calme, détaillant la prise en charge qui va suivre.
Si le patient est algique, plusieurs options thérapeutiques sont possibles :
- antalgique par voie orale (paracétamol, paracétamol + codéine), en l’absence d’indication opératoire qui nécessiterait que le patient reste à jeun ;
- topique anesthésiant (lidocaïne + prilocaïne) ;
- anesthésie locale (lidocaïne non adrénalinée à 1 et 2 %) ;
- morphine 0,05 mg/kg par voie sous-cutanée.
Prévenir le risque infectieux
Lorsque le patient est apaisé et soulagé, la seconde étape consiste à prévenir le risque infectieux.
La plaie est nettoyée à l’eau et au savon. Les antiseptiques n’ont pas montré de bénéfice supérieur.
Sauf localisation au niveau des sourcils, il est préférable de ne pas tondre ou raser le patient.
À l’aide d’une compresse humide, la plaie est ensuite explorée à la recherche de corps étrangers (cailloux, terre, éclats de verre…) qu’il s’agit d’ôter à l’aide d’une pince stérile. Les tissus voués à la nécrose sont excisés.
L’antibiothérapie n’est pas systématique. Elle est nécessaire en cas de morsure : traitement probabiliste par amoxicilline + acide clavulanique 1 g toutes les 8 heures pendant 5 jours.
La fameuse prévention du risque tétanique ne doit pas être négligée (encore 1 à 10 cas déclarés par an en France selon Santé publique France). Ainsi, pour les patients dont le calendrier vaccinal n’est pas à jour (rappels vaccinaux à 25 ans, 45 ans, 65 ans puis tous les 10 ans), une prophylaxie est indispensable :
- une dose immédiate de vaccin antitétanique en intramusculaire en cas de blessure mineure et propre ;
- une dose immédiate de vaccin antitétanique en intramusculaire associée à des immunoglobulines antitétaniques (250 UI en intramusculaire) en cas de blessure majeure ou souillée par des germes d’origine tellurique.
Quel matériel utiliser ?
Aucun délai n’est établi de façon standardisée pour procéder à un geste après le traumatisme. Le délai de 6 h, classiquement avancé, n’est ainsi pas immuable.
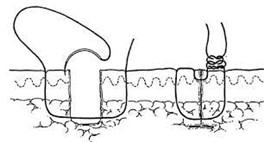
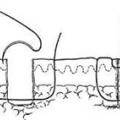
Le type de plaie (profondeur, taille, aspect linéaire ou tortueux, hémorragique ou non, préjudice esthétique possible, mise en tension probable…) guide le choix du matériel à utiliser : pansement adhésif, colle, suture ou agrafe (tableau 1).
Si une suture est indiquée, le choix de l’épaisseur et du type fil (résorbable ou non) dépend de la localisation de la plaie (tableau 2).
Combien de temps laisser le matériel en place ?
Toute plaie nécessite une surveillance. Le patient doit être informé des circonstances qui doivent le faire reconsulter (récidive de l’hémorragie, douleur, inflammation, suppuration…).
Le délai d’ablation du matériel (fils non résorbables, agrafes) dépend de la localisation de la plaie (tableau 3).
Indications de la cicatrisation dirigée
Dans certaines situations, les berges de la plaie ne doivent pas être rapprochées, et la cicatrisation dirigée est préférable. Il en est ainsi en cas de perte de substance cutanée sans atteinte ou mise à nu d’éléments nobles, en cas de plaie par morsure sans préjudice esthétique et sans complication, en cas de plaie souillée à haut risque infectieux.
La cicatrisation dirigée se déroule en en 3 phases :
- détersion, améliorée par l’utilisation de pansements gras ;
- bourgeonnement, justifiant un pansement semi-occlusif ou occlusif absorbant ;
- épithélialisation, accélérée par des pansements semi-occlusifs ou occlusifs.
Quel degré d’urgence ?
Les plaies courantes peuvent relever de la compétence du médecin de premier recours :1
- plaies de la face dermo-épidermique de taille réduite (inférieures à 4-5 cm à titre indicatif) ;
- de l’arcade sourcilière ;
- du cuir chevelu non extensives ;
- cutanées ou muqueuses simples des lèvres n’entamant pas le muscle orbiculaire (une plaie transfixiante de lèvre est prise en charge par un urgentiste expérimenté) ;
- de bord de langue et de la cavité buccale de faible étendue ;
- linguales punctiformes (elles peuvent ne pas être suturées, de même que les plaies de freins de lèvre et de langue).
La Société française de médecine d’urgence propose une classification des plaies par degré d’urgence décroissant :2
- urgence vitale, hémorragique, respiratoire, hémodynamique, neurologique, associée à la plaie (niveau 1) ;
- très urgent pour les plaies délabrantes, plaies avec saignement actif (niveau 2) ;
- urgent pour les plaies larges, complexes et souillées, plaies de main (niveau 3) ;
- peu urgent, pour les plaies superficielles (hors main) (niveau 4) ;
- sans urgence, pour les dermabrasions (niveau 5).
Une douleur intense doit faire appliquer un niveau de tri supérieur permettant une prise en charge plus rapide.
La plaie du globe oculaire est une urgence ophtalmologique. Une embarrure, une extériorisation de substance cérébrale ou une fuite de liquide céphalo-rachidien imposent le transfert en milieu neurochirurgical.
Références :
1. Société française de médecine d’urgence. Conférence de consensus. Prise en charge des plaies aux urgences. 2 décembre 2005.
2. Société française de médecine d’urgence. Référentiel de bonnes pratiques. Plaies aiguës en structure d’urgence. 2017.