Par définition, on parle de lymphocytose ou d’hyperlymphocytose lorsque le taux de lymphocytes est > 4 G/L chez l’adulte. Cependant, ce n’est pas tant la valeur absolue du taux de lymphocytes qui oriente le diagnostic mais bien le contexte et l’aspect cytologique des lymphocytes au frottis sanguin.
Devant une lymphocytose à l'hémogramme, il convient de prendre en compte :
- L’âge : chez l’enfant, les lymphocytoses sont réactionnelles et en général d’origine infectieuse. Chez l’adulte, elles peuvent être réactionnelles mais peuvent témoigner d’un processus malin dont le risque augmente avec l’âge.
- Le contexte clinique et la présence d’un syndrome tumoral : la présence d’un syndrome infectieux oriente vers un processus réactionnel tandis qu’un syndrome tumoral est plus en faveur d’un syndrome lymphoprolifératif (SLP).
- Les analyses biologiques : le reste de l’hémogramme apporte des informations utiles, notamment la présence d’une neutropénie et d’une thrombopénie dans un contexte infectieux. Une augmentation de la CRP et une cytolyse hépatique orientent également vers une origine infectieuse.
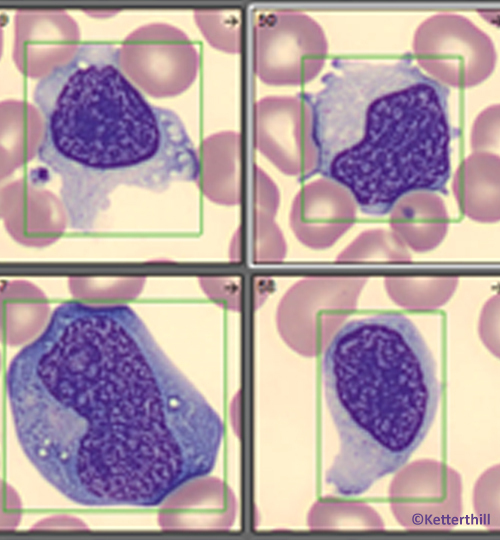
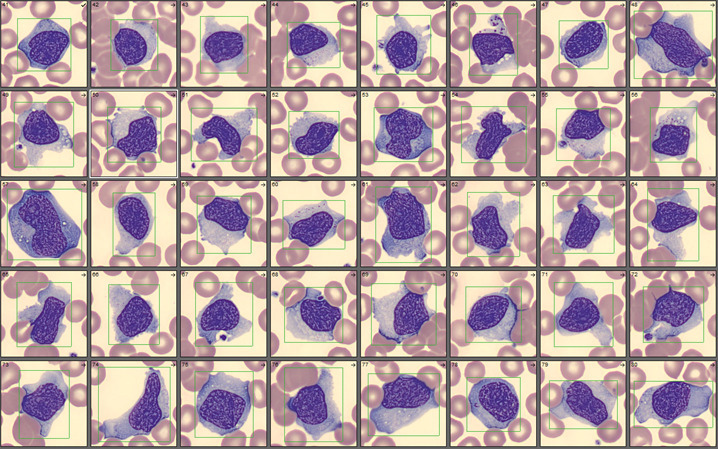
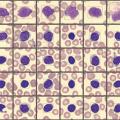
- La cytologie : toute lymphocytose doit être contrôlée sur un frottis sanguin. Selon l’aspect des lymphocytes, le biologiste orientera le clinicien vers une origine réactionnelle ou suspecte de néoplasie (fig. 1 a et b) et indiquera la conduite à tenir (contrôle à distance, avis spécialisé).
- La durée de la lymphocytose : une lymphocytose pathologique est toujours chronique (> 3 mois).
Lymphocytoses réactionnelles
Les lymphocytoses sont le plus souvent réactionnelles (encadré 1) et peuvent s’accompagner de particularités cytologiques détectables sur un frottis sanguin.
Syndrome mononucléosique
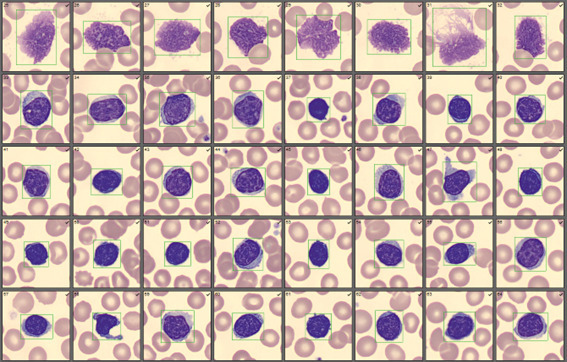
Certains virus entraînent une activation des lymphocytes facilement reconnaissables par leur grande taille et la couleur bleutée de leur cytoplasme, d’où leur nom de lymphocytes activés ou hyperbasophiles. Ce syndrome mononucléosique très fréquent avec l’EBV est parfois observé en cas de primo-infection par le CMV ou de toxoplasmose. Il faut aussi penser à une primo-infection par le VIH et aux hépatites virales. La lymphocytose est modérée (< 10 G/L). Une cytolyse est fréquente et les sérologies infectieuses sont indiquées.
Sans syndrome mononucléosique
Les lymphocytoses peuvent être réactionnelles sans anomalies cytologiques, liées à la prise de certains médicaments, en cas d’hyperthyroïdie, de maladies auto-immunes ou encore lors des suites d’une splénectomie. Les situations de stress aigu (IDM, chirurgie, traumatisme, crise d’épilepsie) peuvent entraîner une lymphocytose transitoire de quelques heures à quelques jours.
En l’absence d’élément orientant vers une cause, une lymphocytose sans anomalie cytologique doit être contrôlée après 3 mois à la recherche d’un SLP.
Hyperlymphocytose de la fumeuse
On peut observer, dans de rares cas, chez la femme entre 30 et 50 ans, dans un contexte d’intoxication tabagique sévère, une lymphocytose particulière avec la présence de lymphocytes binucléés. D’évolution volontiers indolente, ces lymphocytoses nécessitent une surveillance régulière car elles peuvent être les prémices d’un lymphome agressif.
Syndrome lymphoprolifératif
Les SLP sont issus dans 90 % des cas de la lignée B et sont le plus souvent des lymphomes (encadré 1), évoluant dans les organes lymphoïdes. Une dissémination sanguine peut être détectable par une lymphocytose et une cytologie caractéristique des lymphocytes évoquant les différents lymphomes.
Principal SLP, la leucémie lymphoïde chronique (LLC) est l’hémopathie la plus fréquente dont l’incidence augmente avec l’âge. Dans 80 % des cas, elle est de découverte fortuite lors d’un bilan sanguin, mais peut s’accompagner de signes évocateurs : sueurs nocturnes, altération de l’état général, fièvre, perte de poids, adénopathies périphériques, splénomégalie, anémie et/ou thrombopénie.
Elle est facilement reconnaissable au frottis sanguin : les lymphocytes sont petits, matures, d’aspect monomorphe, souvent accompagnés de noyaux nus (ombres de Gümprecht ; fig. 1b et encadré 2) provoqués par une fragilité augmentée des lymphocytes qui sont écrasés lors de la réalisation des frottis. Le biologiste demandera alors une confirmation du diagnostic par immunophénotypage lymphocytaire. Cette analyse en cytométrie en flux permet de différencier et classer les lymphocytes en fonction de marqueurs. Le diagnostic de LLC se base sur le calcul d’un score appelé score de Matutes.
L’immunophénotypage lymphocytaire permet de différencier les lymphocytoses B monoclonales (LBM), correspondant à un stade pré-LLC, des LLC proprement dites, en fonction du taux des lymphocytes B.
Les LBM sont définies par un taux de lymphocytes B < 5 G/L avec les marqueurs caractéristiques d’une LLC mais sans autres critères cliniques ou biologiques. Elles concernent 4 à 5 % des adultes, surtout après 40 - 50 ans. Toutes les LLC sont précédées par une étape de LBM, mais toute LBM n’évolue pas vers une LLC. Un suivi annuel est recommandé car le risque d’évolution vers une LLC est estimé à 2 % par an.
Le diagnostic de LLC se définit par un taux de lymphocytes B dans le sang > 5 G/L pendant plus de 3 mois et un score de Matutes ≥ 4/5.
Le taux de lymphocytes à la NFS est très variable, pouvant être > 100 G/L. Si un taux élevé de lymphocytes ne doit pas alerter en soi, il faut surveiller sa valeur, un doublement en moins de 6 mois étant un facteur d’évolution de la pathologie.
Il est utile de prescrire également une électrophorèse des protéines sériques à la recherche d’une hypogammaglobulinémie, un bilan d’hémolyse et un test de Coombs direct à la recherche d’une anémie hémolytique auto-immune. Les analyses spécialisées (myélogramme, biopsie ostéomédullaire) sont inutiles dans ce cas.
La classification de Binet permet d’évaluer le pronostic en fonction des adénopathies et de la valeur de l’hémoglobine et des plaquettes (tableau 1). L’abstention thérapeutique est possible en stade A et B et requiert une surveillance tous les 6 à 12 mois à la recherche de critères de maladie active (asthénie, perte de poids, fièvre, sueurs nocturnes, splénomégalie, adénopathies). Le bilan biologique évaluera l’aggravation de l’anémie et/ou thrombopénie et l’évolution de la lymphocytose. Dans ces cas, un traitement spécialisé est requis.
Les LLC provoquant un déficit immunitaire acquis, les complications infectieuses sont fréquentes et représentent la 1re cause de mortalité. La prise en charge vaccinale doit être rigoureuse. On observe fréquemment une insuffisance médullaire se traduisant par des cytopénies.
Des anémies hémolytiques auto-immunes surviennent chez 5 à 10 % des patients au cours de l’évolution. Plus rarement, mais toujours de mauvais pronostic, les LLC peuvent évoluer vers un syndrome de Richter qui se manifeste par une altération de l’état général et dont l’évolution est rapidement fatale.
1. Principales causes des lymphocytoses
Réactionnelles
Syndrome mononucléosique
– Infectieuses
– Virales : EBV, CMV, VIH essentiellement, hépatites, rubéole, adénovirus…
– Parasitaires : toxoplasmose
– Bactériennes (rare) : brucellose
– Hypersensibilités médicamenteuses
Sans syndrome mononucléosique
– Infectieuses
– Virale : coxsackie, influenza, HTLV 1 et 2, échovirus 7, rougeole, oreillons, varicelle
– Bactérienne : coqueluche, maladie des griffes du chat, tuberculose, Lyme, choc toxique
– Parasitaire : toxoplasmose, paludisme, Chagas, babésiose
– Médicamenteuse
– Endocrinologiques : hyperthyroïdie, maladie d’Addison, hypopituitarisme
– Maladie auto-immune : polyarthrite rhumatoïde
– Lymphocytose transitoire de stress (IDM, chirurgie)
– Splénectomie, hyposplénisme
– Tabagisme chronique dans certains cas
Syndrome lymphoprolifératif
– SLP-B (90 % des cas)
– LLC essentiellement
– Plus rare : dissémination sanguine de lymphomes B
– SLP-T (10 % des cas)
– Leucémie prolymphocytaire T
– Leucémie à grands lymphocytes granuleux
– Syndrome de Sézary…
2. Savoir interpréter le vocabulaire du biologiste médical
Lymphocytes activés/hyperbasophiles : origine réactionnelle
Population polymorphe : normal ou réactionnel
Lymphocytes atypiques : lymphocytes matures avec cytologie évocatrices de cellules – Lymphomateuses
À différencier des blastes : cellules immatures caractéristiques des leucémies
Ombres de Gümprecht/noyaux nus : LLC
Population monomorphe : évocateur de LLC (prolifération clonale)
Devi A, Thielemans L, Ladikou EE, et al. Lymphocytosis and chronic lymphocytic leukemia: investigation and management. Clin Med 2022;22(3);225-9.
Nasnas P, Cerchione C, Musuraca G, et al. How I Manage Chronic Lymphocytic Leukemia. Hematol Rep 2023(15);454-64.
Lévy V. Leucémie lymphoïde chronique. Rev Prat Med Gen 2021;35(1054);62-4.

 Encadrés
Encadrés