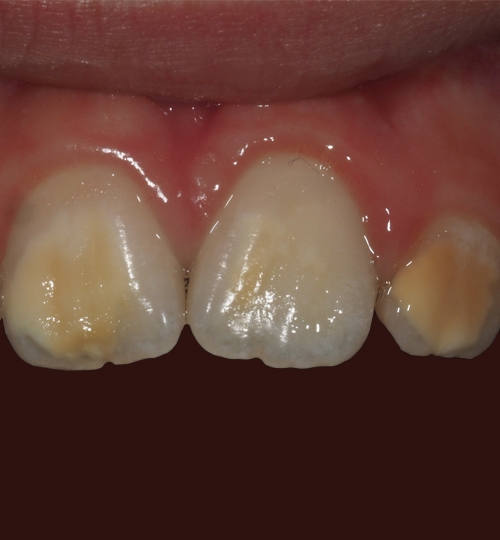
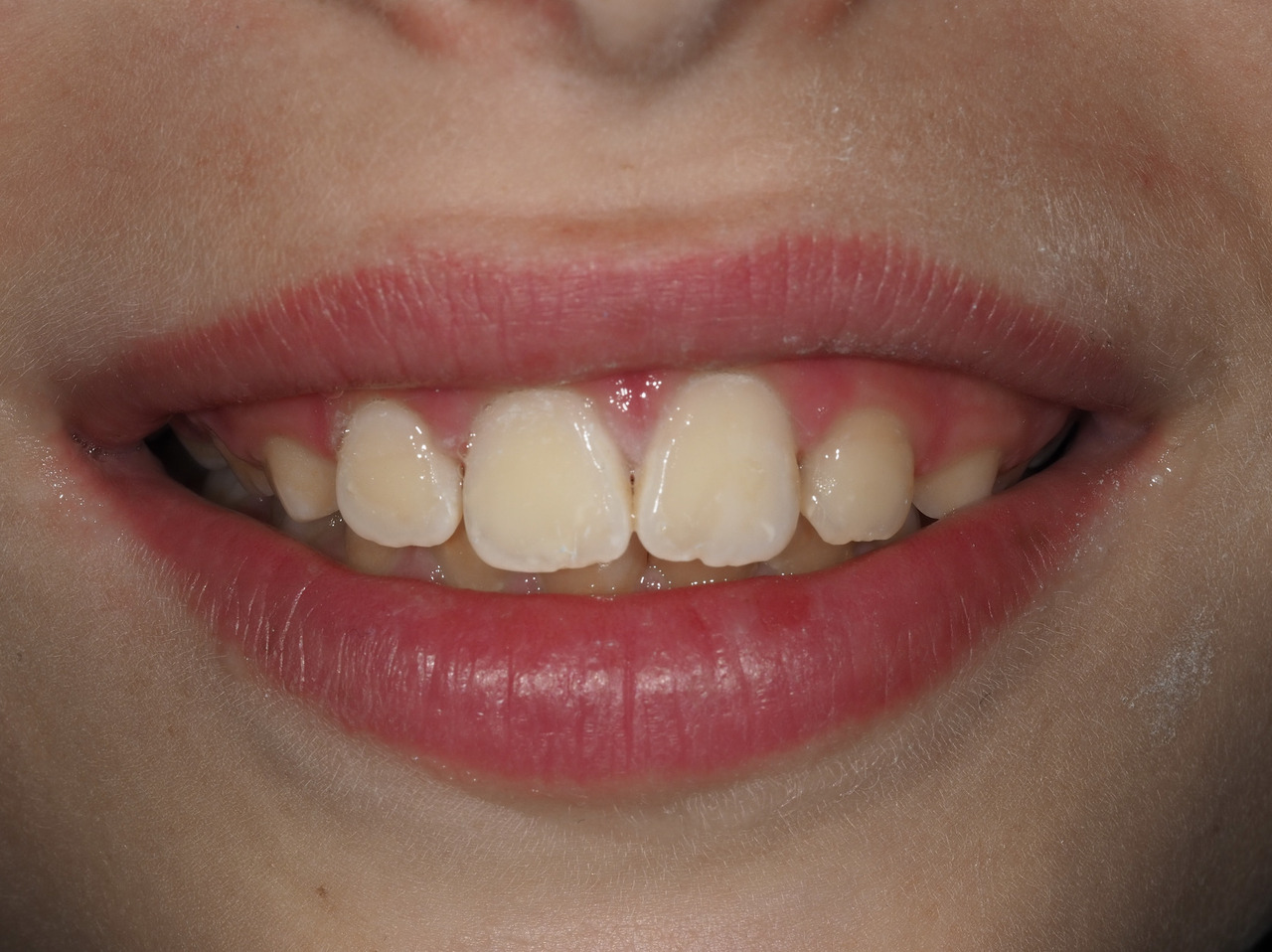
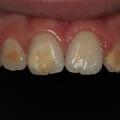
La MIH est une anomalie de la structure de l’émail se traduisant par un défaut qualitatif de l’émail sur au moins une des quatre premières molaires permanentes, associé ou non à une atteinte d’une ou plusieurs incisives permanentes (fig. 1).1 Les autres dents permanentes sont plus rarement atteintes. On peut également retrouver une atteinte similaire au niveau des deuxièmes molaires temporaires, appelée alors HSPM (hypomineralised second primary molar). Un enfant atteint de HSPM a cinq fois plus de risque d’être atteint de MIH en dentition permanente.
Un diagnostic clinique
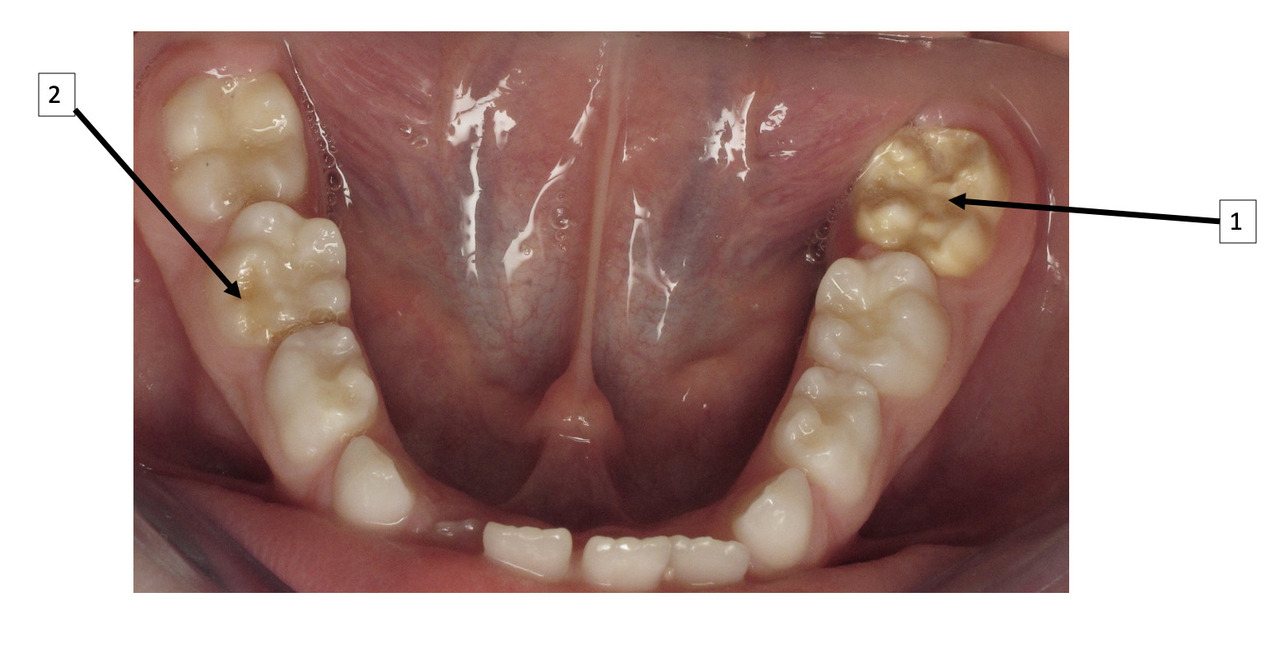
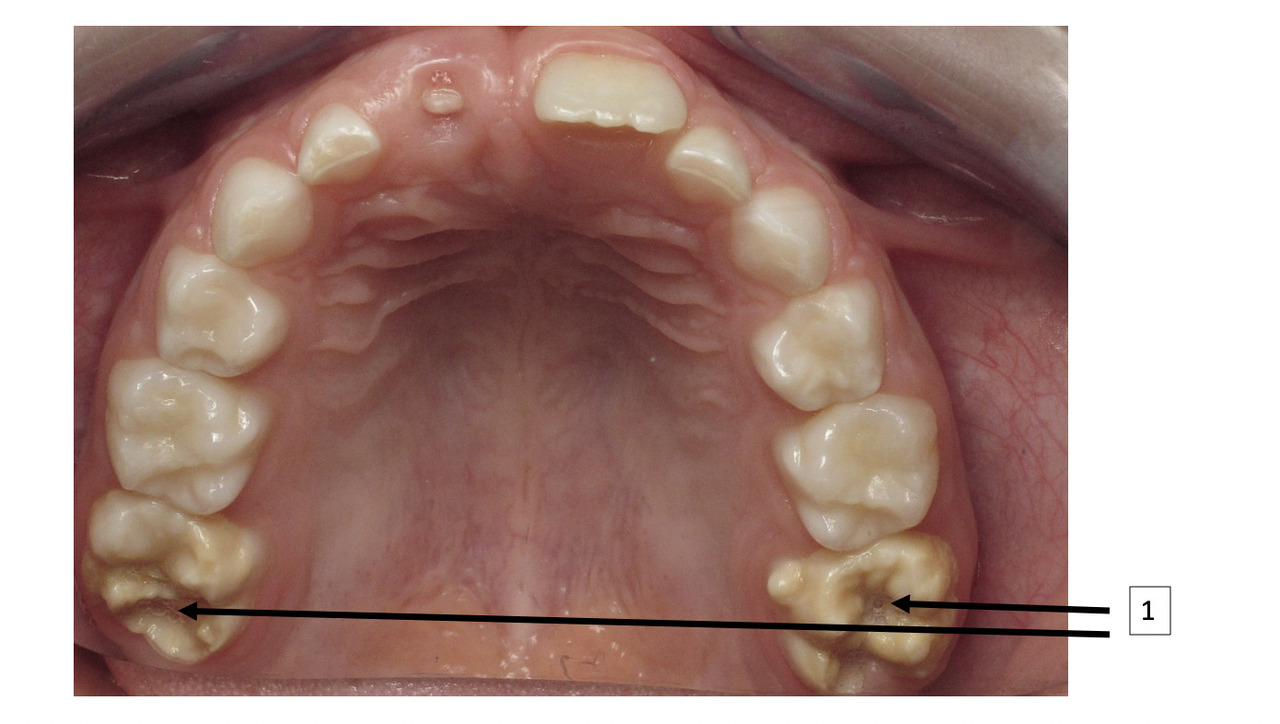
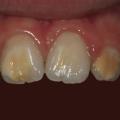
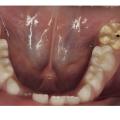
Le diagnostic repose sur l’observation clinique : des opacités (taches) blanches, beiges ou brunes de taille variable sont présentes et visibles sur les dents atteintes (fig. 1, 2 et 3). Les opacités, bien démarquées, sont présentes dès l’éruption de la dent et leur taille ne se modifie pas dans le temps. Cependant, l’émail étant plus fragile, des fractures amélaires post-éruptives sont observées, entraînant des pertes de substance surtout au niveau des molaires qui sont soumises aux forces de mastication. L’atteinte est asymétrique, c’est-à-dire que pour un même patient sa sévérité peut varier d’une dent à l’autre, allant d’une absence d’atteinte à une perte de substance importante, en passant par une dyschromie discrète. Si une tache est observée sur une incisive permanente, il est important d’examiner les molaires permanentes. Le médecin généraliste doit alors évoquer une anomalie de structure dentaire et orienter le patient vers un chirurgien-dentiste. Celui-ci confirmera le diagnostic de MIH ou établira un autre diagnostic. Les diagnostics différentiels sont :
- l’hypominéralisation d’origine traumatique ou infectieuse qui se manifeste également par des opacités amélaires – dans ce cas, des antécédents de traumatismes dentaires ou d’infections sur les dents temporaires sont retrouvés à l’interrogatoire ;
- la fluorose qui se manifeste par des lésions symétriques ;
- l’amélogenèse imparfaite, maladie de structure de l’émail rare touchant l’ensemble des dents temporaires et permanentes.2
Quelles causes ?
L’étiologie de la MIH n’est pas encore clairement identifiée. La période prénatale et de la petite enfance sont concernées : il s’agit en effet des périodes de minéralisation des dents touchées. Certaines corrélations avec les maladies prénatales, périnatales et postnatales, l’exposition à des antibiotiques ou à des produits chimiques et perturbateurs endocriniens tels que la dioxine, le bisphénol A et les diphényles polychlorés ont été décrits, mais le niveau de preuve est encore insuffisant. L’origine acquise semble être multifactorielle impliquant des facteurs environnementaux, des facteurs intrinsèques liés à la santé générale des patients et une susceptibilité génétique (interactions génome-environnement).3
Quelles conséquences ?
L’émail étant poreux, des hypersensibilités (thermique et mécanique) au niveau des dents atteintes sont parfois décrites, rendant l’alimentation, la mastication, le brossage et l’hygiène bucco-dentaire plus difficiles. L’hygiène bucco-dentaire défectueuse va entraîner une accumulation de plaque dentaire, d’où un risque de développement de lésion carieuse plus élevé, d’autant plus en cas de fractures post-éruptives de l’émail. Les dents ayant une MIH se carient plus facilement et le développement de la lésion carieuse est plus rapide. Cela peut aussi être responsable de douleurs dentaires, mais également d’un délabrement dentaire important dans les cas sévères. La présence d’opacités sur les incisives peut aussi avoir un impact esthétique qui altère la qualité de vie et l’estime de soi des patients.
Ces enfants reçoivent des traitements dentaires répétés plus ou moins invasifs, à un âge relativement jeune, pouvant entraîner une anxiété vis-à-vis des soins dentaires. Cela peut être exacerbé par le fait que les dents atteintes de MIH sont difficiles à anesthésier.4 Par ailleurs, les restaurations ont une durée de vie réduite, entraînant des reprises de soins fréquentes. Selon certains auteurs, les enfants atteints de MIH nécessitent en moyenne dix fois plus de traitement que les autres.1
Quelle prise en charge ?
Elle est bien codifiée.2,5
L’approche préventive consiste en une détection et une prévention précoces. C’est une des clés dans la prise en charge des MIH. Des règles d’hygiène alimentaire et bucco-dentaire doivent être rigoureusement suivies : alimentation non cariogène et brossage avec un dentifrice fluoré contenant au moins 1 450 ppm de fluor sans rinçage de la bouche. L’application de vernis fluoré en topique par le chirurgien-dentiste tous les 3 à 6 mois permet de prévenir l’apparition de lésions carieuses. Des scellements de sillons sont réalisés au niveau des molaires atteintes mais non cariées ni délabrées.5,6
L’approche curative se fonde sur le principe d’économie tissulaire en restant le moins invasif possible. Dans le cas de lésions carieuses ou de pertes de substance, le chirurgien-dentiste utilise des techniques de restauration habituelles. Le choix thérapeutique dépend de la localisation de la lésion, de son étendue, du risque carieux individuel de l’enfant, et de sa coopération. Sur les molaires permanentes, une restauration par un matériau collé type résine composite, le collage d’une pièce prothétique (onlay/overlay) ou une couronne pédiatrique préformée sont envisagés en fonction de délabrement.2,5,7,8 Dans les cas sévères, l’avulsion de la dent peut être envisagée en concertation pluridisciplinaire avec l’orthodontiste.
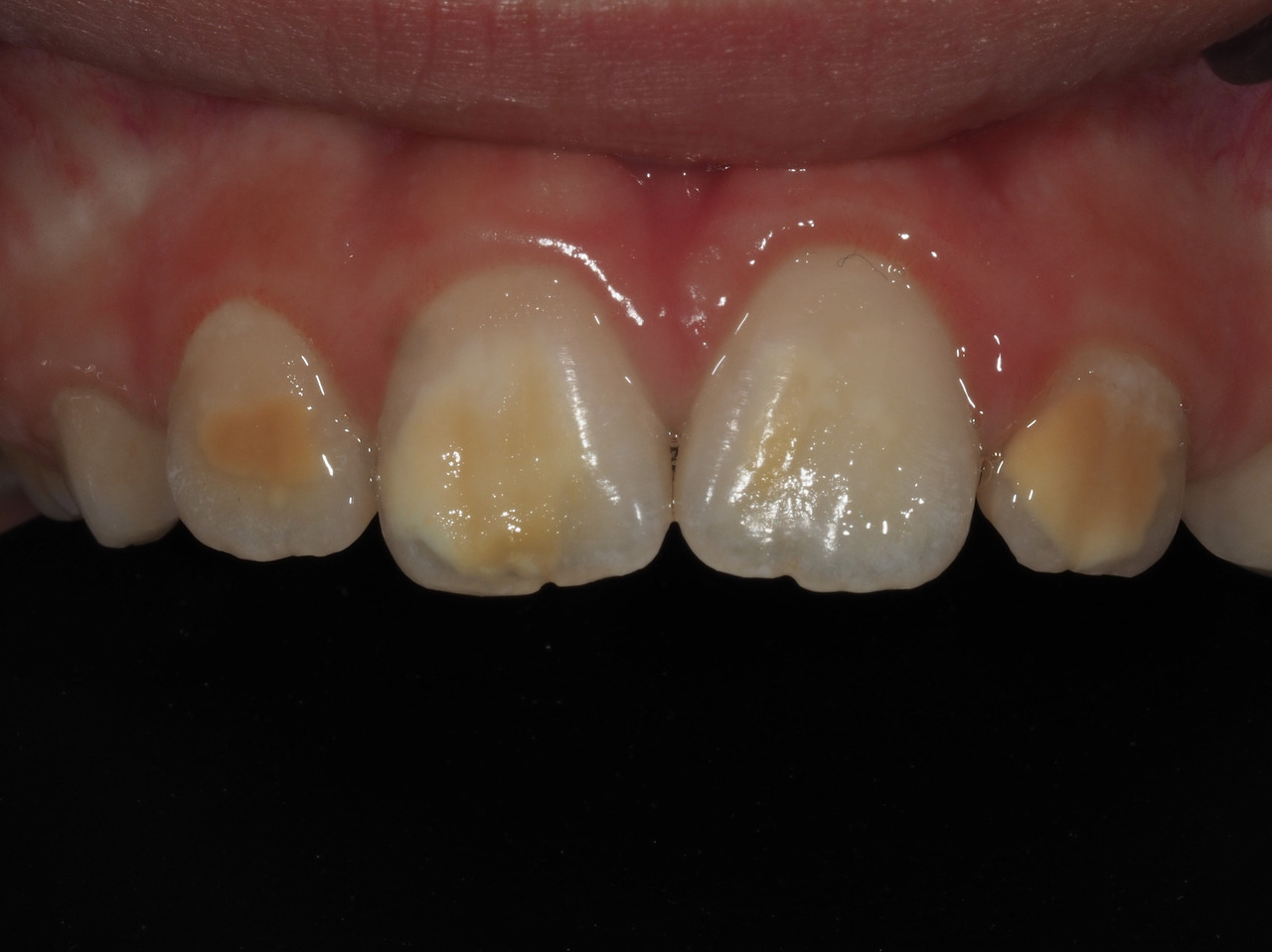
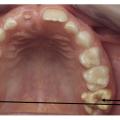
Les dents antérieures ont rarement des pertes de substance ou des lésions carieuses ; la problématique réside dans l’aspect disgracieux des lésions (fig. 3). Pour la gestion de ces taches, des traitements plus ou moins invasifs pourront être envisagés seulement pour des enfants avec une bonne hygiène bucco-dentaire et une coopération suffisante : micro, macro-abrasion, ou infiltration résineuse.9 Ils sont utilisés seuls ou en combinaison et nécessitent parfois la réalisation d’une restauration collée en résine composite (fig. 4).
Un suivi régulier est essentiel afin de mettre en place l’approche préventive de manière efficace et d’intercepter au plus tôt les lésions carieuses et/ou les pertes de substance afin de les prendre en charge efficacement.
2. Muller-Bolla M. Guide d’odontologie pédiatrique, la clinique par la preuve. 3e édition. Paris : Éditions CdP ; 2022, 604 p.
3. Strub M, Jung S, Clauss F. Pourquoi mon patient présente-t-il une hypominéralisation molaire-incisive ? Rev Francoph Odontol Pédiatr 2021;16(4):154-7.
4. Leverd C, Marquiller T, Delafosse C, et al. MIH, entre anxiété et difficultés anesthésiques : comment traiter efficacement nos patients ? Rev Francoph Odontol Pédiatr 2021;16(4):165-9.
5. Lygidakis NA, Garot E, Somani C, et al. Best clinical practice guidance for clinicians dealing with children presenting with molar-incisor-hypomineralisation (MIH): an updated European Academy of Paediatric Dentistry policy document. European Archives of Paediatric Dentistry 2022;23(1):3-21.
6. Hernandez M, Droz D. Les hypominéralisations molaires-incisives (MIH) : prise en charge des hypersensibilités et programme prophylactique. Rev Francoph Odontol Pédiatr 2021;16(4):158-64.
7. Lagarde M, Vennat E, Attal JP. Microstructure de l’émail atteint d’hypominéralisation et conséquences cliniques sur la reconstruction en technique direct des molaires atteintes. Rev Francoph Odontol Pediatr 2021;16(4):170-3.
8. Gelle MP, Maillet C, Siu-Paredes F. Hypominéralisation molaire-incisives sévères : prise en charge des 1ères molaires permanentes immatures. Rev Francoph Odontol Pédiatr 2021;16(4):174-80.
9. Attal JP, Tirlet G, Houari S. Peut-on traiter par érosion / infiltration les taches colorées antérieures de MIH ? Clinic 2021;42(406):841-5.