Cet article paraîtra dans le numéro 7 de La Revue du Praticien, en septembre 2024.
Face à l’épidémie actuelle de dette de sommeil, la sieste de récupération permet de compenser les nuits écourtées pour que la durée totale de sommeil soit au moins de 6 heures par 24 heures. Les études montrent les effets bénéfiques de la sieste aussi bien sur la vigilance, les apprentissages et l’humeur, que pour la protection vis-à-vis de différents risques de santé.
Au cours des dernières décennies, les études épidémiologiques ont progressivement montré que le manque chronique de sommeil est un facteur de risque indépendant clairement associé au déclin des performances cognitives et aux accidents liés à la somnolence,1,2 mais aussi aux risques cardiovasculaires. De plus, leur étiologie implique très probablement des dysfonctionnements immunitaires, endocriniens et vasculaires mesurés en laboratoire et pouvant affecter de l’ordre du tiers des adultes dormant moins de 6 heures par 24 heures.3,4 Partant de ce constat, et afin de faire face à cette épidémie de dette de sommeil dont les causes sont multifactorielles (rythmes socioprofessionnels et familiaux, trajets pendulaires, utilisation des écrans…), les siestes de récupération ont souvent été proposées comme un « outil de santé publique » pertinent. Alors que les effets à court terme de la sieste sur l’attention, la concentration, le temps de réaction ou encore la créativité peuvent se manifester à la suite d’une seule sieste, les avantages à moyen ou long terme sur la santé ne peuvent être envisagés que dans le cadre d’une pratique régulière.5,6
Selon les effets escomptés, différents types de sieste sont envisageables en fonction de leur durée, de la position circadienne et de l’architecture du sommeil.4,7 Les habitudes en matière de sieste évoluent également au cours de la vie d’un individu : diminution progressive de la durée et des épisodes de sieste pendant la petite enfance, habitudes de sieste en milieu de journée pratiquées à l’âge adulte… La pratique de la sieste est influencée par une héritabilité génétique.8
Pour tenir compte de la diversité des types de sieste, dans cet article, celle-ci est considérée comme un épisode volontaire de sommeil allant de quelques minutes à près d’une heure et demie de sommeil. Il est important de noter que les siestes qui résultent de troubles du sommeil (par exemple les apnées du sommeil) ne sont pas abordées.
Les effets des siestes sont principalement bénéfiques. De rares effets indésirables à la suite de longues siestes riches en sommeil lent profond (SLP) peuvent se manifester par une inertie du sommeil (sensation de désorientation et réduction transitoire des performances cognitives) ou la perturbation de la latence et de la qualité du sommeil nocturne qui s’ensuit.4
Pour les populations les plus âgées, du fait des pathologies associées au vieillissement, les effets des siestes longues sur le risque cardiovasculaire et le déclin cognitif restent plus controversés (simple marqueur de la pathologie ou effet impliqué dans la pathogenèse ?).4,9
Cet article se concentre sur les effets cognitifs et physiologiques (hormonal, stress, immunité, douleur et cardiovasculaire) des siestes de récupération.
Effets de la sieste sur la cognition
La cognition est un mécanisme général doté de nombreux rouages interdépendants et relativement imbriqués, fluctuant selon les moments de la journée ainsi que selon l’état de fatigue associé. Lorsque le temps de sommeil nocturne se trouve diminué et/ou fragmenté, cela entraîne des répercussions sur les ressources cognitives disponibles dans la journée. Le rythme circadien fluctue également au cours de la journée et donne lieu à des « creux » lors desquels la pression de sommeil est plus grande, induisant ainsi une baisse naturelle de la vigilance. Ces facteurs amoindrissent la capacité à mobiliser le système cognitif sur une tâche, la sieste apparaît alors comme un moyen salvateur, ou tout du moins en partie restaurateur, des capacités cognitives affectées par cet état de fatigue.
Facilitation des apprentissages chez l’enfant
La sieste a des effets essentiels sur le développement physiologique et psychomoteur de l’enfant. Un paradigme employant une batterie de tests largement utilisée dans l’évaluation des capacités cognitives chez l’enfant (tests de quotient intellectuel : Wechsler Intelligence Scale for Children ou WISC) a révélé de meilleures capacités verbales et langagières ainsi que de meilleurs résultats scolaires chez les enfants (ici testés entre l’âge de 10 et 12 ans) faisant régulièrement la sieste (5 à 7 fois par semaine).10 En effet, il est admis que le sommeil, même de courte durée, permet la généralisation des règles apprises dès la prime enfance.11 La sieste agirait comme un renforçateur des apprentissages, facilitant ainsi la cristallisation des compétences acquises chez l’enfant. Un bien-être psychologique et une réduction des problèmes émotionnels (le sommeil paradoxal est souvent décrit comme diluant émotionnel) et comportementaux sont également observés dans cette même étude de Liu et al. chez les enfants faisant des siestes diurnes.10 La sieste s’impose alors comme actrice fondamentale dans le développement du bien-être cognitif et psychique des enfants d’âge scolaire.
Rythme de sommeil en deux temps à l’adolescence pour stimuler l’encodage
L’entrée dans l’adolescence s’accompagne de rythmes sociaux et scolaires intensifiés, ainsi que d’un rythme circadien retardé (retard de phase, coucher et lever plus tardifs) amoindrissant significativement le temps de sommeil nocturne. Ce rythme interne, incompatible avec les horaires scolaires, place donc les adolescents en situation de dette de sommeil. Alors qu’ils ont besoin d’une durée quotidienne de sommeil de huit à dix heures,12 le fractionnement du sommeil quotidien avec l’intégration d’une sieste diurne (sommeil biphasique : 6,5 heures la nuit et 1,5 heure de sieste) améliore les performances mnésiques au niveau de l’encodage de manière même supérieure à la condition de huit heures de sommeil nocturne.13 C’est également une période clé dans la maturation de fonctions cognitives dites de « haut niveau » (capacités de planification et de raisonnement) et sensibles au manque de sommeil. La pratique d’une sieste quotidienne permet une restauration de ces fonctions cognitives notamment une plus grande précision dans les tâches d’attention soutenue, de raisonnement et des temps de réactions plus rapides dans des tâches de mémoire.14 Ceci suggère que des siestes diurnes peuvent être intégrées dans un horaire quotidien de sommeil et pourraient être un pansement efficace afin de maintenir une qualité de fonctionnement nécessaire aux apprentissages chez l’adolescent en dette de sommeil.
Chez l’adulte, siestes courtes pour améliorer la vigilance et la mémoire
Chez les adultes, s’il a été démontré que la privation totale de sommeil avait de lourds effets sur les performances cognitives (attention et mémoire notamment), la privation partielle associée à la dette de sommeil aurait progressivement ces mêmes effets délétères (dans une relation dose à mesure des jours de restriction de sommeil) rendant le maintien de l’attention difficile et un surcroît d’erreurs.4,5
La vigilance fait référence à la capacité à mobiliser et maintenir son attention pour répondre adéquatement aux exigences environnementales. Elle varie nécessairement au cours de la journée et lors de tâches longues. Il est intéressant de noter que les siestes de courte durée (jusqu’à trente minutes) peuvent améliorer la vigilance avec un bénéfice pouvant perdurer dans les trois heures qui suivent la sieste.4,5
Le sommeil diurne a également des effets positifs sur la mémoire lorsqu’il est introduit entre une phase d’apprentissage et une phase de récupération. Cela s’expliquerait par la combinaison de deux processus : d’une part, un phénomène de réactivation de la mémoire pendant le sommeil ; d’autre part, la possibilité de stabiliser les souvenirs en les préservant des interférences.15
La mémoire épisodique (celle des souvenirs), dite « déclarative » car elle permet l’accès à un épisode ou à une information de manière consciente et volontaire, a tendance à décliner plus rapidement sous l’effet de la dette de sommeil.15 La sieste pourrait protéger des effets négatifs d’une durée de sommeil insuffisante sur cette fonction mnésique chez l’adulte. Elle agirait sur différents processus mnésiques tant en renforçant les capacités exécutives facilitant le rappel qu’en consolidant les informations apprises durablement dans la mémoire.16 La rétention de l’information apprise est d’ailleurs meilleure même après une sieste très courte ne comprenant que du sommeil lent léger (environ six minutes) bien que celle-ci soit encore améliorée lorsque la durée de la sieste est prolongée à trente minutes (contenant alors cinq minutes de sommeil lent profond, stade de sommeil critique pour la consolidation mnésique déclarative).17
Sieste de récupération
La sieste de récupération peut-elle restaurer l’homéostasie (hormonale, immunitaire, du stress, cardiovasculaire et de la douleur) ?
Libération d’hormone de croissance lors du sommeil lent profond
Une libération massive d’hormone de croissance (qui permet croissance et régénération des cellules) a lieu pendant le sommeil au cours de la première partie de nuit (riche en sommeil lent profond [SLP]). En revanche, lorsqu’on prive totalement les sujets de sommeil pendant la nuit, cette libération massive n’est plus présente. Et il a été montré qu’à l’image de ce pic nocturne d’hormone de croissance, une sieste d’une heure a le même pouvoir en journée et ceci proportionnellement à la quantité de SLP qu’elle contient. Il en est de même pour la prolactine connue pour son effet mammotrope mais aussi angiogénique.18
Baisse de la pression artérielle
Les effets de la sieste sur les systèmes neuroendocriniens de stress et ses médiateurs hormonaux commencent seulement à être décrits. Cependant, les données actuelles suggèrent, pendant et après la sieste, un ralentissement de l’activité des deux principales voies neuroendocriniennes du stress (d’autant plus marqué avec du SLP), à savoir l’axe hypothalamo-hypophyso-surrénalien et le système sympatho-adrénergique évalués à travers leurs médiateurs (cortisol et catécholamines).18 - 20 À la suite de cette baisse du tonus adrénergique, on peut s’attendre à une augmentation du diamètre de certains vaisseaux sanguins et à une diminution de la fréquence cardiaque entraînant une réduction de la pression artérielle. À ce sujet, au cours d’une très courte sieste de récupération (moins de dix minutes) l’après-midi, sont mesurées une réduction aiguë de la pression artérielle (systolique et diastolique) et de la fréquence cardiaque.21
Normalisation de l’interleukine- 6 et des neutrophiles
Dans des conditions physiologiques normales, les concentrations de cytokines dans le sang sont faibles, à l’exception de l’interleukine- 6 (IL- 6), dont le pic de sécrétion circadienne est observé en début de soirée. Il est bien décrit que le manque chronique de sommeil induit un bruit de fond inflammatoire détecté par l’IL- 6 mais également d’autres cytokines pro-inflammatoires ainsi que la protéine C réactive (CRP) qui a l’avantage méthodologique d’être stable sur vingt-quatre heures et non soumis à l’influence de l’horloge biologique.4,19,20 Dans un modèle expérimental mimant une situation classique (en forçant un peu le trait) de plusieurs semaines de restriction de sommeil en semaine (quatre heures par nuit) et de récupération le week-end (dix heures de sommeil) chez de jeunes adultes en bonne santé, l’expression d’IL- 6 par les monocytes augmente en restriction de sommeil (vendredi) et n’est pas restaurée par le sommeil de récupération le week-end.22 Il est intéressant de noter que, dans ce contexte, une sieste de récupération est capable de normaliser les modifications de l’IL- 6 induites par la privation de sommeil.20 Ainsi, plutôt que d’attendre le week-end pour récupérer sa dette de sommeil, un sommeil biphasique avec une sieste de récupération dans la journée pourrait normaliser les variations de l’IL- 6 dans le plasma ainsi que dans la salive.19
Un effet similaire, dose-dépendant, est mesuré pour le sommeil de récupération (sieste ou nuit étendue), pour la restauration après restriction de sommeil des neutrophiles (sous-type de leucocytes majoritaire en nombre et essentiel dans la réponse du système immunitaire inné). Et le stress oxydatif libéré par un surnombre de neutrophiles systémiques en absence d’agents infectieux pourrait constituer un risque cardiovasculaire.23
Des effets aussi sur le risque cardiovasculaire, métabolique et la douleur
En dette de sommeil, le fait de réduire par la sieste les taux de neutrophiles, d’IL- 6 (facteur de risque cardiovasculaire pouvant intervenir dans la boucle d’amplification inflammatoire de l’athérogenèse) et plus globalement le bruit de fond inflammatoire, le stress et la pression artérielle pourrait être bénéfique pour amoindrir le risque cardiovasculaire.
Enfin, des données prospectives et transversales de suivi dans des cohortes espagnoles et chinoises suggèrent également un rôle protecteur de la sieste vis-à-vis de l’obésité.24,25
Pour finir, un sommeil restreint et fragmenté altère la perception et la tolérance à la douleur, et réciproquement, cette dernière entraîne un sommeil fragmenté et restreint. Dans un protocole de siestes de récupération, une hypersensibilité à la douleur thermique et mécanique a été provoquée par le manque de sommeil et restaurée par des épisodes de sieste (avec SLP sans sommeil paradoxal) ayant alors agi comme un pansement sur la douleur.26 Cette observation a été confirmée sur le terrain pour la douleur musculosquelettique chez les travailleurs de nuit avec un état de dette de sommeil bien installé.27
Siestes en renfort de nuits trop courtes
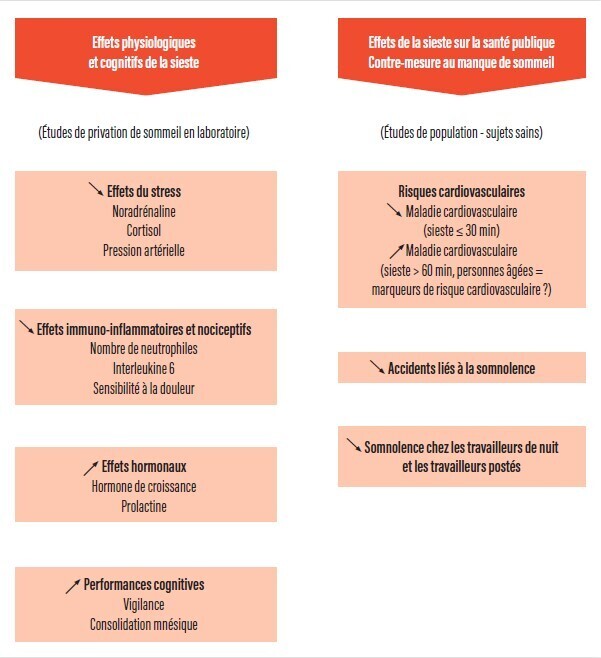
Il faut d’abord veiller à bien dormir la nuit (si besoin se coucher une heure plus tôt le soir et respecter les fenêtres et les besoins réels de sommeil) et ensuite seulement offrir, par la sieste, aux capacités physiques et psychologiques, dégradées par d’involontaires privations de sommeil, la possibilité d’être en partie, sinon totalement, restaurées. Il apparaît alors critique de pouvoir, autant que possible, dormir au-dessus du seuil des six heures de sommeil par vingt-quatre heures à l’aide d’un complément diurne de sommeil en renfort de nos nuits trop écourtées. Cela semble plus que jamais d’actualité en particulier pendant les jours de scolarité et de travail. De plus en plus d’études scientifiques mettent en avant l’outil de santé publique que constituent les siestes de récupération pour lutter contre l’épidémie de dette de sommeil (figure). Les connaissances scientifiques et épidémiologiques commencent à démontrer globalement des vertus restauratrices de la sieste aussi bien pour ses effets aigus sur la vigilance, les apprentissages, l’humeur, que chroniques pour la protection vis-à-vis de différents risques de santé.
2. Philip P, Chaufton C, Orriols L, Lagarde E, Amoros E, Laumon B, et al. Complaints of poor sleep and risk of traffic accidents: A population-based case control study. PLoS One 2014;9:e114102.
3. Cappuccio FP, Cooper D, D’Elia L, Strazzullo P, Miller MA. Sleep duration predicts cardiovascular outcomes: A systematic review and meta-analysis of prospective studies. Eur Heart J 2011; 32(12):1484-92.
4. Faraut B, Andrillon T, Vecchierini MF, Leger D. Napping: A public health issue. From epidemiological to laboratory studies. Sleep Med Rev 2017;35:85-100.
5. Milner CE, Cote KA. Benefits of napping in healthy adults: Impact of nap length, time of day, age, and experience with napping. J Sleep Res 2009;18(2):272-81.
6. Lacaux C, Andrillon T, Bastoul C, Idir Y, Fonteix-Galet A, Arnulf I, et al. Sleep onset is a creative sweet spot. Sci Adv 2021;7(50):eabj5866.
7. Faraut B. Sauvés par la sieste. Petits sommes et grandes victoires sur la dette de sommeil. 2019. Collection Questions de santé. Editions Actes Sud. Réédition format poche Actes Sud (collection Babel) juin 2024.
8. Lopez-Minguez J, Morosoli JJ, Madrid JA, Garaulet M, Ordoñana JR. Heritability of siesta and night-time sleep as continuously assessed by a circadian-related integrated measure. Sci Rep 2017;7(1):12340.
9. Li P, Gao L, Yu L, Zheng X, Ulsa MC, Yang HW, et al. Daytime napping and Alzheimer's dementia: A potential bidirectional relationship.Alzheimers Dement 2023;19(1):158-68.
10. Liu J, Feng R, Ji X, Cui N, Raine A, Mednick SC. Midday napping in children: Associations between nap frequency and duration across cognitive, positive psychological well-being, behavioral, and metabolic health outcomes. Sleep 2019;42(9): zsz126.
11. Friedrich M, Wilhelm I, Born J, Friederici AD. Generalization of word meanings during infant sleep. Nature communications 2015;6(1):6004.
12. Hirshkowitz M, Whiton K, Albert SM, Alessi C, Bruni O, DonCarlos L, et al. National Sleep Foundation's sleep time duration recommendations: Methodology and results summary. Sleep Health 2015;1(1):40-3.
13. Cousins JN, Leong RLF, Jamaluddin SA, Ng ASC, Ong JL, Chee MWL. Splitting sleep between the night and a daytime nap reduces homeostatic sleep pressure and enhances long-term memory. Sci Rep 2021 ;11(1):5275.
14. Ji X, Li J, Liu J. The relationship between midday napping and neurocognitive function in early adolescents. Behav Sleep Med 2019;17(5):537-51.
15. Klinzing JG, Niethard N, Born J. Mechanisms of systems memory consolidation during sleep.Nat Neurosci 2019;22(10):1598-610.
16. Xu N, Wu Q, Ma L, Yu B. Can afternoon napping protect against the negative effect of short or long sleep duration on cognitive function? A prospective study. Sleep Medicine 2023;102:1-8.
17. Lahl O, Wispel C, Willigens B, Pietrowsky R. An ultra short episode of sleep is sufficient to promote declarative memory performance. Journal of sleep research 2008;17(1):3-10.
18. Besedovsky L, Cordi M, Wißlicen L, Martínez-Albert E, Born J, Rasch B. Hypnotic enhancement of slow-wave sleep increases sleep-associated hormone secretion and reduces sympathetic predominance in healthy humans. Commun Biol 2022;5(1):747.
19. Faraut B, Nakib S, Drogou C, Elbaz M, Sauvet F, De Bandt JP, et al. Napping reverses the salivary interleukin-6 and urinary norepinephrine catecholamine changes induced by sleep restriction. J Clin Endocrinol Metab 2015;100(3):E416-261.
20. Vgontzas AN, Pejovic S, Zoumakis E, Lin HM, Bixler EO, Basta M, et al. Daytime napping after a night of sleep loss decreases sleepiness, improves performance, and causes beneficial changes in cortisol and interleukin-6 secretion. Am J Physiol Endocrinol Metab 2007;292:E253e61.
21. Zaregarizi M, Edwards B, George K, Harrison Y, Jones H, Atkinson G. Acute changes in cardiovascular function during the onset period of daytime sleep: Comparison to lying awake and standing. J Appl Physiol 2007;103:1332e8.
22. Simpson NS, Diolombi M, Scott-Sutherland J, Yang H, Bhatt V, Gautam S, et al. Repeating patterns of sleep restriction and recovery: Do we get used to it?Brain Behav Immun 2016;58:142-51.
23. Faraut B, Boudjeltia KZ, Dyzma M, Rousseau A, David E, Stenuit P, et al. Benefits of napping and extended recovery sleep after acute sleep restriction on alertness and immune cells. Brain Behav Immun 2011;25:16-24.
24. Chen M, Zhang X, Liang Y, Xue H, Gong Y, Xiong J, et al. Associations between nocturnal sleep duration, midday nap duration and body composition among adults in Southwest China. PLoS One 2019;14(10):e0223665.
25. Sayón-Orea C, Bes-Rastrollo M, Carlos S, Beunza JJ, Basterra-Gortari FJ, Martínez-González MA. Association between sleeping hours and siesta and the risk of obesity: The SUN Mediterranean Cohort. Obes Facts 2013;6(4):337-47.
26. Faraut B, Léger D, Medkour T, Dubois A, Bayon V, Chennaoui M, et al. Napping reverses increased pain sensitivity due to sleep restriction. PLoS One 2015;10(2):e0117425.
27. Takahashi M, Iwakiri K, Sotoyama M, Hirata M, Hisanaga N. Musculoskeletal pain and night-shift naps in nursing home care workers. Occup Med (Lond) 2009;59:197e200.