De nombreux nourrissons sont traités par inhibiteurs de la pompe à protons (IPP) pour un reflux considéré comme pathologique. Les symptômes amenant à leur prescription sont des régurgitations fréquentes mais surtout de nombreux symptômes corrélés parfois à tort avec un RGO : pleurs importants, tortillements, refus du biberon, sifflement des voies respiratoires (wheezing), malaises, rhinopharyngite, otites répétées, toux, érythème du pharynx…
Une prescription inutile, qui peut rassurer les parents, n’est pas anodine car les IPP sont associés à des nombreux effets indésirables dont certains seraient liés à la diminution de la sécrétion d’acide gastrique et à son action sur la flore du bol alimentaire (gastroentérites, pneumopathies), d’autres à la digestion plus lente ou incomplète des protéines par la pepsine (APLV, maladie cœliaque) ; beaucoup sont sous-évalués car non diagnostiqués (élévation des transaminases, céphalées, étourdissements, troubles visuels…). Néanmoins, concernant le risque infectieux, peu d’études ont été menées chez l’enfant, avec des résultats contradictoires. C’est pourquoi Épi-Phare a mené une étude afin d’évaluer les associations entre l’utilisation des IPP et les infections graves chez les enfants, globalement et par site d’infection et agent pathogène.
Une augmentation de 30 % des infections graves
Cette étude de cohorte nationale a été réalisée à partir du Registre Épi-Mères mère-enfant construit à partir du Système national des données de santé (SNDS). Ont été inclus tous les enfants nés entre le 1er janvier 2010 et le 31 décembre 2018, qui ont reçu un traitement pour le reflux gastro-œsophagien ou d’autres troubles liés à l’acidité gastrique, à savoir les IPP, les antagonistes des récepteurs de l’histamine 2 ou les antiacides/alginates. La date index a été définie comme la première date à laquelle l’un de ces médicaments a été délivré. Les enfants ont été suivis jusqu’à leur admission à l’hôpital pour une infection grave, la perte du suivi, ou le 31 décembre 2019. Les modèles ont été ajustés en fonction des données sociodémographiques, des caractéristiques de la grossesse, des comorbidités de l’enfant et de l’utilisation des soins de santé.
La population étudiée comprenait 1 262 424 enfants (suivi médian : 3,8 [1,8-6,2] ans), dont 606 645 ayant reçu des IPP (53,4 % de garçons ; âge médian : 88 jours) et 655 779 n’ayant pas reçu ces traitements (52,2 % de garçons ; âge médian : 82 jours).
L’exposition aux IPP a été associée à un risque accru d’infections graves, avec une augmentation globale d’environ 30 %. Des risques accrus ont été observés pour les infections du tube digestif (aHR : 1,52), de la sphère ORL (aHR : 1,47), des voies respiratoires inférieures (aHR : 1,22), au niveau des reins ou des voies urinaires (aHR : 1,20) et du système nerveux (aHR : 1,31) ; l’augmentation concernait les infections bactériennes (aHR : 1,56) et virales (aHR : 1,30).
Au regard de ces résultats, les auteurs concluent que les inhibiteurs de la pompe à protons ne devraient pas être utilisés sans indication claire dans cette population.
Quelles indications ?
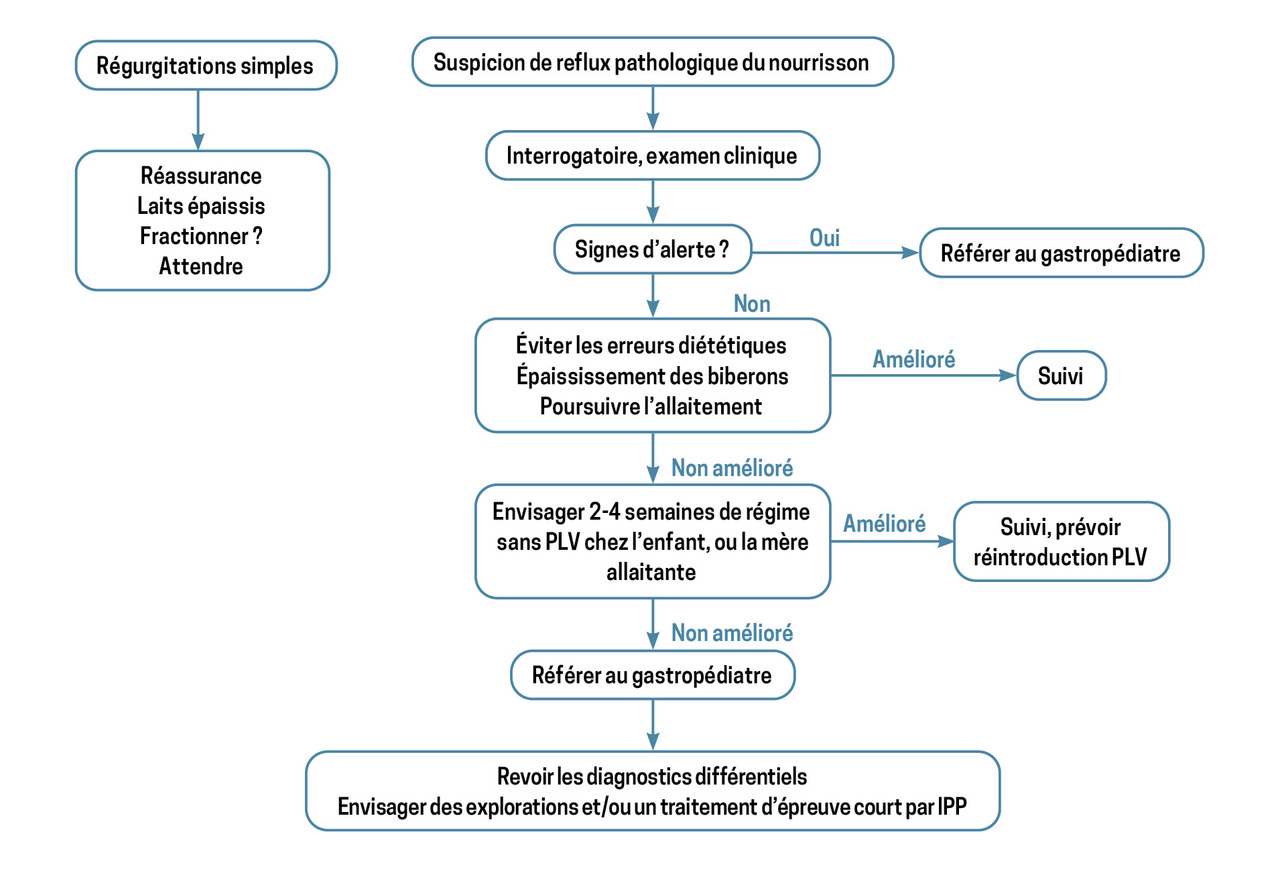
Les IPP n’ont pas d’AMM avant l’âge de 1 an. Cependant, les recommandations en cours autorisent leur utilisation quel que soit l’âge (y compris hors AMM) en cas de reflux pathologique prouvé ou d’œsophagite érosive. Toutefois, elles suggèrent de passer par plusieurs étapes avant de les prescrire (figure). Tout d’abord, en cas de suspicion de RGO pathologique (c’est-à-dire lorsqu’il est responsable de symptômes importants et/ou de complications), on recommande en première intention les mesures hygiénodiététiques (fractionnement des biberons, épaississement du lait…). Si elles ne sont pas suffisantes : mettre en place pendant 2 à 4 semaines une éviction des protéines de lait de vache, l’APLV étant le principal diagnostic différentiel. On utilise un hydrolysat de PLV ou une formule d’acides aminés à la place du lait habituel chez les nourrissons sous lait artificiel ; pour ceux allaités de façon exclusive : régime strict d’éviction chez la mère.
En l’absence d’amélioration au bout de 2 à 4 semaines, l’European Society for Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN) recommande de prendre l’avis d’un gastroentérologue pédiatre ou d’introduire un traitement d’épreuve par IPP (à donner 30 minutes avant le premier repas de la journée). Son efficacité doit être réévaluée après 7 jours, afin de l’arrêter s’il est inefficace. En cas d’amélioration, il peut être poursuivi pendant au maximum 8 semaines au total. Si les symptômes persistent sous IPP ou en cas d’échec de sevrage, une endoscopie œso-gastro-duodénale est indiquée pour identifier des lésions érosives ou des diagnostics différentiels.
Attention : la mucoviscidose, les suites d’une atrésie de l’œsophage ou d’une hernie diaphragmatique et le polyhandicap – situations où le reflux est susceptible d’être plus sévère – nécessitent parfois un traitement par IPP au long cours. Une prise en charge spécialisée est donc nécessaire.
Nobile C. RGO ou allergie au lait de vache ? Rev Prat (en ligne) 22 juin 2022.
Mouterde O. Reflux gastro-œsophagien chez l’enfant. Rev Prat Med Gen 2022;336(1068);296-8.