Un jeune homme de 17 ans, sans antécédent personnel ni familial, est admis au service des urgences pour un déficit moteur et sensitif des deux membres inférieurs, associé à une rétention aiguë d’urine.
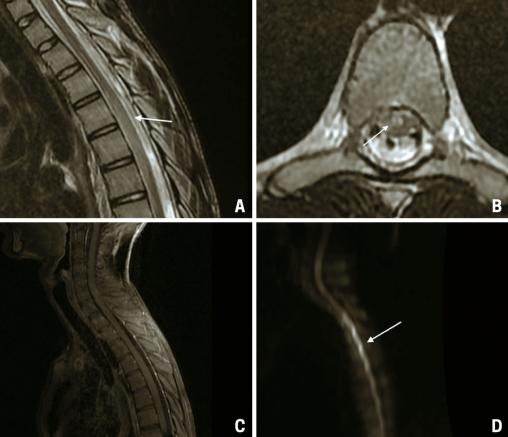
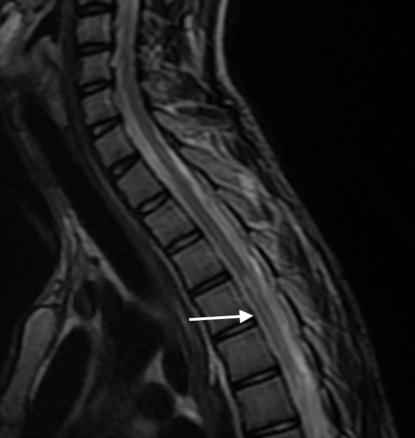
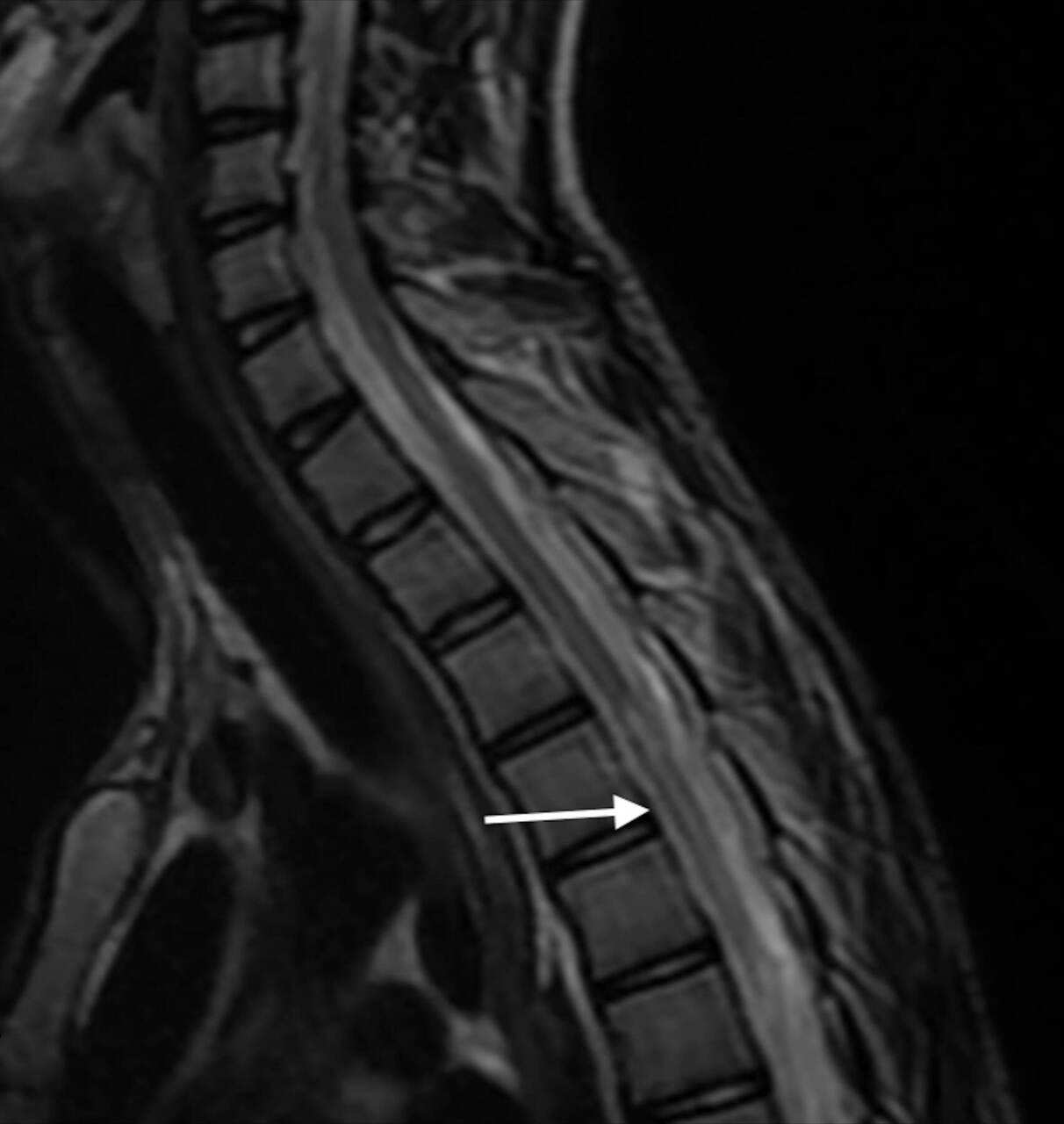
Une IRM médullaire est réalisée en urgence, mettant en évidence une anomalie de signal centromédullaire étendue de T4 à T6 en hypersignal T2 – réalisant un aspect en « œil de hibou » –, avec une restriction en diffusion et sans prise de contraste après injection de gadolinium (fig. 1).
Le bilan étiologique est complété par une IRM cérébro-orbitaire, à la recherche d’anomalies évocatrices de sclérose en plaques ou de neuromyélite optique, revenue sans anomalie. L’examen ophtalmologique est également normal, ainsi que l’analyse du liquide cérébrospinal.
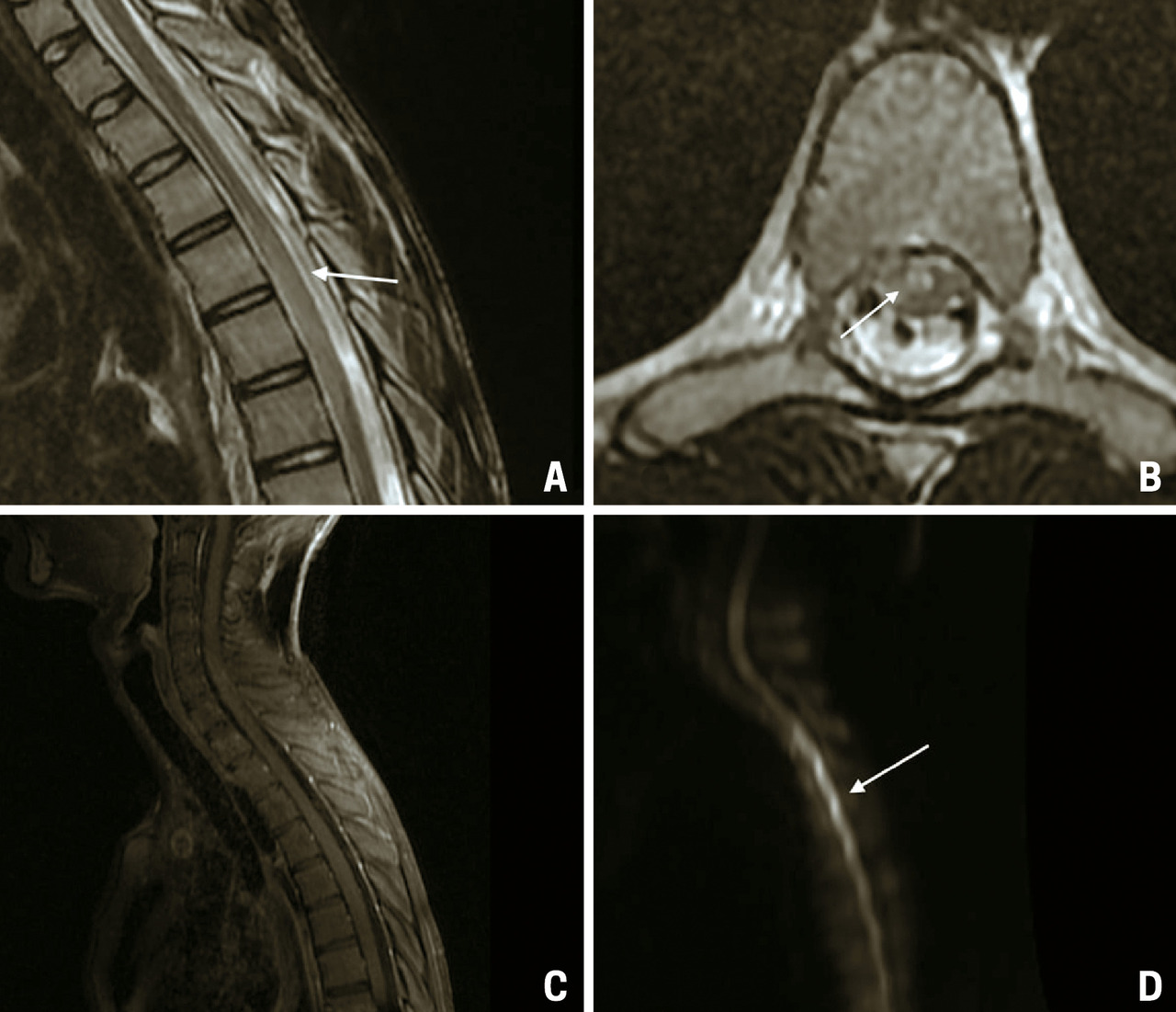
Une IRM de contrôle est réalisée à J20, montrant une évolution de la myélite vers une cavitation avec atrophie médullaire (fig. 2).
L’installation brutale du déficit, l’absence d’anomalies associées et l’aspect radiologique sur les IRM initiale et de contrôle permettent d’évoquer une origine ischémique de cette myélite du territoire spinal antérieur.
Une IRM médullaire est réalisée en urgence, mettant en évidence une anomalie de signal centromédullaire étendue de T4 à T6 en hypersignal T2 – réalisant un aspect en « œil de hibou » –, avec une restriction en diffusion et sans prise de contraste après injection de gadolinium (fig. 1).
Le bilan étiologique est complété par une IRM cérébro-orbitaire, à la recherche d’anomalies évocatrices de sclérose en plaques ou de neuromyélite optique, revenue sans anomalie. L’examen ophtalmologique est également normal, ainsi que l’analyse du liquide cérébrospinal.
Une IRM de contrôle est réalisée à J20, montrant une évolution de la myélite vers une cavitation avec atrophie médullaire (fig. 2).
L’installation brutale du déficit, l’absence d’anomalies associées et l’aspect radiologique sur les IRM initiale et de contrôle permettent d’évoquer une origine ischémique de cette myélite du territoire spinal antérieur.
Références
1.Weidauer S, Nichtweiß M, Hattingen E, et al. Spinal cord ischemia: aetiology, clinical syndromes and imaging features. Neuroradiology 2015;57:241–57.
2. AbdelRazek MA, Mowla A, Farooq S, et al. Fibrocartilaginous embolism: a comprehensive review of an under-studied cause of spinal cord infarction and proposed diagnostic criteria. J Spinal Cord Med 2016;39(2):146-54.
2. AbdelRazek MA, Mowla A, Farooq S, et al. Fibrocartilaginous embolism: a comprehensive review of an under-studied cause of spinal cord infarction and proposed diagnostic criteria. J Spinal Cord Med 2016;39(2):146-54.
Une question, un commentaire ?