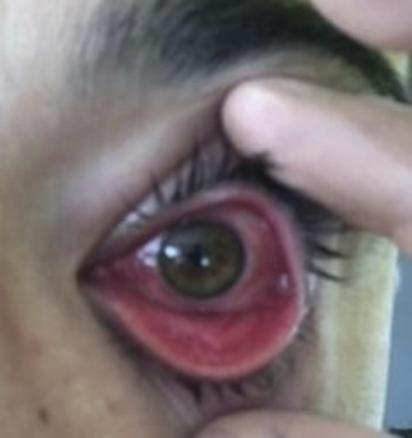
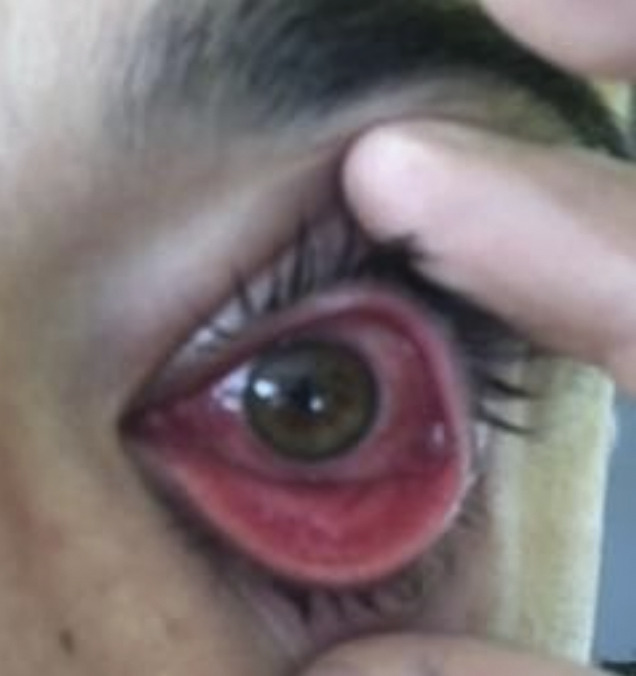
Romain, 25 ans, s’est lui-même pris en charge pour une rougeur conjonctivale de l’œil gauche (
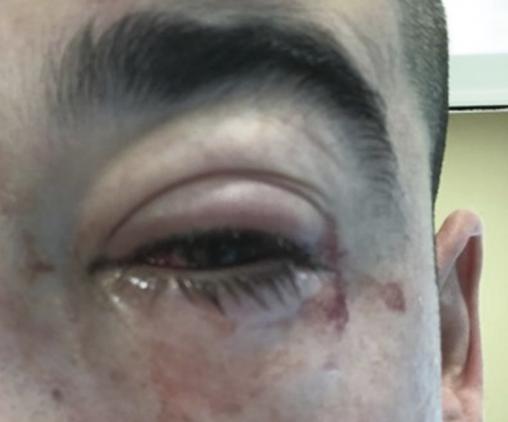
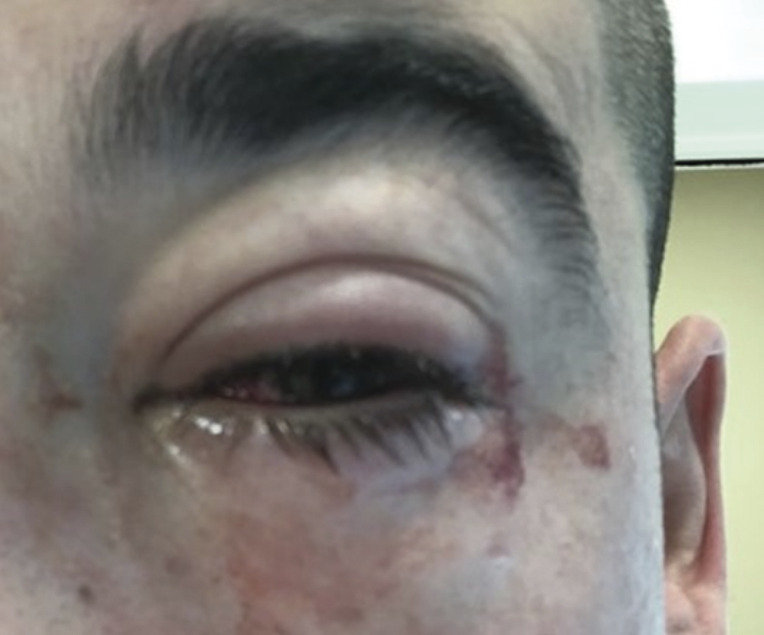
L’apparition d’une photophobie et d’un écoulement sérosanglant (
La kératoconjonctivite à adénovirus (ou épidémique) est provoquée par un adénovirus, particulièrement de sérotype 3, 8, 19 ou 37. La transmission se fait très facilement par exposition des muqueuses oculaires aux gouttelettes de Flügge, aux sécrétions ORL, aux larmes, par les mains et le matériel souillé. L’incubation est de deux à douze jours. La période de contagiosité dure de la fin de l’incubation jusqu’au 14e jour après le début des signes.
Le tableau clinique est souvent brutal : conjonctivite avec photophobie, larmoiement, impression de grains de sable sous les paupières, rougeur conjonctivale et œdème palpébral. La symptomatologie est initialement unilatérale ; une atteinte secondaire de l’autre œil est fréquente, souvent plus modérée, deux à six jours après. Une adénopathie pré-auriculaire peut être associée, homolatérale et concomitante à l’atteinte du premier œil. La conjonctivite dure douze à vingt jours pour les deux yeux. Une kératite ponctuée apparaît dans les cinq jours qui suivent l’atteinte conjonctivale, avec constitution d’ulcérations douloureuses à partir du 7e jour, plus ou moins importantes, qui persistent jusqu’au 15e ou 20e jour.
Des complications peuvent apparaître entre la 2e et la 3e semaine sous forme d’infiltrats sous-épithéliaux (les néphélions), qui sont des granulomes inflammatoires responsables d’une baisse d’acuité visuelle variable et qui peuvent persister de six à douze mois mais régressent au fil du temps. L’autre complication est la formation de pseudomembranes, dépôts non fixés d’exsudat de fibrine et de débris cellulaires dus à l’inflammation. Si elles ne sont pas rapidement retirées, elles peuvent évoluer en membranes adhérentes, à l’origine de symblépharons (adhérences conjonctivales) ou d’une lagophtalmie (défaut de fermeture des paupières).
Ces lésions sont visibles à l’examen oculaire par lampe à fente, avec l’instillation de fluorescéine. La confirmation biologique nécessite la recherche directe ou par PCR du virus dans les sécrétions oculaires.
La prise en charge initiale comprend un traitement symptomatique par lavages oculaires et application de pommade à la vitamine A. En cas de signes d’alerte (photophobie, larmoiement sérosanglant, baisse d’acuité visuelle), le patient doit être rapidement adressé au spécialiste pour confirmation diagnostique, évaluation des complications et exérèse des pseudomembranes. L’indication de la corticothérapie locale est controversée. Des essais de traitement antiviral sont en cours pour les formes graves, notamment pour les patients greffés.
Du fait des complications fonctionnelles graves et de la grande contagiosité, un arrêt de travail peut s’imposer.
Ripault B, et al. Adénovirus. Fiche d’évaluation des risques biologiques en milieu de soins. CHU de Rouen, 2007. Disponible sur : https://bit.ly/3oW0mKJ
Institut national de recherche et de sécurité au travail. Conjonctivite à adénovirus [en ligne]. Mars 2012 [consulté le 13 décembre 2021]. Disponible sur : https://bit.ly/325pGFr
Pozzetto B. Adénovirus. In: Groupe Révir (Société française de microbiologie). Révir. Référentiel en virologie médicale. 2e éd. Paris: Decitre; 2007.
Creunet C. La prise en charge de la kératoconjonctivite à adénovirus à l’officine [thèse de doctorat d’université, biologie et santé, pharmacie]. Amiens : université Jules-Verne, faculté de pharmacie; 2019.
Une question, un commentaire ?