Connaître les principes de la législation française vis-à-vis de la compensation du handicap et de l’accessibilité (loi du 11 février 2005), et leurs conséquences sur les pratiques médicales (voir item 54).
Évaluer au plan clinique et fonctionnel une incapacité ou un handicap d’origine motrice, cognitive, sensorielle, viscérale ou génito-sphinctérienne (déficit, limitation d’activité et de participation). Analyser les principales situations de handicap par l’examen clinique, les questionnaires, les échelles génériques ou spécifiques, et les principales techniques instrumentales utilisées en pratique courante. Acquérir les bases d’évaluation du pronostic et du traitement d’une affection incapacitante sur la base des notions générales de plasticité sous-tendant la récupération fonctionnelle. Savoir organiser le retour ou le maintien à domicile d’une personne handicapée. Connaître les principales aides humaines professionnelles pouvant intervenir au domicile de la personne handicapée. Analyser les implications du handicap en matière d’orientation professionnelle et son retentissement social.
Favoriser le maintien au travail : connaître les bases de l’organisation de la formation professionnelle et de maintien à l’emploi des personnes handicapées (maisons départementales des personnes handicapées [MDPH], Association de gestion du fonds pour l’insertion professionnelle des personnes handicapées [AGEFIPH], Fonds pour l’insertion professionnelle des personnes handicapées dans la fonction publique [FIPHFP], Pôle emploi).
Principes de la législation française et leurs conséquences sur les pratiques médicales
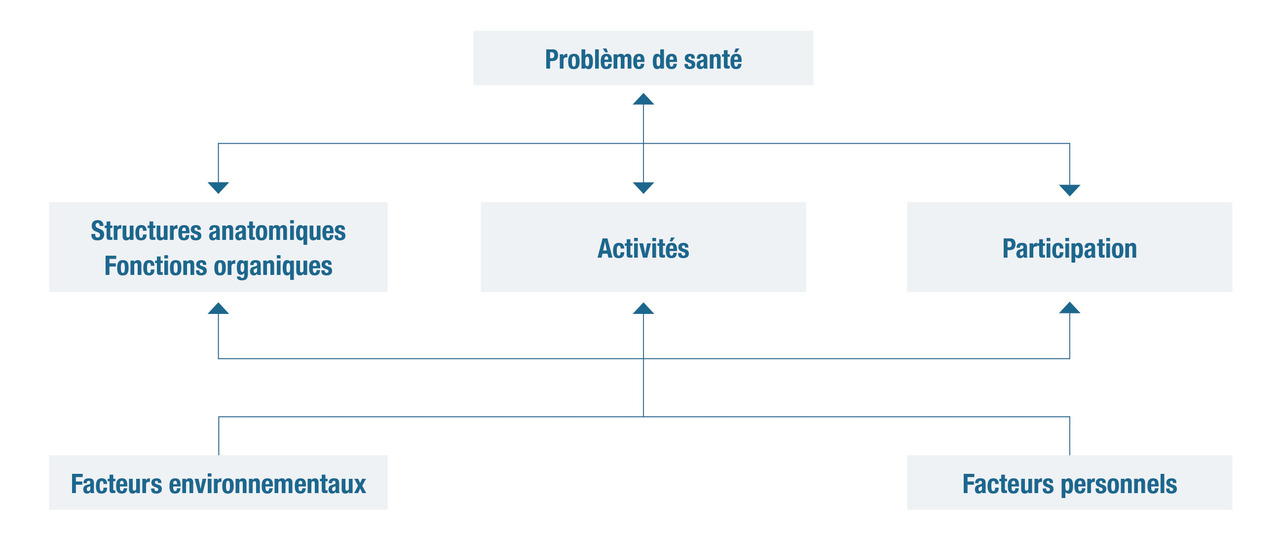
Définition du handicap
Cadre historique de la législation
Que dit la loi actuelle ?
Conséquences de la loi du 11 février 2005
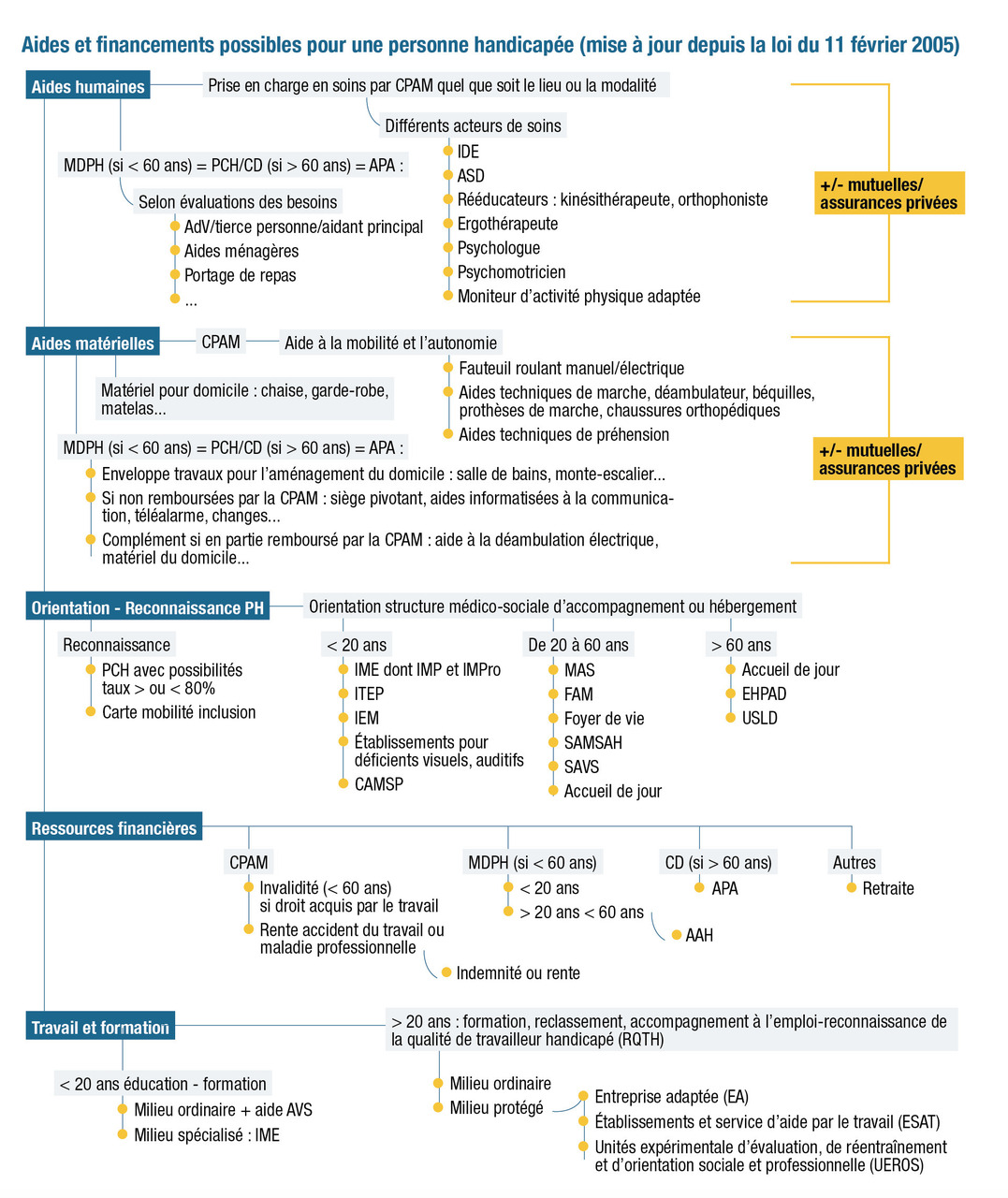
La réponse aux besoins des personnes en situation de handicap est complexe, associant à cette contribution sociale un volet sanitaire (soins médicaux, paramédicaux, aides techniques et autres dispositifs médicaux, etc.). Ce dernier est assumé par la Caisse primaire d’assurance maladie dans le cadre des prestations de soins garanties aux assurés, à des conditions variables selon les statuts (régime général, accident du travail, bénéficiaire de l’AAH), et plus ou moins complété par les mutuelles ou assurances privées. Toutes ces prestations et aides pour la personne en situation de handicap dépendent de l’âge du bénéficiaire : au-delà de 60 ans, le financement de la dépendance n’est pas conditionné par la PCH mais par l’allocation personnalisée d’autonomie (APA).
Les aides et ressources sont indispensables pour permettre le retour et/ou le maintien à domicile des personnes en situation de handicap. La législation permet ainsi la reconnaissance du statut de personne en situation de handicap et facilite l’application des droits pour favoriser insertion et participation.
Évaluation clinique et fonctionnelle
- le corps de l’individu, comprenant les fonctions organiques et les structures anatomiques dont l’état détermine la présence d’une déficience ;
- l’individu, avec les activités qu’il réalise et qui peuvent faire l’objet d’une limitation ;
- la société, avec l’implication d’une personne dans une situation de vie réelle (participation) pouvant faire l’objet d’une restriction.
Plusieurs termes sont essentiels à comprendre pour analyser le fonctionnement et déterminer le handicap : les structures anatomiques désignent les parties anatomiques du corps, telles que les organes, les membres et leurs composantes ; les fonctions organiques désignent les fonctions physiologiques des systèmes organiques (y compris les fonctions psychologiques).
Les déficiences désignent des problèmes dans la fonction organique ou la structure anatomique, tels qu’un écart ou une perte importante.
L’activité désigne l’exécution d’une tâche ou d’une action par une personne.
Les limitations d’activité désignent les difficultés que rencontre une personne dans l’exécution d’activités.
La participation désigne l’implication d’une personne dans une situation de vie réelle.
Les restrictions de participation désignent les problèmes qu’une personne peut rencontrer dans son implication dans une situation de vie réelle (vie personnelle, familiale, professionnelle, etc.).
Les facteurs environnementaux désignent l’environnement physique, social et attitudinal dans lequel les gens vivent et mènent leur vie (
L’évaluation fonctionnelle, qui peut être clinique (aidée ou non d’échelles d’évaluation générique ou spécifique) ou paraclinique, se décline pour les différentes déficiences (
Analyse des principales situations de handicap
Examen clinique
Échelles
Évaluation instrumentale
Bases d’évaluation du pronostic et du traitement
Avec 152 635 cas annuels en France (Prado 2017, bases PMSI MCO et SSR), l’AVC est la première cause de handicap non traumatique de l’adulte (25 % de séquelles invalidantes), la deuxième cause de trouble neurocognitif majeur et la troisième cause de mortalité de l’adulte (25 % de décès).
Définition de la plasticité
Mécanismes de récupération après un AVC
Restitution ad integrum
Autour de la zone d’infarctus cérébral, il existe une zone de souffrance cérébrale plus large (modification temporaire du débit sanguin et du métabolisme cérébral) mais dont le tissu neuronal a été préservé : c’est la zone de pénombre ischémique. Cette zone est susceptible de fonctionner comme avant et dans un court délai, ou d’évoluer vers l’infarctus. L’objectif des traitements de la phase aiguë (équilibres tensionnel, glycémique et thermique ; thrombolyse) est de limiter l’apparition de lésions secondaires (neuroprotection).Substitution
Il s’agit de la récupération de la même fonction grâce à la plasticité neuronale.Reprise du fonctionnement neuronal
Reprise de fonction par une autre zone ou une autre voie
Réorganisation de l’activité cérébrale
Multiplication cellulaire
Compensation
En cas de récupération incomplète, une plasticité maladaptative peut se développer et être à l’origine d’épilepsie, de syncinésies et d’une spasticité. Une amélioration fonctionnelle est possible par compensation : aménagement de l’environnement, instauration d’aides techniques appropriées.Modalités de récupération et facteurs pronostiques
Modalités de récupération en fonction de la déficience
Membre supérieur
Marche
Langage
Facteurs pronostiques de récupération connus
La récupération d’un AVC à six mois dépend de plusieurs critères, cliniques ou paracliniques.Facteurs cliniques
Liés à l’AVC
Liés au patient
Facteurs paracliniques
Facteurs liés à la rééducation
Une rééducation précoce et intensive est favorable à la récupération neurologique.Retour ou maintien à domicile
Aides et financements
Différents types d’aide humaine peuvent être nécessaires en fonction du handicap :
- infirmier diplômé d’État (IDE)/aide-soignant : soins à domicile, aide à la prise des traitements, à la toilette et à l’habillage ;
- hospitalisation à domicile : soins complexes ;
- auxiliaire de vie : aide pour les actes de la vie quotidienne (toilette, habillage, prise des repas) ;
- aide ménagère : entretien, courses, repas ;
- portage des repas à domicile (financé par la prestation de compensation du handicap ou l’allocation personnalisée d’autonomie, dans certains cas).
Logement
Lorsque le maintien ou le retour à domicile n’est pas possible, l’orientation vers un établissement spécifique pour l’hébergement est décidée par la CDAPH pour les adultes de moins de 60 ans, en fonction de leur niveau de dépendance.
Pour les adultes de plus de 60 ans, des structures spécifiques telles que foyer logement ou établissement d’hébergement pour personnes âgées dépendantes (EHPAD) peuvent être proposées, avec une charge financière personnelle souvent plus importante pour la personne en situation de handicap.
Conduite automobile
Implications du handicap en matière d’orientation professionnelle et retentissement social
Cadre général
- un maintien dans l’emploi, avec une décroissance de l’activité professionnelle et la mise en place d’aménagements (exemple de la maladie neurodégénérative entraînant une aggravation du handicap, ou de la maladie chronique [tumeur cérébrale, myopathie, etc.]) ;
- un retour à l’emploi après un arrêt de travail prolongé (par exemple, période de soins médicaux et de rééducation post-lésion cérébrale acquise [AVC, traumatisme crânien, etc.]). La reprise de l’activité professionnelle peut alors être réalisée au sein du même milieu professionnel ou succéder à une nouvelle formation ou recherche d’emploi (via le Cap Emploi ou via un accompagnement spécifique, par exemple par des unités d’évaluation de réentraînement et d’orientation sociale et professionnelle [UEROS]).
Facteurs de maintien dans l’emploi
- les caractéristiques « prélésionnelles » de la personne et de son environnement de travail antérieur : niveau de formation (diplôme), contenu du poste de travail (multi- ou mono-tâches) ; régime privé ou public (il existe des règles spécifiques pour la reprise du travail chez les fonctionnaires), type d’entreprise (une entreprise de grande taille disposant d’une mission/cellule handicap est plus favorable pour un reclassement professionnel), délai de trajet domicile-travail ;
- la pathologie et le profil évolutif du handicap : il s’agit des réponses et aménagements apportés en termes d’accessibilité face aux limitations motrices (par exemple en cas de fauteuil roulant) et face aux troubles cognitivo-comportementaux, souvent qualifiés de « handicap invisible » (troubles dysexécutifs, anosognosie, ralentissement psychomoteur, etc.), auxquels peuvent s’ajouter des facteurs défavorisant le retour au travail (alcoolisme, addictions, antécédents psychiatriques, etc.) ;
- le projet personnel de la personne en situation de handicap, qui inclut ses besoins en termes de ressources financières, sa situation administrative (patient classé en invalidité par la Sécurité sociale) et ses besoins et aspirations personnels et familiaux (le travail permettant l’estime de soi, la réalisation de soi, etc.) ;
- l’accompagnement précoce (COMETE) et au long cours (par la MDPH et les dispositifs d’accompagnement dans l’emploi qui en découlent) pour le maintien dans le travail.
Évaluation de l’aptitude au travail
Partenaires institutionnels à connaître
MDPH et CDAPH
La MDPH du lieu de résidence de la personne en situation de handicap conseille et oriente les personnes dans le maintien et le retour à l’emploi. La commission des droits de la personne handicapée de la MDPH organise cet accompagnement lors de l’instruction du dossier MDPH : elle se prononce sur l’aptitude au travail (au regard des renseignements médicaux portés dans le certificat médical et du projet professionnel formulé par la personne dans la partie administrative) ; elle oriente la personne en situation de handicap vers le milieu ordinaire de travail ou vers le milieu protégé, ou propose un dispositif de formation ; elle attribue des notifications et droits en lien avec le travail, notamment :- la reconnaissance de la qualité de travailleur handicapé (RQTH) qui permet à la personne d’accéder au Cap emploi (équivalent de Pôle emploi pour les personnes en situation de handicap), d’accéder à un emploi protégé (notification ESAT, par exemple), d’accéder à un recrutement contractuel spécifique dans la fonction publique. Il n’y a pas d’obligation de déclarer la RQTH à son employeur ;
- l’orientation vers un dispositif particulier d’aide au maintien dans l’emploi (UEROS, SAMETH) ;
- l’orientation vers une formation en centre de rééducation professionnelle ;
- l’allocation aux adultes handicapés (AAH), si la CDAPH estime que la personne en situation de handicap n’est pas en capacité de travailler.
AGEFIPH et le FIPHFP
Les entreprises privées ou publiques de plus de 20 salariés (agents) doivent inclure une proportion de 6 % de travailleurs ayant la reconnaissance de la qualité de travailleur handicapé (RQTH) dans leurs effectifs. Dans le cas contraire, elles doivent verser une contribution annuelle à l’Association de gestion du fonds pour l’insertion des personnes handicapées (AGEFIPH) ou au Fonds pour l’insertion des personnes handicapées dans la fonction publique (FIPHFP).L’AGEFIPH réinvestit cette contribution des employeurs pour faciliter l’insertion professionnelle en milieu ordinaire de travail, ainsi que le maintien dans l’emploi des personnes handicapées dans les entreprises privées.
Le FIPHFP a pour mission de favoriser l’insertion et le maintien dans l’emploi des travailleurs handicapés dans les trois versants de la fonction publique (territoriale, hospitalière, d’État).
Pôle emploi, Cap emploi
Pôle emploi est un établissement public administratif issu de la fusion en 2008 de l’Agence nationale pour l’emploi (ANPE) et du réseau des Associations pour l’emploi dans l’industrie et le commerce (ASSEDIC). Il a pour mission d’accompagner tous les demandeurs d’emploi dans leur recherche jusqu’au placement, assurer le versement des allocations aux demandeurs indemnisés, aider les entreprises dans leurs recrutements et recouvrer les cotisations.Les Cap emploi sont des organismes exerçant une mission de service public visant à accompagner le maintien dans l’emploi des personnes handicapées. Ils accueillent et accompagnent plus de 100 000 personnes handicapées chaque année.
POINTS FORTS À RETENIR
Le handicap est caractérisé selon le modèle de la Classification Internationale du Fonctionnement (CIF) qui permet de tenir compte de tous les aspects de la maladie : déficiences (corps), limitations (activités) et restrictions (participations dans la société).
L'environnement joue un rôle essentiel dans la génèse du handicap. On parle de « personne en situation de handicap » (PSH).
La loi donne accès au droit à la compensation à toute PSH, quel que soit son âge, son mode de vie ou l’origine de son handicap : accessibilité, scolarisation, emploi en milieu ordinaire et versement d’une PCH. Ces contributions sont placées sous la responsabilité des MDPH.
L'évaluation des déficiences, de leurs retentissements et du contexte par le médecin référent de la personne en situation de handicap, est une étape indispensable pour définir les aides nécessaires lors d’un retour à domicile.
La personne handicapée : bases de l’évaluation fonctionnelle et thérapeutique
L’ouvrage de référence, comme pour toutes les spécialités, est le référentiel du Collège français des enseignants universitaires de médecine physique et de réadaptation. Pour toute question concernant cet item, n’hésitez pas à vous y référer !
Cet item est de prime abord assez aride. Mais ne le laissez pas pour la fin de votre programme !
Pour l’examen dématérialisé national, on pourrait facilement imaginer plusieurs courts dossiers progressifs mêlant questions isolées (QI) de sémiologie neurologique ou rhumatologique, QI diagnostiques et thérapeutiques transversales (kinésithérapie, urologie, rhumatologie, neurologie, etc.) et QI plus générales de médecine physique et de réadaptation (MPR) sur la compensation du handicap, l’organisation d’un retour au domicile ou l’orientation professionnelle.
La MPR se prête particulièrement bien à l’exercice des examens cliniques objectifs structurés (ECOS) puisqu’il s’agit d’une spécialité très clinique avec de nombreux items d’examen physique et de relation de soin.
Le handicap est fréquent en population générale, et il est très probable que vous soyez amené à prendre en charge des personnes en situation de handicap. Il sera de votre rôle de les aider à y voir plus clair dans leur parcours administratif et à bénéficier des prestations auxquelles elles ont droit. Le handicap a des implications sur l’ensemble des pans de la vie quotidienne : professionnelle et de formation, amoureuse, parentale (il existe des aides à la parentalité), etc.
Dans cet article
- Principes de la législation française et leurs conséquences sur les pratiques médicales
- Évaluation clinique et fonctionnelle
- Analyse des principales situations de handicap
- Bases d’évaluation du pronostic et du traitement
- Retour ou maintien à domicile
- Implications du handicap en matière d’orientation professionnelle et retentissement social

 Encadrés
Encadrés