L’arthrose digitale altère considérablement la qualité de vie. Cause majeure de handicap, son retentissement fonctionnel est plus sévère qu’on ne l’imagine.
L’arthrose des doigts longs et du pouce sont des motifs fréquents de consultation. Les localisations digitales affectent plus particulièrement les articulations interphalangiennes distales, alors que l’atteinte du pouce est dominée par celle de l’articulation trapézo-métacarpienne (rhizarthrose).
Une expression clinique très variable
L’expression clinique de l’arthrose des doigts et de la rhizarthrose est très variable : de l’absence de tout symptôme à un retentissement fonctionnel marqué.
L’arthrose débute souvent au niveau des articulations interphalangiennes distales (IPD), qu’elle atteint avec prédilection. Elle siège aussi aux interphalangiennes proximales (IPP) et n’épargne pas la trapézométacarpienne. Plus souvent qu’on ne le pense, l’arthrose peut aussi affecter les articulations métacarpophalangiennes, notamment des deuxièmes et troisièmes rayons, mais les atteintes structurales y sont moins sévères.
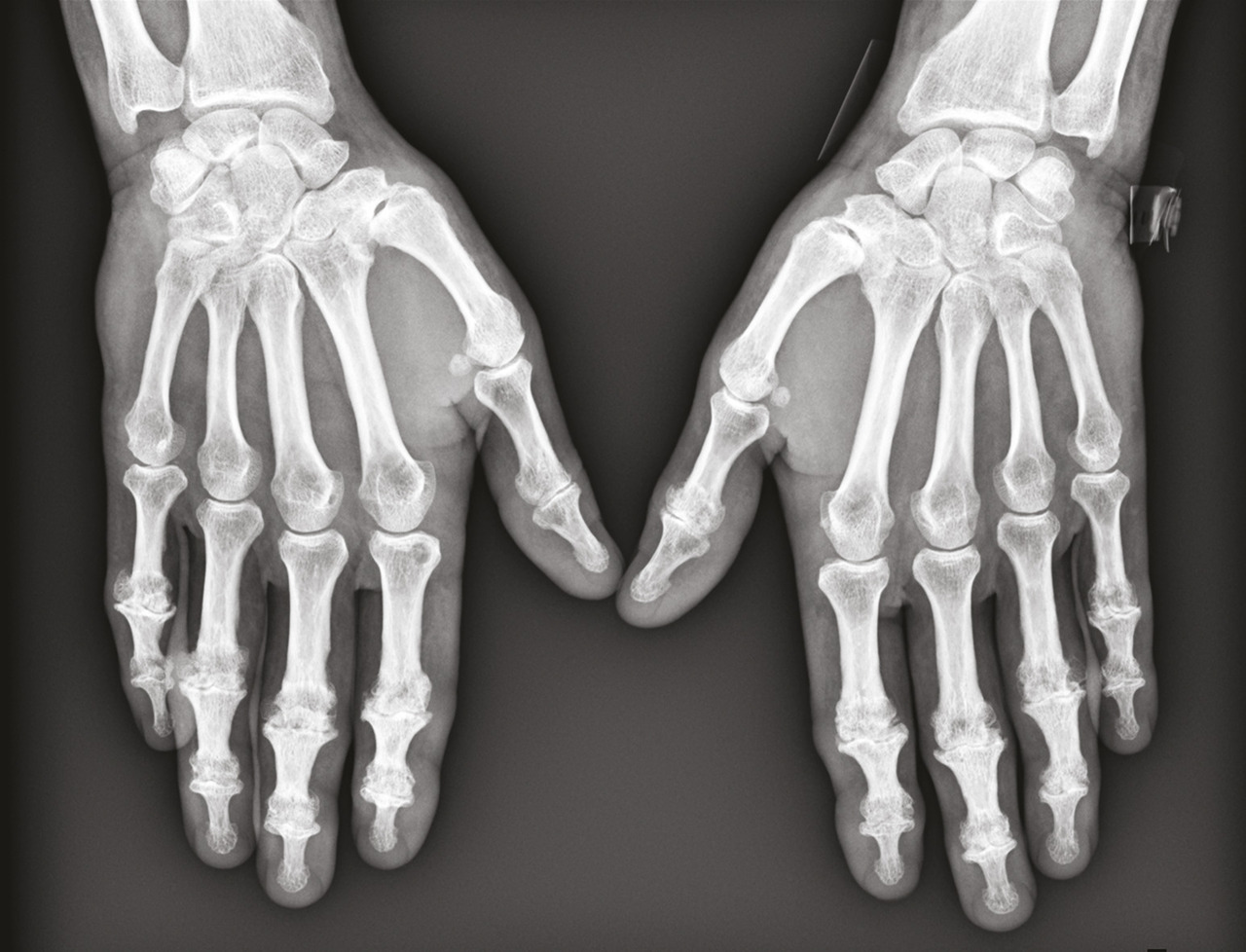
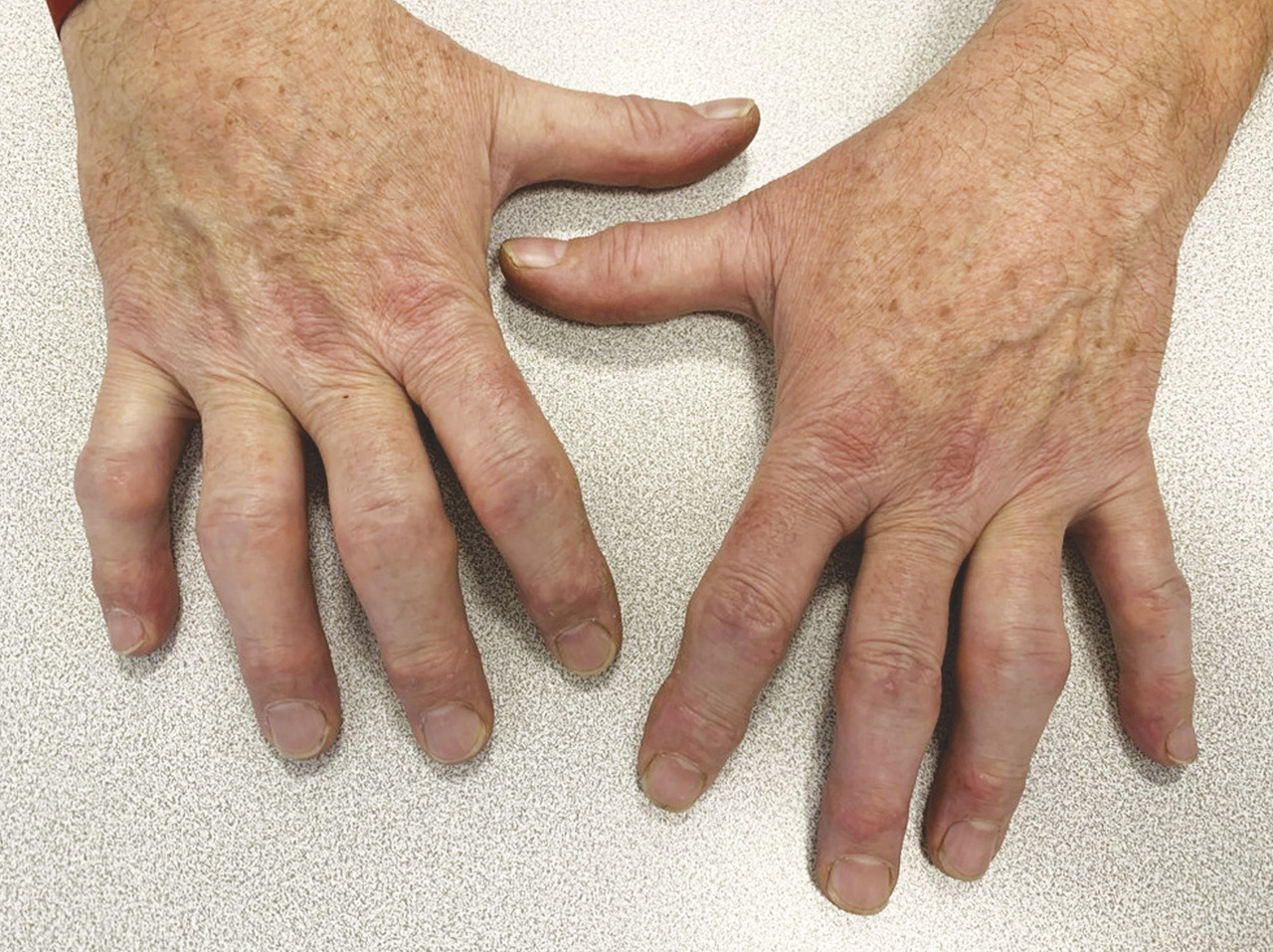
L’arthrose digitale des doigts longs évolue souvent par crises douloureuses et peut se distinguer par des signes inflammatoires locaux, en regard des articulations concernées, notamment dans sa forme érosive (fig. 1 et 2 ). Un discret épanchement synovial peut être palpé, essentiellement au niveau des IPP, tandis que les kystes mucoïdes se développent surtout aux dépens des IPD. À un stade avancé, certaines articulations IPD sont le siège d’une laxité latérale, secondaire aux érosions osseuses et à la distension capsulo-ligamentaire. De même, des nodosités d’Heberden (IPD) et de Bouchard (IPP) peuvent être palpées. Elles correspondent à l’ostéophytose du pourtour de l’articulation arthrosique. Une évolution vers l’ankylose des articulations distales est possible, à l’origine d’une déformation en position vicieuse et/ou d’un défaut de flexion, qui gênent considérablement la préhension.
De même, l’expression clinique de la rhizarthrose est variable. Quand elle est présente, la douleur siège à la base du pouce, au bord supéro-externe de la main. Elle est habituellement mécanique, apparaissant à l’usage de la pince pollici-digitale, et très rarement inflammatoire, avec douleurs de repos et nocturnes. Les déformations sont tardives, le pouce en adduction et antéposition, qui accompagne souvent une déformation en console de la base du premier rayon. Douleur et gêne fonctionnelle limitent la préhension, ce qui peut se traduire par des lâchages d’objets. Là encore, l’évolution est souvent marquée par l’alternance de crises douloureuses et de périodes d’accalmie.
Outre l’évaluation de la douleur et de la gêne fonctionnelle, il convient d’évaluer la gêne esthétique, qui est parfois au premier plan, notamment chez la femme.
L’arthrose débute souvent au niveau des articulations interphalangiennes distales (IPD), qu’elle atteint avec prédilection. Elle siège aussi aux interphalangiennes proximales (IPP) et n’épargne pas la trapézométacarpienne. Plus souvent qu’on ne le pense, l’arthrose peut aussi affecter les articulations métacarpophalangiennes, notamment des deuxièmes et troisièmes rayons, mais les atteintes structurales y sont moins sévères.
L’arthrose digitale des doigts longs évolue souvent par crises douloureuses et peut se distinguer par des signes inflammatoires locaux, en regard des articulations concernées, notamment dans sa forme érosive (
De même, l’expression clinique de la rhizarthrose est variable. Quand elle est présente, la douleur siège à la base du pouce, au bord supéro-externe de la main. Elle est habituellement mécanique, apparaissant à l’usage de la pince pollici-digitale, et très rarement inflammatoire, avec douleurs de repos et nocturnes. Les déformations sont tardives, le pouce en adduction et antéposition, qui accompagne souvent une déformation en console de la base du premier rayon. Douleur et gêne fonctionnelle limitent la préhension, ce qui peut se traduire par des lâchages d’objets. Là encore, l’évolution est souvent marquée par l’alternance de crises douloureuses et de périodes d’accalmie.
Outre l’évaluation de la douleur et de la gêne fonctionnelle, il convient d’évaluer la gêne esthétique, qui est parfois au premier plan, notamment chez la femme.
Le handicap peut être majeur
Le handicap généré par la rhizarthrose est similaire, voire supérieur, à celui qu’entraîne une atteinte prédominante des IPD du 2e au 5e rayon . La gêne fonctionnelle induite par une arthrose digitale sévère a aussi été comparée au handicap lié à l’atteinte des mains chez des patientes souffrant de polyarthrite rhumatoïde (PR). Globalement, les scores de qualité de vie, de gêne fonctionnelle et de fatigue sont nettement plus altérés chez les personnes qui ont une arthrose digitale, par comparaison aux patients sains, et assez proches de ceux que l’on observe dans la PR traitée.1
Épidémiologie : une pathologie liée à l’âge
La prévalence de l’arthrose digitale, comme de toutes les localisations arthrosiques, augmente avec l’âge.
La prévalence radiographique supérieure à la prévalence symptomatique
Les grandes études de prévalence radiographique d’arthrose sur échantillons représentatifs sont rares. Des données précises sont issues la cohorte de Rotterdam (n = 3 906), dans laquelle la prévalence radiologique de l’arthrose digitale a été estimée chez les patients de plus de 55 ans : 67 % des femmes et 54,8 % des hommes inclus avaient au moins une articulation arthrosique. Les articulations les plus concernées étaient : les interphalangiennes distales (47,3 %), la trapézo-métacarpienne (35,8 %), les interphalangiennes proximales (18,2 %) puis les métacarpophalangiennes (8,2 %).1 Au cours de la vie, le risque de développer une arthrose digitale symptomatique a été évalué récemment : il est de 47 % chez les femmes et de 24 % chez les hommes aux États-Unis.2
Arthrose digitale et obésité : une association mais pas de lien ?
De nombreuses études ont rapporté une association entre l’arthrose digitale et l’obésité. Le rôle du stress métabolique dans la genèse de cette arthrose a été évoqué par de nombreux auteurs et a même suscité le terme « d’arthrose métabolique ». Toutefois, ces associations statistiques ne nous indiquent pas si le syndrome métabolique est directement responsable de l’arthrose ou si un biais de causalité s’est introduit. Cette dernière hypothèse est vraisemblable car la seule randomisation mendélienne conduite sur ce sujet n’a pas mis en évidence de causalité entre les composants du syndrome métabolique et l’arthrose digitale.3
L’arthrose digitale annonce l’arthrose des membres inférieurs
La présence d’une arthrose digitale augmente le risque de développer ultérieurement une arthrose de hanche ou de genou : 1 235 sujets, qui n’avaient initialement aucun signe radiographique de gonarthrose ou de coxarthrose, ont bénéficié de nouveaux clichés de hanches ou de genoux, après un intervalle de 6 ans. Le risque de développer une coxarthrose ou une gonarthrose était significativement augmenté, soit respectivement odds ratio (OR) = 3 , intervalle de confiance (IC95 %) : 1,6-5,4) et OR = 1,6 (IC95 % 1,0-2,8), chez les patients qui avaient une arthrose digitale à l’inclusion.4
Génétique : des loci à risque
Une seule étude portant sur des jumeaux a évalué la part de la composante génétique dans l’arthrose digitale. La comparaison du taux de concordance de l’arthrose digitale radiologique entre jumeaux mono- et dizygotes a permis de l’estimer à 65 %. Depuis, trois études pangénomiques ont été conduites et ont pu identifier trois loci à risque : WNT9A, ALDH1A2 et MGP. Le rôle précis des protéines codées par ces gènes dans la physiopathologie de l’arthrose n’est pas encore totalement élucidé.1
L’EULAR a publié ses recommandations
La Société européenne de rhumatologie (EULAR) a publié ses recommandations pour le traitement de l’arthrose digitale.5 Le traitement symptomatique des poussées douloureuses fait appel aux anti-inflammatoires non stéroïdiens (AINS), sous forme topique ou par voie orale.
Ces recommandations soulignent aussi l’intérêt du port nocturne d’attelles thermomoulées pour la rhizarthrose, dont on connait l’efficacité sur la douleur et la fonction. Par ailleurs, l’éducation des patients et la pratique d’exercices d’assouplissement des doigts sont encouragées. Enfin, et ce point est important, les auteurs insistent sur l’inefficacité des traitements de fond conventionnels et des biothérapies utilisés dans les rhumatismes inflammatoires. En effet, plusieurs essais bien conduits ont démontré l’absence d’efficacité de l’hydroxychloroquine, de petites doses de méthotrexate, des anti-TNF, d’un anti IL6 et des anti IL1.
Le caractère inflammatoire de certaines arthroses digitales, en particulier érosives, a incité à évaluer les effets de 10 mg de prednisone par jour dans les atteintes comportant des synovites. C’est finalement la seule thérapeutique pour laquelle un bénéfice versus placébo aura été démontré ces dernières années, sur la douleur et la fonction.6 Le risque de cortico-dépendance est bien sûr élevé ; dans cette maladie, il convient donc d’user très prudemment des corticoïdes oraux, qui doivent être réservés au traitement des poussées invalidantes.
Ces recommandations soulignent aussi l’intérêt du port nocturne d’attelles thermomoulées pour la rhizarthrose, dont on connait l’efficacité sur la douleur et la fonction. Par ailleurs, l’éducation des patients et la pratique d’exercices d’assouplissement des doigts sont encouragées. Enfin, et ce point est important, les auteurs insistent sur l’inefficacité des traitements de fond conventionnels et des biothérapies utilisés dans les rhumatismes inflammatoires. En effet, plusieurs essais bien conduits ont démontré l’absence d’efficacité de l’hydroxychloroquine, de petites doses de méthotrexate, des anti-TNF, d’un anti IL6 et des anti IL1.
Le caractère inflammatoire de certaines arthroses digitales, en particulier érosives, a incité à évaluer les effets de 10 mg de prednisone par jour dans les atteintes comportant des synovites. C’est finalement la seule thérapeutique pour laquelle un bénéfice versus placébo aura été démontré ces dernières années, sur la douleur et la fonction.6 Le risque de cortico-dépendance est bien sûr élevé ; dans cette maladie, il convient donc d’user très prudemment des corticoïdes oraux, qui doivent être réservés au traitement des poussées invalidantes.
Traiter à bon escient
L’arthrose digitale est une pathologie extrêmement fréquente, dont le handicap peut être sévère. La prise en charge doit associer des mesures non pharmacologiques et pharmacologiques, en veillant à ne traiter que les poussées douloureuses. La prescription des traitements par voie orale doit tenir compte de l’âge des patients et de la fréquence des comorbidités.
Références
1. Marshall M, Watt FE, Vincent TL, Dziedzic K. Hand osteoarthritis: clinical phenotypes, molecular mechanisms and disease management. Nat Rev Rheumatol 2018;14:641-56.
2. Qin J, Barbour KE, Murphy LB, Nelson AE, Schwartz TA, Helmick CG, et al. Lifetime Risk of Symptomatic Hand Osteoarthritis: The Johnston County Osteoarthritis Project. Arthritis Rheumatol 2017;69:1204-12.
3. Funck-Brentano T, Nethander M, Movérare-Skrtic S, Richette P, Ohlsson C. Causal Factors for Knee, Hip, and Hand Osteoarthritis: A Mendelian Randomization Study in the UK Biobank. Arthritis Rheumatol 2019;71:1634-41.
4. Dahaghin S, Bierma-Zeinstra SMA, Reijman M, Pols HAP, Hazes JMW, Koes BW. Does hand osteoarthritis predict future hip or knee osteoarthritis? Arthritis Rheum 2005;52:3520-7.
5. Kloppenburg M, Kroon FP, Blanco FJ, Doherty M, Dziedzic KS, Greibrokk E, et al. 2018 update of the EULAR recommendations for the management of hand osteoarthritis. Ann Rheum Dis 2019;78:16-24.
6. Kroon FPB, Kortekaas MC, Boonen A, Bohringer S, Reijnierse M, Rosendaal FR, et al. Results of a 6-week treatment with 10 mg prednisolone in patients with hand osteoarthritis (HOPE): a double-blind, randomised, placebo-controlled trial. Lancet 2019;394:1993-2001.
2. Qin J, Barbour KE, Murphy LB, Nelson AE, Schwartz TA, Helmick CG, et al. Lifetime Risk of Symptomatic Hand Osteoarthritis: The Johnston County Osteoarthritis Project. Arthritis Rheumatol 2017;69:1204-12.
3. Funck-Brentano T, Nethander M, Movérare-Skrtic S, Richette P, Ohlsson C. Causal Factors for Knee, Hip, and Hand Osteoarthritis: A Mendelian Randomization Study in the UK Biobank. Arthritis Rheumatol 2019;71:1634-41.
4. Dahaghin S, Bierma-Zeinstra SMA, Reijman M, Pols HAP, Hazes JMW, Koes BW. Does hand osteoarthritis predict future hip or knee osteoarthritis? Arthritis Rheum 2005;52:3520-7.
5. Kloppenburg M, Kroon FP, Blanco FJ, Doherty M, Dziedzic KS, Greibrokk E, et al. 2018 update of the EULAR recommendations for the management of hand osteoarthritis. Ann Rheum Dis 2019;78:16-24.
6. Kroon FPB, Kortekaas MC, Boonen A, Bohringer S, Reijnierse M, Rosendaal FR, et al. Results of a 6-week treatment with 10 mg prednisolone in patients with hand osteoarthritis (HOPE): a double-blind, randomised, placebo-controlled trial. Lancet 2019;394:1993-2001.