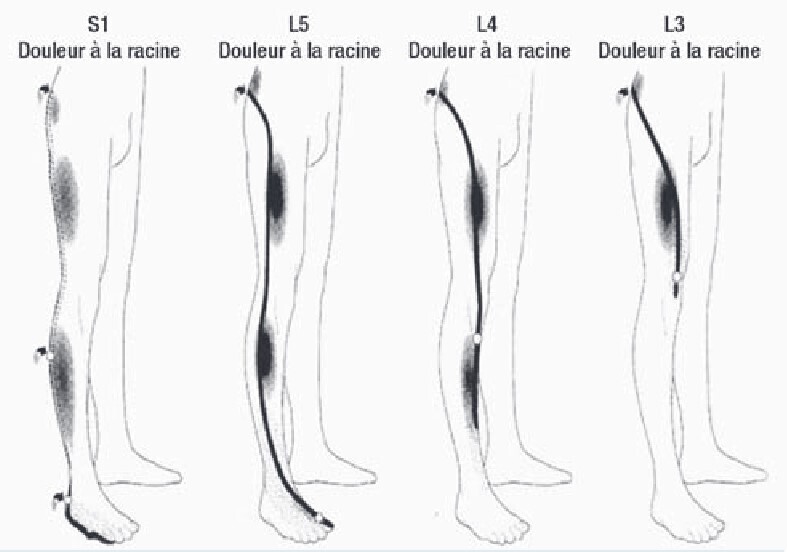
Tout d’abord, parmi les lomboradiculalgies, il faut distinguer les cruralgies (douleurs radiculaires antérieures au niveau du membre inférieur ; L2, L3, L4) des sciatalgies (douleurs postérieures ; atteintes L5 ou S1).
Dans la majorité des cas, une hernie discale est en cause.
Examen clinique
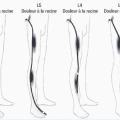
La forme typique est une lombalgie associée à une radiculalgie systématisée à un territoire radiculaire (fig. 1). Un trouble sensitif est éventuellement associé à une atteinte motrice des muscles innervés par la même racine.
L’origine discale de la douleur peut être évoquée sur les données de l’interrogatoire et de l’examen clinique :
- antécédent(s) de lumbago ;
- début brutal avec un facteur déclenchant qui peut être un effort de soulèvement ou un simple mouvement de torsion du tronc ;
- caractère souvent monoradiculaire de la douleur ;
- présence d’une attitude antalgique, d’un signe de Lasègue ou d’un signe de la sonnette (mais aucun de ces signes n’est pathognomonique). Le signe de Lasègue, « star » de l’examen clinique au cours de la sciatique, a une bonne sensibilité mais une mauvaise spécificité ;
- raideur rachidienne en antéflexion, reproduisant la douleur radiculaire.
Attention : une lombalgie qui disparaît en laissant place à une sciatique (voire un déficit moteur) est fortement évocatrice de hernie exclue.
Il est important d’effectuer examen neurologique standardisé et systématique (score Asia, examen périnéal).
Testing moteur (dérivé du score Asia) :
- flexion de hanche (psoas) pour L2 ;
- extension du genou (quadriceps) pour L3 ;
- flexion dorsale de la cheville (tibial antérieur) : L4 ;
- releveur du gros orteil : L5 ;
- flexion plantaire de la cheville (triceps sural) : S1.
Un syndrome de la queue de cheval +++ est à rechercher systématiquement en raison de son pronostic péjoratif. Il peut se traduire par une anesthésie en selle, un lumbago, une sciatique uni- ou bilatérale, un déficit moteur et sensitif des membres inférieurs et une incontinence urinaire voire fécale. Les formes peuvent être plus ou moins complètes (importance de l’examen périnéal). Les séquelles peuvent être graves (troubles sphinctériens irréversibles).
Trois drapeaux rouges
Trois urgences chirurgicales sont à connaître :
- syndrome de la queue de cheval : apparition de signes sphinctériens et surtout d’une incontinence ou d’une rétention urinaire, d’une hypoesthésie périnéale ou des organes génitaux externes.
- sciatique hyperalgique : douleur ressentie comme insupportable et résistante aux antalgiques majeurs (opiacés) ;
- sciatique paralysante ou déficitaire : déficit moteur d’emblée inférieur ou égal à 3 et/ou installation progressive d’un déficit moteur qui s’aggrave aux alentours de 3-5 selon le MRC (Medical Research Council of Great Britain [tableau ci-contre]).
Dans ces cas, les patients doivent idéalement être opérés dans les 48 heures, voire dans les 24 heures suivant le début des symptômes déficitaires, comme le confirme une méta-analyse (corrélation entre délai de chirurgie et récupération).
Traitement médical ou chirurgie ?
En dehors des situations urgentes indiquées ci-dessus, le traitement médical est indiqué en première intention. Ce dernier repose sur les antalgiques et anti-inflammatoires. Des séances de kinésithérapie à visée antalgique peuvent être utiles également. En cas d’échec, il faut avoir recours aux infiltrations. Plus de 80 % des lomboradiculalgies guérissent après traitement médical.
La durée minimale de ce traitement est d’un mois et demi, avant d’envisager une intervention chirurgicale.
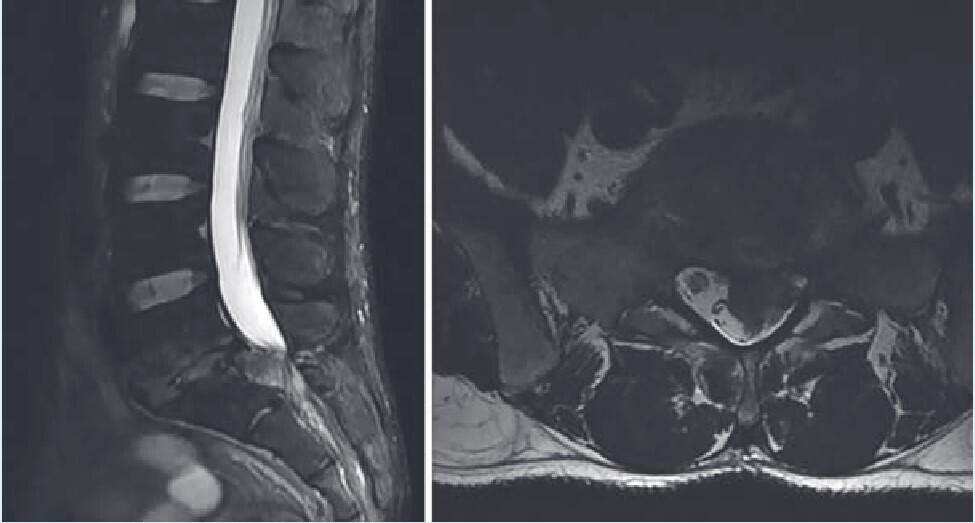
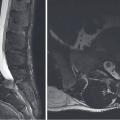
Un bilan d’imagerie est obligatoire avant une intervention pour vérifier la concordance radioclinique et éliminer un diagnostic différentiel. Il repose sur l’IRM en première intention (fig. 2).
En cas d’indisponibilité, on peut réaliser un scanner (bon examen de débrouillage).
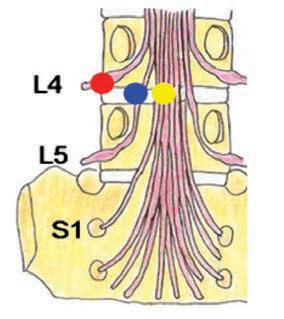
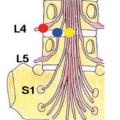
On recherche une compression de la racine au niveau de son trajet depuis la queue de cheval jusqu’à sa sortie du trou de conjugaison (fig. 3) :
- une hernie médiane peut comprimer plusieurs racines ou tout le fourreau dural ;
- foraminale L4-L5 comprime la racine L4 ;
- postérolatérale L4-L5 comprime la racine L5 à sa naissance (c’est la plus fréquente).
Le risque d’intervention est majoré par l’importance du conflit discoradiculaire. La compression est plus importante en cas de hernie discale volumineuse mais il n’y a pas toujours de corrélation entre les images et la clinique.
C’est l’examen clinique qui prime dans toute indication chirurgicale.
Quelle technique chirurgicale ?
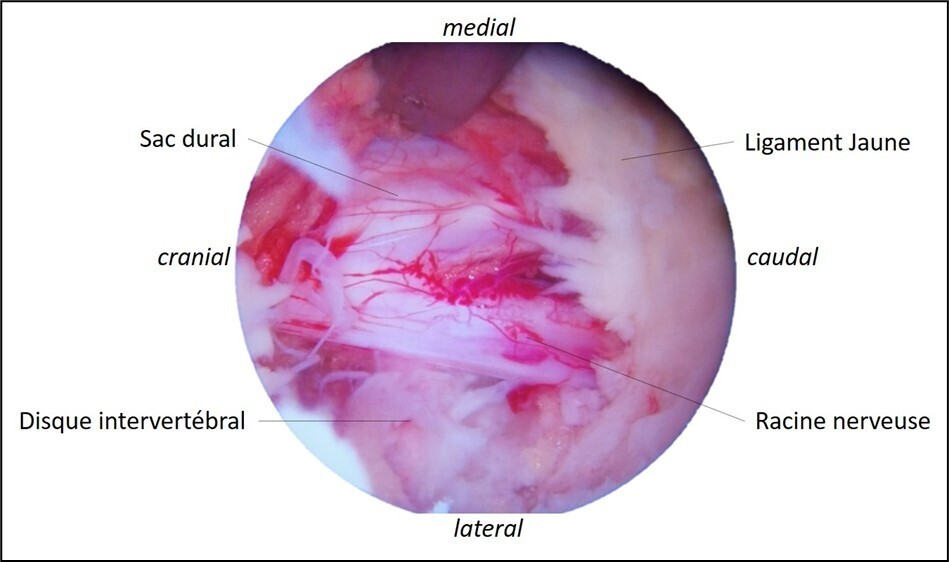
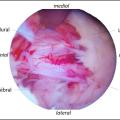
Lorsqu’une intervention est requise, celle-ci s’effectue maintenant systématiquement de manière mini-invasive, soit à l’aide d’un microscope à travers un tube de travail placé par une incision de 1,5 à 2 cm, soit par voie endoscopique à l’aide d’une caméra et d’instruments introduits par une (technique monoportale) ou deux (Unilateral Biportal Endoscopy : UBE) petites incisions de 5 mm (fig. 4).
Le recours à ces techniques permet la plupart du temps une prise en charge ambulatoire.
Chirurgie : quelle récupération ?
Les chances de récupération après exérèse de hernie discale sont de 75 % en cas de parésie des membres inférieurs. Les patients avec un déficit léger ont de meilleurs résultats, avec 84 % de chance de retrouver une fonction normale contre 55 % chez les patients ayant un déficit sévère.
La récupération est parfois longue, jusqu’à 2 ans postopératoire.
Facteurs de mauvais pronostic : délai de prise en charge, déficit moteur complet et troubles sphinctériens.
Pour en savoir plus :
Riouallon G, Wolff S. Traitement chirurgical de la hernie discale lombaire. Rev Prat 2016;66(4);393-6.
Portier A, Rajzbaum G. Une hernie discale peut en cacher une autre… Rev Prat 2016;66(1):55-7.
Anoma G. Hernie discale et maladie professionnelle : la sémantique est importante ! Rev Prat 2021;71(2);183-7.
HAS. Prise en charge diagnostique et thérapeutique des lombalgies et lombosciatiques communes de moins de trois mois d’évolution. 1er février 2000.
Ahn UM, Ahn NU, Buchowski JM, et al. Cauda equina syndrome secondary to lumbar disc herniation: a meta-analysis of surgical outcomes. Spine 2000;25(12):1515-22.
Dhatt S, Tahasildar N, Tripath SK, et al. Outcome of spinal decompression in Cauda Equina syndrome presenting late in developing countries: case series of 50 cases. Eur Spine J 2011;20(12):2235-9.
Lønne G, Solberg TK, Sjaavik K, et al. Recovery of muscle strength after microdiscectomy for lumbar disc herniation: a prospective cohort study with 1-year follow-up. Eur Spine J 2012;21(4):655-9.
Suri P, Rainville J, Gellhorn A. Predictors of patient-reported recovery from motor or sensory deficits two years after acute symptomatic lumbar disk herniation. PM R 2012;4(12);936-44.e1.
Suzuki A, Matsumura A, Konishi S, et al. Risk factor analysis for motor deficit and delayed recovery associated with L4/5 lumbar disc herniation. J Spinal Disord Tech 2011;24(1):1-5.

 Encadrés
Encadrés