La maladie de Kawasaki est une maladie potentiellement grave, notamment en raison de l’atteinte des artères coronaires. Celle-ci est plus fréquente en cas de retard diagnostique et/ou thérapeutique. En effet, un traitement administré précocement (avant 10 jours de fièvre) réduit à 5 % le risque d’anévrismes coronaires, contre 15 à 25 % en l’absence de traitement précoce.
Un protocole national de diagnostic et de soins (PNDS) avec la prise en charge a été élaboré par le Centre de référence des maladies auto-inflammatoires et de l’amylose inflammatoire (CeRéMAIA) sous l’égide de la Filière des maladies auto-immunes et auto-inflammatoires rares (FAIR). Synthèse pour le MG.
Quelques données épidémiologiques
La maladie de Kawasaki atteint préférentiellement les enfants âgés de 6 mois à 5 ans, avec une prédominance masculine (SR M/F : 1,5/1). Elle a une recrudescence saisonnière entre les mois d’octobre et de mai (hiver dans l’hémisphère nord). La prévalence varie en fonction de l’ethnie, avec une incidence 10 à 60 fois plus élevée dans les populations japonaises et d’Asie du Nord-Est, comparées aux populations occidentales. En Europe, l’incidence annuelle chez les jeunes enfants < 5 ans est comprise entre 1 et 2/10 000. La physiopathologie est mal connue, mais il est admis qu’un ou plusieurs agents infectieux induisent une réponse inflammatoire inappropriée chez un sujet génétiquement prédisposé.
Quand évoquer le diagnostic ?
Le diagnostic est clinique et doit être évoqué systématiquement chez des enfants ayant une fièvre de 5 jours ou plus.
La plupart des enfants ont des signes généraux marqués (irritabilité) avec parfois des signes digestifs (inappétence, diarrhées, douleur abdominale). Le syndrome inflammatoire biologique (polynucléose et CRP élevée) n’est pas spécifique mais il a une grande valeur diagnostique.
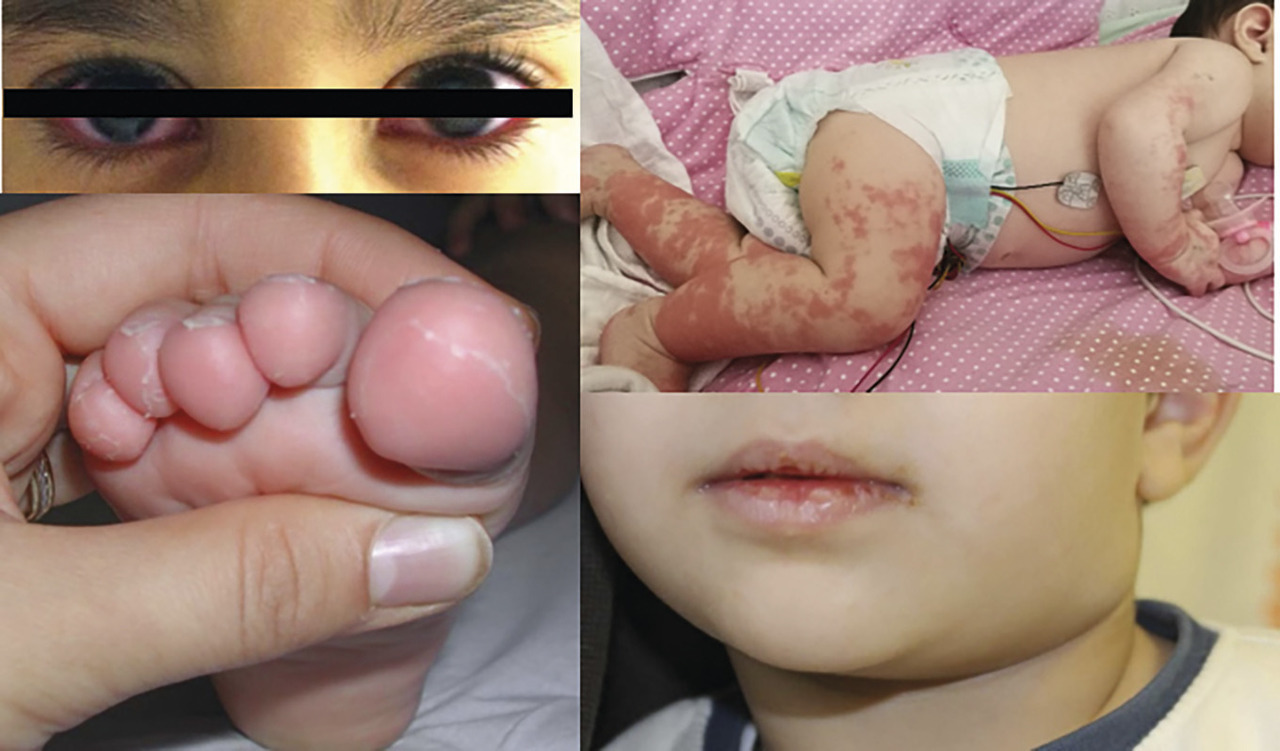
Dans les formes complètes, la fièvre de plus de 5 jours est associée à au moins 4 des 5 critèressuivants (v. figure) :
• Éruption cutanée polymorphe (le plus souvent morbilliforme, scarlatiniforme ou urticarienne).
• Hyperhémie conjonctivale aiguë non purulente, bilatérale.
• Énanthème des lèvres et de l’ensemble de la cavité buccale : lèvres sèches et fissurées (chéilite), langue framboisée (avec desquamation des papilles filiformes, donnant une surface rouge et brillante), stomatite, énanthème pharyngé.
• Atteinte des extrémités : érythème, œdème, desquamation (signe tardif).
• Adénopathies cervicales dont une de plus de 1,5 cm.
L’apparition de ces signes n’est pas synchrone et certains peuvent avoir disparu chez des patients vus tardivement, 1 à 2 semaines après le début de la fièvre. Dans ce cas, il est très important de revoir avec les parents et éventuellement les médecins consultés antérieurement les signes et les symptômes initiaux qui sont très précieux pour établir le diagnostic.
Certains enfants peuvent avoir des formes incomplètes (ne réunissant pas tous les critères) ou atypiques (avec des manifestations plus rares), surtout lorsque la maladie apparaît à un âge inhabituel (< 1 an ou > 5 ans). Les signes biologiques et/ou échocardiographiques peuvent alors être utilisés pour aider au diagnostic de ces formes.
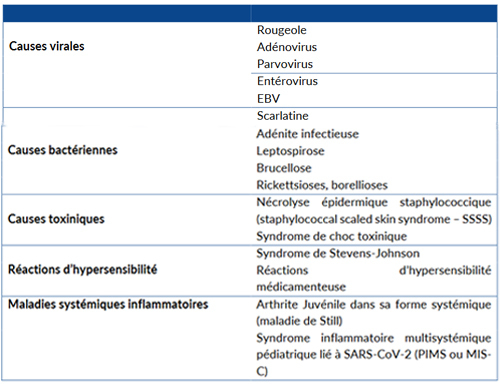
Quels diagnostics différentiels ?
Les principaux diagnostics différentiels sont listés dans le tableau 1 ci-contre.
La rougeole a un tableau similaire et doit être évoquée chez tout nourrisson ou enfant non vacciné. Pour rappel, elle démarre avec un jetage oculonasal important et des adénopathies cervicales postérieures. Un énanthème endobuccal localisé (signe de Koplick) oriente le diagnostic dans 50 % des cas. L’éruption est généralisée, morbilliforme, parfois purpurique et se termine par une desquamation fine généralisée.
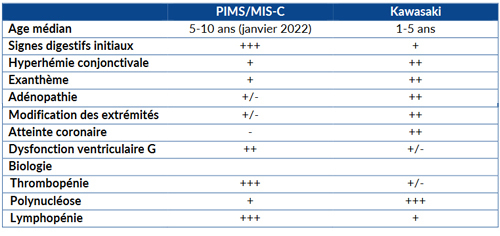
Le PIMS (syndrome inflammatoire multisystémique post-Covid) peut aussi être un diagnostic différentiel, mais touche principalement les enfants de plus de 5 ans et est associé à des signes digestifs marqués et une inflammation biologique franche. La sérologie anti-SARS-CoV-2 est en règle positive en IgG (les caractéristiques du PIMS permettant de le distinguer de la MK sont cités dans le tableau 2 ci-contre).
Quelle prise en charge ?
En raison des difficultés de diagnostic dans les formes incomplètes ou atypiques et de l’urgence à traiter, l’enfant doit être adressé aux urgences pédiatriques dès que le diagnostic est simplement suspecté. En cas de signes d’insuffisance cardiaque (pâleur, tachycardie, polypnée, sueurs, hépatomégalie, instabilité tensionnelle), un transfert médicalisé (Samu) est indispensable. Le traitement de 1re intention est une perfusion d’immunoglobulines polyvalentes associée à de l’aspirine pour une durée minimale de 6 semaines.
Le traitement par IgIV nécessite une adaptation du calendrier vaccinal(respecter un intervalle de 3 mois pour la vaccination par des vaccins vivants atténués), mais les vaccins ne sont pas contre-indiqués. Les formes sans atteinte coronaire ne nécessitent pas de suivi cardiologique après 6 semaines. En cas d’atteinte coronaire, un traitement anti-agrégant peut être maintenu à vie. En cas d’anévrisme géant, un anticoagulant associé à un anti-agrégant est prescrit.
Les enfants peuvent mener une vie normale. L’activité physique et la pratique sportive sont conseillées. L’adaptation de certaines pratiques sportives ne concerne que les patients nécessitant une surveillance cardiologique prolongée.
Liens utiles
Centre de référence des maladies auto-inflammatoires et amylose inflammatoire : https://ceremaia.fr/
Filière de santé des maladies auto-immunes et auto-inflammatoires rares : http://www.fai2r.org/
Liste des centres de référence et de compétence : https://www.has-sante.fr/upload/docs/application/pdf/2022-09/synthese_mg_maladie_de_kawasaki.pdf

 Encadrés
Encadrés