Les maladies de la mémoire peuvent être classées en deux groupes : celles qui donnent une amnésie transitoire, généralement très brève (voir le focus « Amnésies transitoires », page 1085 ) et celles qui engendrent une amnésie plus durable. Sont décrites ici les plus fréquentes de ces dernières.
Emblématique maladie d’Alzheimer
La maladie d’Alzheimer (MA) est la maladie emblématique et la plus fréquente susceptible d’altérer la mémoire. Elle a été définie sur des critères anatomo-pathologiques : dépôts extracellulaires et intravasculaires d’une protéine amyloïde, dite Aβ, et constitution dans les neurones de dégénérescences neurofibrillaires (DNF) composées d’une protéine tau phosphorylée, source de leur mort. Or les DNF se développent de façon stéréotypée, hiérarchisée, en touchant d’abord les régions hippocampiques.
Le dysfonctionnement des hippocampes se traduit par des troubles de la mémoire antérograde (oubli à mesure des informations nouvelles) et des troubles de l’orientation topographique. Ce n’est que plus tard que la sémiologie de la maladie s’enrichit d’autres troubles cognitifs. La MA est, dans la très grande majorité des cas, sporadique, et son incidence augmente avec l’âge, au point de toucher près de 30 % des sujets de 85 ans.1 C’est donc fort justement que l’installation progressive de troubles de la mémoire des événements récents alarme les personnes âgées. Pourtant, les troubles observés dans la MA diffèrent bien des oublis banals liés au vieillissement normal. Dans la MA, ils sont dus à un défaut de la consolidation des souvenirs récents, qui est peu ou non améliorée par la répétition des apprentissages. Dans des tâches d’apprentissage de mots, le patient n’arrive pas à les apprendre car il les oublie vite, après une quelconque interférence ; les indices de rappel ne l’aident pas et il fait de fréquentes intrusions (évocation de mots qui n’appartenaient pas à la liste). En contrepoint, les oublis physiologiques du vieillissement sont surtout dus à un défaut de rappel de souvenirs qui, eux, ont été consolidés (voir « Neuropsychologie de la mémoire »page 1075 ). Dans la MA, l’anosognosie n’est pas forcément présente dès le début, ce qui peut générer anxiété et troubles thymiques réactionnels. En revanche, avec l’aggravation de la maladie, elle devient la règle.
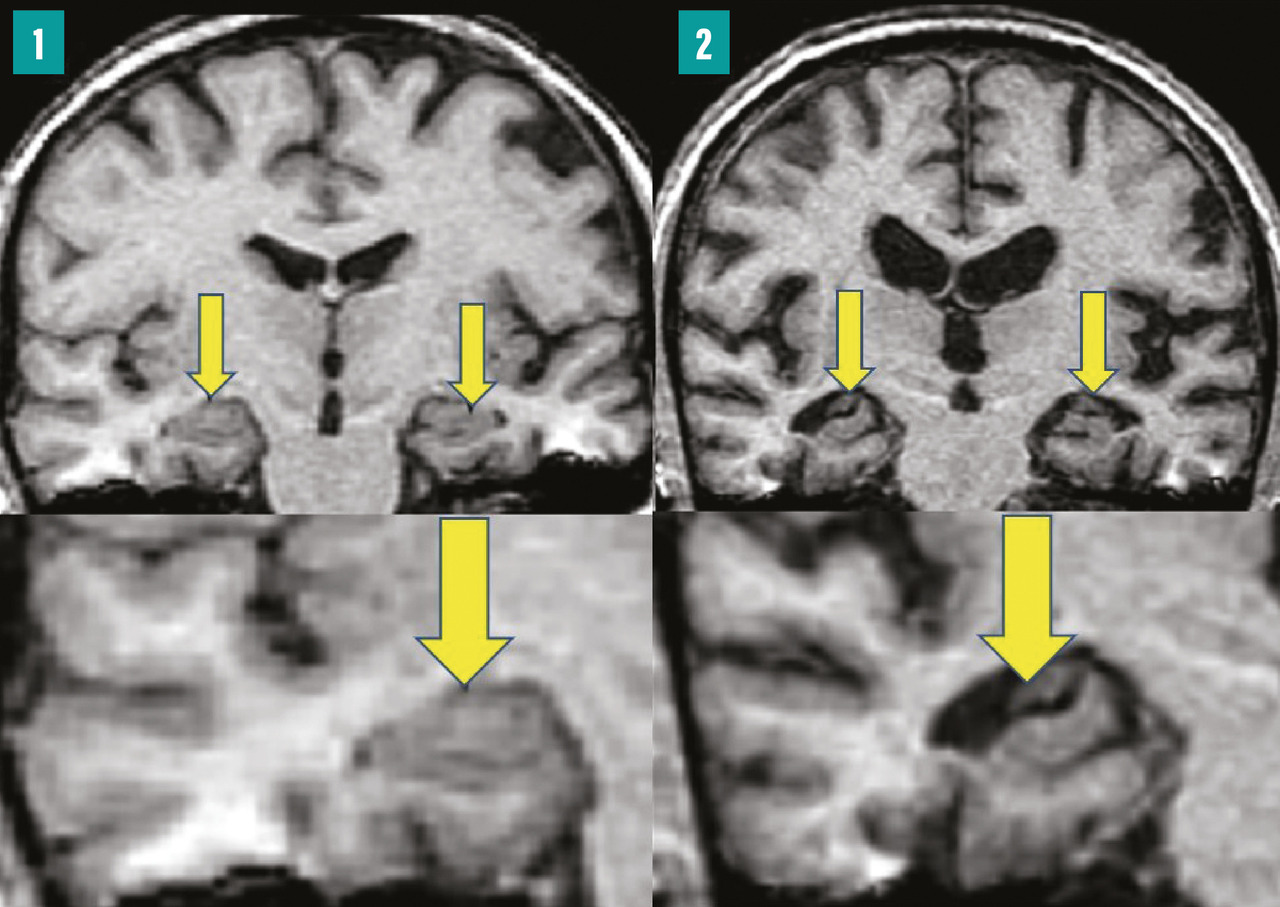
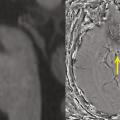
L’extension des DNF dans les hippocampes induit une perte synaptique, puis une mort neuronale, qui finit par engendrer une atrophie hippocampique, visible en imagerie par résonance magnétique (IRM) cérébrale (fig. 1 ). Celle-ci est cependant un signe survenant avec retard par rapport à la clinique. Le défi est de poser un diagnostic de plus en plus précoce de la MA, au stade des prodromes, afin de proposer une prise en charge adaptée.
Le dysfonctionnement des hippocampes se traduit par des troubles de la mémoire antérograde (oubli à mesure des informations nouvelles) et des troubles de l’orientation topographique. Ce n’est que plus tard que la sémiologie de la maladie s’enrichit d’autres troubles cognitifs. La MA est, dans la très grande majorité des cas, sporadique, et son incidence augmente avec l’âge, au point de toucher près de 30 % des sujets de 85 ans.1 C’est donc fort justement que l’installation progressive de troubles de la mémoire des événements récents alarme les personnes âgées. Pourtant, les troubles observés dans la MA diffèrent bien des oublis banals liés au vieillissement normal. Dans la MA, ils sont dus à un défaut de la consolidation des souvenirs récents, qui est peu ou non améliorée par la répétition des apprentissages. Dans des tâches d’apprentissage de mots, le patient n’arrive pas à les apprendre car il les oublie vite, après une quelconque interférence ; les indices de rappel ne l’aident pas et il fait de fréquentes intrusions (évocation de mots qui n’appartenaient pas à la liste). En contrepoint, les oublis physiologiques du vieillissement sont surtout dus à un défaut de rappel de souvenirs qui, eux, ont été consolidés (voir « Neuropsychologie de la mémoire »
L’extension des DNF dans les hippocampes induit une perte synaptique, puis une mort neuronale, qui finit par engendrer une atrophie hippocampique, visible en imagerie par résonance magnétique (IRM) cérébrale (
Autres « amnésies hippocampiques », dans un contexte d’encéphalites limbiques
En dehors des maladies neurodégénératives, un tableau « d’amnésie hippocampique » peut exister dans diverses circonstances. Le cas historique souvent cité mais voué à rester unique est celui du malade H. M., qui fut opéré d’une épilepsie rebelle à l’âge de 27 ans par William Scoville en 1953. Le chirurgien réalisa une ablation élargie bilatérale de l’hippocampe, qui améliora l’épilepsie mais rendit le malade amnésique et fit comprendre le rôle primordial des hippocampes dans le fonctionnement mnésique. Sa personnalité ne fut pas modifiée, mais il se révéla incapable d’apprendre des données nouvelles relatives à sa vie après l’opération jusqu’à son décès en 2008. Il était totalement incapable de retenir et retrouver des événements épisodiques autobiographiques. Le patient ne faisait pas de confabulations (productions erronées) ni de fausses reconnaissances. Il était conscient de ses troubles. Près de 1 500 publications ont été écrites sur ce malade exceptionnel2 chez lequel on mit en évidence la possibilité résiduelle d’apprentissages implicites (apprentissages d’habiletés motrices comme l’écriture en miroir ou la poursuite d’une cible mouvante, amorçage perceptif…).
En pratique courante, des tableaux spectaculaires d’amnésie hippocampique peuvent être observés dans le contexte d’encéphalites limbiques.
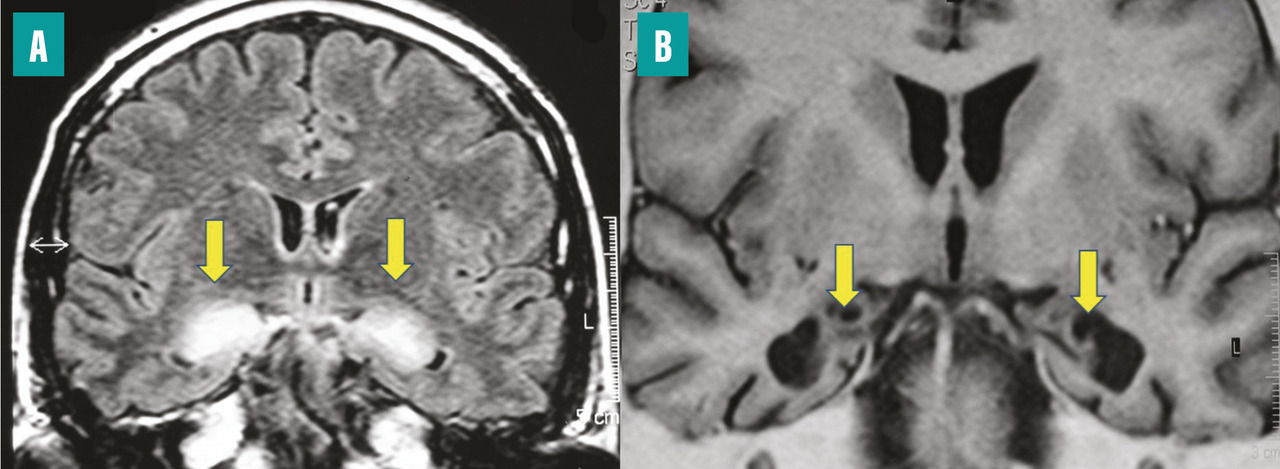
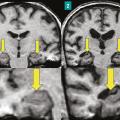
Les plus fréquentes sont les encéphalites dysimmunitaires, qu’elles soient paranéoplasiques ou non, dont le cadre ne cesse de s’enrichir avec la découverte d’anticorps antineuronaux ou anti neuropile. L’installation du tableau est souvent subaiguë. Les séquelles sont d’autant plus importantes qu’il y a eu un retard diagnostique et thérapeutique (fig. 2 ).
Les encéphalites infectieuses touchant les hippocampes sont largement dominées par les encéphalites herpétiques, dont les traitements antiviraux précoces permettent de limiter les séquelles.
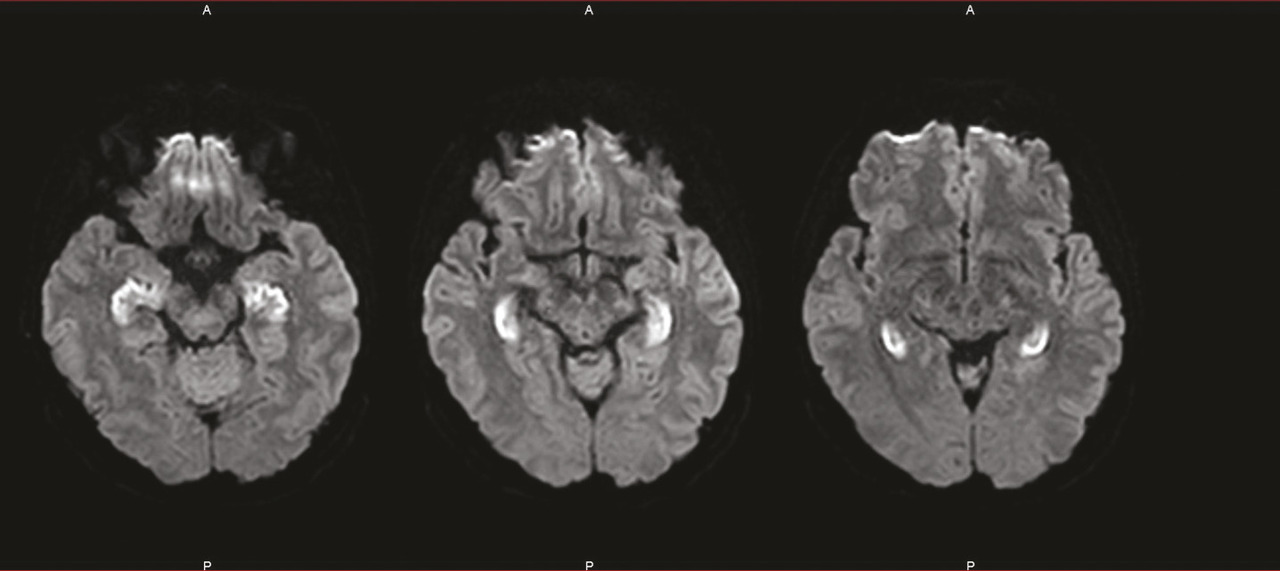
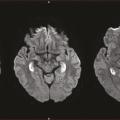
Très récemment ont été décrites des encéphalites toxiques dues à des opioïdes3 ou à des drogues telles que la MDMA (ecstasy), qui lèsent électivement le circuit de Papez (fig. 3 ).
En pratique courante, des tableaux spectaculaires d’amnésie hippocampique peuvent être observés dans le contexte d’encéphalites limbiques.
Les plus fréquentes sont les encéphalites dysimmunitaires, qu’elles soient paranéoplasiques ou non, dont le cadre ne cesse de s’enrichir avec la découverte d’anticorps antineuronaux ou anti neuropile. L’installation du tableau est souvent subaiguë. Les séquelles sont d’autant plus importantes qu’il y a eu un retard diagnostique et thérapeutique (
Les encéphalites infectieuses touchant les hippocampes sont largement dominées par les encéphalites herpétiques, dont les traitements antiviraux précoces permettent de limiter les séquelles.
Très récemment ont été décrites des encéphalites toxiques dues à des opioïdes3 ou à des drogues telles que la MDMA (ecstasy), qui lèsent électivement le circuit de Papez (
Syndrome de Korsakoff, lié à une carence en vitamine B1
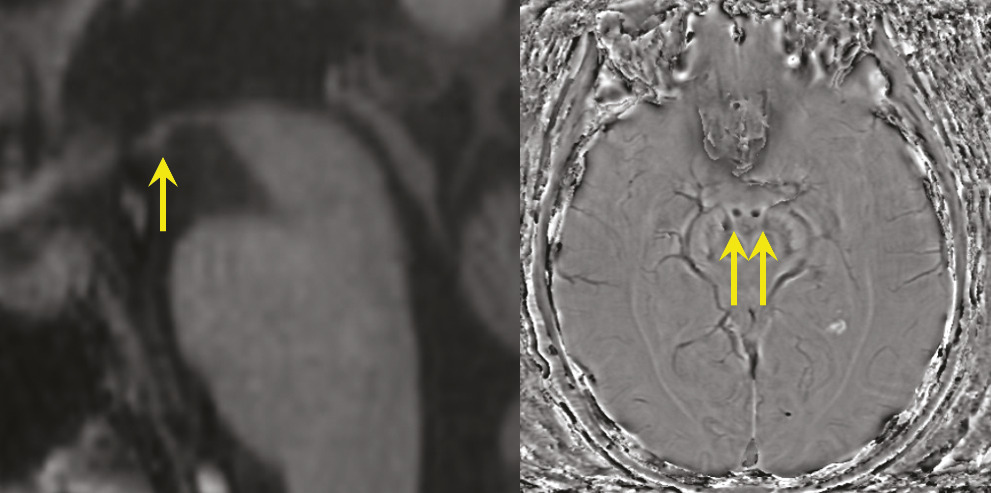
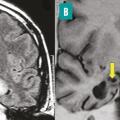
Décrit initialement en 1881 chez des alcooliques, en association avec une polyneuropathie, l’origine du syndrome de Korsakoff est éthylo-carentielle. Depuis lors, d’autres causes carentielles ont été identifiées, parmi lesquelles l’hyperémèse gravidique (vomissements incoercibles du premier trimestre de la grossesse) ou les complications de la chirurgie bariatrique. Leur point commun est la carence en vitamine B1, à l’origine d’une nécrose hémorragique des corps mamillaires (fig. 4) et/ou des lésions des noyaux antérieurs et dorso-médians du thalamus,4 qui interrompent de façon bilatérale le circuit de Papez (voir l’article « Anatomie de la mémoire » page 1072 ).
Le mode d’installation peut être progressif ou, le plus souvent, succéder à un tableau plus rapide d’encéphalopathie de Gayet-Wernicke (qui associe syndrome confusionnel, troubles fluctuants de l’oculomotricité, ataxie).
Le syndrome de Korsakoff est dominé par une amnésie antérograde massive : les souvenirs s’effacent en quelques minutes, voire en quelques dizaines de secondes, mais il s’y ajoute un débord rétrograde qui peut couvrir plusieurs décennies. L’accès aux souve-nirs anciens est appauvri. En outre les rappels, qu’ils concernent les souvenirs récents ou anciens, donnent lieu à des confabulations : certaines ont l’apparence de la vérité et se révèlent souvent être un mélange confus de souvenirs réels mais placés dans un mauvais contexte spatio-temporel ; d’autres sont totalement extravagantes. Les confabulations peuvent être spontanées ; parfois, elles ne sont qu’induites par les questions de l’examinateur. Le patient n’a pas conscience de ses erreurs et de ses incohérences, ce qui l’amène quelquefois à fournir des réponses contradictoires à la même question, à quelques minutes d’intervalle. Cette anosognosie a amené certains auteurs à décrire la confabulation comme un « mensonge honnête ».5 Enfin, le patient fait souvent des fausses reconnaissances : en toute bonne foi, il croit identifier des personnes inconnues comme des personnes qui lui sont familières.
C’est chez des patients atteints de ce syndrome qu’a été particulièrement bien montrée la persistance d’apprentissages implicites, qui peuvent rendre compte de certains rappels inconscients.6
Le mode d’installation peut être progressif ou, le plus souvent, succéder à un tableau plus rapide d’encéphalopathie de Gayet-Wernicke (qui associe syndrome confusionnel, troubles fluctuants de l’oculomotricité, ataxie).
Le syndrome de Korsakoff est dominé par une amnésie antérograde massive : les souvenirs s’effacent en quelques minutes, voire en quelques dizaines de secondes, mais il s’y ajoute un débord rétrograde qui peut couvrir plusieurs décennies. L’accès aux souve-nirs anciens est appauvri. En outre les rappels, qu’ils concernent les souvenirs récents ou anciens, donnent lieu à des confabulations : certaines ont l’apparence de la vérité et se révèlent souvent être un mélange confus de souvenirs réels mais placés dans un mauvais contexte spatio-temporel ; d’autres sont totalement extravagantes. Les confabulations peuvent être spontanées ; parfois, elles ne sont qu’induites par les questions de l’examinateur. Le patient n’a pas conscience de ses erreurs et de ses incohérences, ce qui l’amène quelquefois à fournir des réponses contradictoires à la même question, à quelques minutes d’intervalle. Cette anosognosie a amené certains auteurs à décrire la confabulation comme un « mensonge honnête ».5 Enfin, le patient fait souvent des fausses reconnaissances : en toute bonne foi, il croit identifier des personnes inconnues comme des personnes qui lui sont familières.
C’est chez des patients atteints de ce syndrome qu’a été particulièrement bien montrée la persistance d’apprentissages implicites, qui peuvent rendre compte de certains rappels inconscients.6
Amnésie post-traumatique, gravité fonction de la sévérité du traumatisme crânien
L’amnésie post-traumatique (APT) correspond à la période allant de l’accident jusqu’au moment où le blessé, victime d’un traumatisme crânien (TC), est capable de fixer de nouveaux souvenirs. Dans les TC les plus sévères, elle englobe la période de coma, suivie de l’amnésie, pas toujours proportionnelle à la durée du coma. En revanche, la durée de cette APT est bien corrélée à la sévérité du TC, et a une bonne valeur prédictive du handicap séquellaire à six mois et des troubles résiduels.7
L’APT peut durer de quelques minutes à plusieurs semaines. Elle comporte toujours une part antérograde et une part rétrograde, qui peut s’étaler sur quelques heures à quelques années. Sa récupération est assez stéréotypée, conforme à la loi de Ribot (les souvenirs anciens sont les premiers récupérés), mais laisse toujours une amnésie lacunaire qui englobe le TC, la période qui l’a juste précédé et la période, plus longue, qui l’a suivi. Le tableau est cependant hétérogène, certains malades voient se réduire cette phase d’amnésie rétrograde, tandis que pour d’autres elle se stabilise.
Les troubles mnésiques séquellaires sont tributaires de la sévérité du traumatisme crânio-encéphalique et de l’extension des lésions. Leur topographie lors des TC explique la fréquence de l’amnésie, car les régions cérébrales les plus impactées sont les lobes frontaux et temporaux. Des lésions sous-corticales axonales sont également susceptibles d’atteindre les voies associatives du circuit de Papez.
Les troubles de la mémoire à long terme se caractérisent par un ralentissement et un affaiblissement des capacités d’apprentissage, un oubli accéléré, des difficultés stratégiques pour apprendre comme pour rappeler, des intrusions, voire des confabulations. Le débord rétrograde de l’amnésie touche d’autant plus les événements qu’ils sont récents par rapport au TC. Le tableau est assez hétérogène et souvent complété de troubles dysexécutifs. Plus les régions frontobasales sont touchées, plus les troubles du rappel et les confabulations sont marqués.8
Il ne faut pas oublier, surtout dans les TC dits « légers », une part réactionnelle qui vient s’ajouter aux troubles de nature organique. Des troubles de la mémoire peuvent alors s’associer à une mosaïque de plaintes (céphalées, vertiges, insomnie, flou visuel, anxiété, etc.) possiblement influencées par de nombreux autres facteurs (circonstances du TC, accident de travail, personnalité antérieure, niveau socioculturel…).
L’APT peut durer de quelques minutes à plusieurs semaines. Elle comporte toujours une part antérograde et une part rétrograde, qui peut s’étaler sur quelques heures à quelques années. Sa récupération est assez stéréotypée, conforme à la loi de Ribot (les souvenirs anciens sont les premiers récupérés), mais laisse toujours une amnésie lacunaire qui englobe le TC, la période qui l’a juste précédé et la période, plus longue, qui l’a suivi. Le tableau est cependant hétérogène, certains malades voient se réduire cette phase d’amnésie rétrograde, tandis que pour d’autres elle se stabilise.
Les troubles mnésiques séquellaires sont tributaires de la sévérité du traumatisme crânio-encéphalique et de l’extension des lésions. Leur topographie lors des TC explique la fréquence de l’amnésie, car les régions cérébrales les plus impactées sont les lobes frontaux et temporaux. Des lésions sous-corticales axonales sont également susceptibles d’atteindre les voies associatives du circuit de Papez.
Les troubles de la mémoire à long terme se caractérisent par un ralentissement et un affaiblissement des capacités d’apprentissage, un oubli accéléré, des difficultés stratégiques pour apprendre comme pour rappeler, des intrusions, voire des confabulations. Le débord rétrograde de l’amnésie touche d’autant plus les événements qu’ils sont récents par rapport au TC. Le tableau est assez hétérogène et souvent complété de troubles dysexécutifs. Plus les régions frontobasales sont touchées, plus les troubles du rappel et les confabulations sont marqués.8
Il ne faut pas oublier, surtout dans les TC dits « légers », une part réactionnelle qui vient s’ajouter aux troubles de nature organique. Des troubles de la mémoire peuvent alors s’associer à une mosaïque de plaintes (céphalées, vertiges, insomnie, flou visuel, anxiété, etc.) possiblement influencées par de nombreux autres facteurs (circonstances du TC, accident de travail, personnalité antérieure, niveau socioculturel…).
« Démence sémantique », maladie neurodégénérative du néocortex temporal
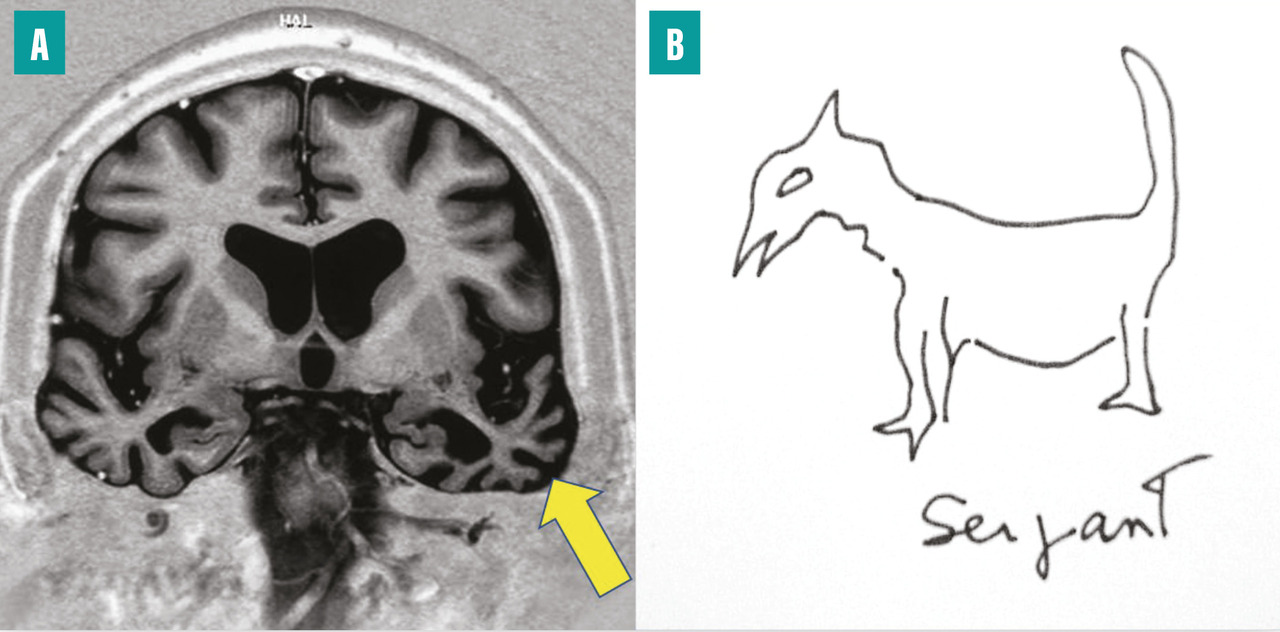
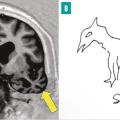
Ce tableau est dû à une maladie neurodégénérative qui touche le néocortex temporal, singulièrement le cortex périrhinal et le pôle temporal antérieur, de façon asymétrique (fig. 5A ). Le pôle temporal joue le rôle de nœud de connexion pour accéder à la mémoire sémantique, c’est-à-dire à toutes les connaissances générales distribuées dans le cerveau. Le tableau est singulier : le malade garde une bonne mémoire au jour le jour et sa mémoire autobiographique, mais il perd des pans entiers de son savoir (sur les animaux, les outils, la géographie, etc.). Le langage est fluide, mais il existe un manque du mot, masqué par des circonlocutions ou des mots valises (truc, machin), des mots génériques. Les mots ne sont non seulement pas trouvés, mais ils ne sont plus non plus associés à leur sens (fig. 5B ). L’écriture se fait avec des erreurs phonologiquement correctes (« agraphie de surface »). Les patients restent assez autonomes de nombreuses années, dans leur environnement habituel. C’est une des raisons pour lesquelles on tend à renoncer au terme de démence sémantique au profit de celui d’« aphasie progressive, variant sémantique », bien que la clé des déficits soit un trouble de la mémoire. Ce tableau est une des formes cliniques des dégénérescences lobaires fronto-temporales (DLFT). Sur le plan neuropathologique, on observe le plus souvent des inclusions neuronales dites TDP-43 de type C.9
Syndromes amnésiques durables de causes très variées
« Ce n’est plus souvent que la perte des choses qui en enseigne la valeur », disait Schopenhauer. C’est aussi de la perte de la mémoire lors de diverses maladies qu’est venue la meilleure compréhension des mécanismes de la mémoire normale. Les syndromes amnésiques durables procèdent de causes très variées, neurodégénératives, vasculaires, éthylo-carentielles, dysimmunitaires, traumatiques, etc. Toute interruption bilatérale du circuit de Papez, hippocampo-mamillo-thalamo-cingulaire, engendre une amnésie antérograde massive, avec un débord rétrograde plus ou moins marqué. Les hippocampes apparaissent fondamentaux dans la consolidation de souvenirs nouveaux mais aussi dans le rappel de souvenirs autobiographiques anciens, avec leur caractère vécu. Les thalamus jouent un rôle particulièrement important dans la sélection correcte des souvenirs et leur indexation dans un contexte spatio-temporel adéquat. Il n’est donc pas surprenant que les sujets ayant des lésions thalamiques puissent avoir une riche production confabulatoire, témoignant d’une faillite des capacités de rappel. Enfin, les régions frontobasales (basal forebrain) jouent un rôle important dans les processus de rappel des souvenirs. Quelle que soit la cause du syndrome amnésique, le tableau clinique se déduit beaucoup de l’anatomie des lésions. Quant au pronostic, il est grandement tributaire de la cause.
Références
1. Wolters FJ, Chibnik LB, Waziry R, Anderson R, Berr C, Beiser A, et al. Twenty-seven-year time trends in dementia incidence in Europe and the United States: The Alzheimer Cohorts Consortium. Neurology 2020;95(5):e519-e531.
2. Corkin S. What’s new with the amnesic patient H.M.? Nat Rev Neurosci 2002;3:153-60.
3. Barash JA, Ganetsky M, Boyle K, Raman V, Toce MS, Kaplan S, et al. Acute amnestic syndrome associated with fentanyl overdose. N Engl J Med 2018;378(12):1157-8.
4. Harding A, Halliday G, Caine D, Kril J. Degeneration of anterior thalamic nuclei differentiates alcoholics with amnesia. Brain 2000;123:141-54.
5. Gilboa A, Alain C, Stuss DT, Melo B, Miller S, Moscovitch M. Mechanisms of spontaneous confabulations: A strategic retrieval account. Brain 2006;129:1399-414.
6. Graf P, Squire LR, Mandler G. The information that amnesic patients do not forget. J Exp Psychol Learn Mem Cogn 1984;10:164-78.
7. Levin HS. Memory deficit after closed head injury. Clin Exp Neuropsychology 1989;1:129-53.
8. Van der Linden M. Les troubles de la mémoire. Liège: Pierre Mardaga (eds), 1989.
9. Landin-Romero R, Tan R, Hodges JR, Kumfor F. An update on semantic dementia: Genetics, imaging, and pathology. Alzheimers Res Ther 2016;8:52.
2. Corkin S. What’s new with the amnesic patient H.M.? Nat Rev Neurosci 2002;3:153-60.
3. Barash JA, Ganetsky M, Boyle K, Raman V, Toce MS, Kaplan S, et al. Acute amnestic syndrome associated with fentanyl overdose. N Engl J Med 2018;378(12):1157-8.
4. Harding A, Halliday G, Caine D, Kril J. Degeneration of anterior thalamic nuclei differentiates alcoholics with amnesia. Brain 2000;123:141-54.
5. Gilboa A, Alain C, Stuss DT, Melo B, Miller S, Moscovitch M. Mechanisms of spontaneous confabulations: A strategic retrieval account. Brain 2006;129:1399-414.
6. Graf P, Squire LR, Mandler G. The information that amnesic patients do not forget. J Exp Psychol Learn Mem Cogn 1984;10:164-78.
7. Levin HS. Memory deficit after closed head injury. Clin Exp Neuropsychology 1989;1:129-53.
8. Van der Linden M. Les troubles de la mémoire. Liège: Pierre Mardaga (eds), 1989.
9. Landin-Romero R, Tan R, Hodges JR, Kumfor F. An update on semantic dementia: Genetics, imaging, and pathology. Alzheimers Res Ther 2016;8:52.
Dans cet article
- Emblématique maladie d’Alzheimer
- Autres « amnésies hippocampiques », dans un contexte d’encéphalites limbiques
- Syndrome de Korsakoff, lié à une carence en vitamine B1
- Amnésie post-traumatique, gravité fonction de la sévérité du traumatisme crânien
- « Démence sémantique », maladie neurodégénérative du néocortex temporal
- Syndromes amnésiques durables de causes très variées