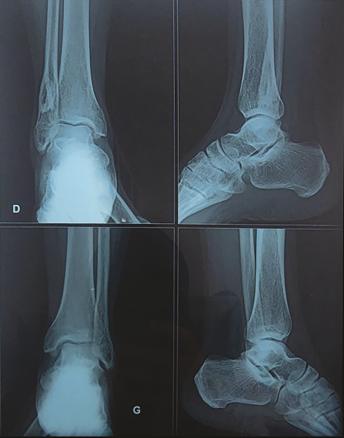
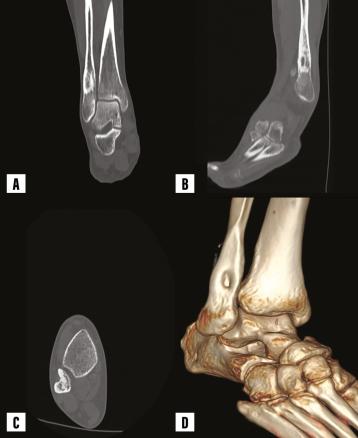
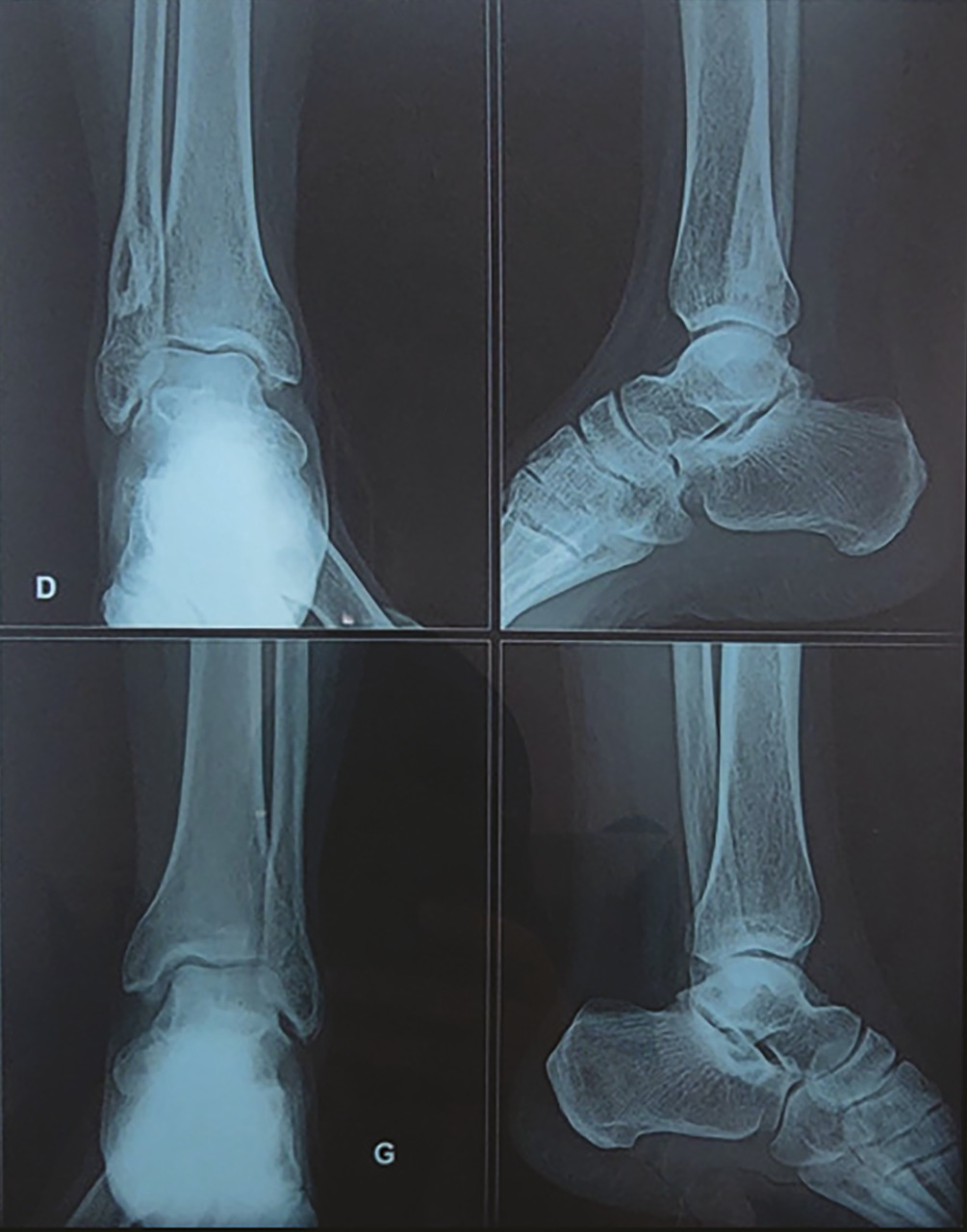
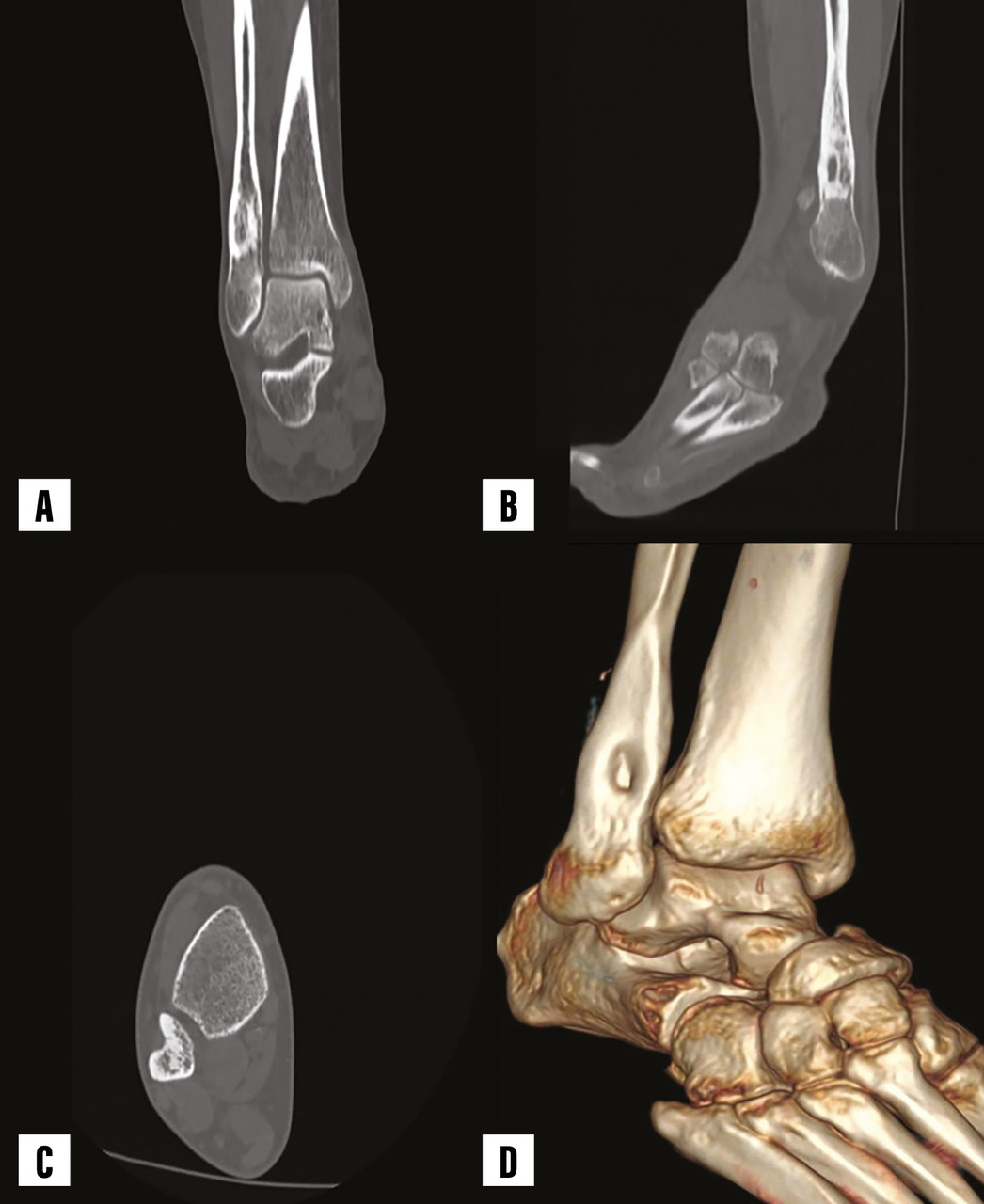
Un homme de 57 ans, sans antécédents particuliers, consulte pour une douleur mixte de la cheville gauche, avec un gonflement évoluant depuis une année, traitée par antalgiques. Il est en bon état général, apyrétique ; il ressent une légère douleur à la mobilisation de la cheville gauche avec tuméfaction en regard, occasionnant une boiterie à la marche. Le bilan biologique inflammatoire et phosphocalcique est normal. La radiographie standard des chevilles (face et profil) [fig. 1 ] montre une hyperostose corticale étendue, dense, irrégulière, ressemblant à de la cire de bougie, s’étendant le long de l’extrémité inférieure de l’os. Sur le scanner de la cheville gauche, on observe une plage ostéo-condensante cortico-médullaire métaphysaire fibulaire distale en regard mesurant 19 × 14 mm et étendue sur une hauteur de 29,4 mm, associée à une dépression corticale antérieure sans réaction périostée, d’allure bénigne, sans signe d’agressivité radiologique (fig. 2 ).
Le diagnostic de mélorhéostose est retenu sur ces critères radiologiques. Le patient est traité par antalgiques et acide zolédronique.
Le diagnostic de mélorhéostose est retenu sur ces critères radiologiques. Le patient est traité par antalgiques et acide zolédronique.
La mélorhéostose est une dysplasie osseuse sclérosante bénigne progressive. Les hommes et les femmes sont également touchés, et aucune caractéristique héréditaire n’a été découverte. Son incidence est estimée à 0,9 par million d’habitants. Elle reste méconnue, du fait de sa rareté. Sa cause exacte reste incomprise bien qu’une implication génétique soit suspectée.
L’apparition de cette maladie rare dans l’enfance est insidieuse, et le premier symptôme est généralement une douleur due à la formation osseuse sous-périostée. Les limitations de mouvements et les déformations articulaires se développent progressivement.1 Des modifications cutanées peuvent être observées dans environ 17 % des cas et inclure une hyperpigmentation de la peau sus-jacente et une sclérodermie. La mélorhéostose touche principalement les os longs des membres supérieurs et inférieurs, ainsi que les os courts de la main et du pied, mais rarement le squelette axial.2,3 Elle peut être associée à des tumeurs, notamment le sarcome ostéogénique, l’histiocytome fibreux malin et les tumeurs dermoïdes.4,5
La mélorhéostose peut se présenter sous une forme monostotique ou polyostotique. Les anomalies sont confinées à un côté du corps (hémimélique) ou à un seul membre (monomélique), surtout les membres inférieurs. La variante monomélique est la présentation la plus courante de cette maladie rare.6 Elle peut être associée à des malformations vasculaires, à des masses de tissus mous adjacentes à l’os affecté et à une sclérodermie de la peau sus-jacente.7,8,9
Il n’y a pas d’anomalie biologique en particulier du métabolisme phosphocalcique. Le diagnostic est radiologique. Les lésions se traduisent par une hyperostose corticale s’étendant « en coulée de bougie » souvent le long d’une diaphyse et pouvant s’associer à des calcifications ou ossifications des parties molles. La scintigraphie osseuse, le scanner et l’imagerie par résonance magnétique (IRM) peuvent être utiles pour le bilan d’extension des lésions.
Le diagnostic différentiel se fait surtout avec l’ostéosarcome paraostéal, les myosites ossifiantes ou les hématomes calcifiés. Les résultats histologiques sont généralement non spécifiques et montrent souvent une formation osseuse dense, mélange d’éléments osseux matures et immatures.9 L’activité ostéoclastique n’est pas une caractéristique dominante ; cependant, l’activité ostéoblastique le long des marges osseuses est fréquente.10 L’analyse histologique est peu contributive pour le diagnostic positif.
Le traitement est principalement symptomatique, pour soulager les douleurs par les antalgiques et les anti-inflammatoires non stéroïdiens. Les bisphosphonates sont couramment utilisés.11 Le traitement chirurgical est utile en cas de complication (compression nerveuse ou vasculaire notamment) ; il consiste à allonger le tendon, à exciser l’os hyperostotique, à pratiquer des ostéotomies, des sympathectomies et des amputations.3 Il est suivi d’une rééducation.
Le pronostic est variable et dépend de la localisation anatomique, de l’extension aux tissus mous et des modifications de ces derniers. La mélorhéostose ne réduit pas la durée de vie, mais la morbidité peut être considérable. La maladie évolue lentement, de manière chronique, avec des périodes d’exacerbation. Une récidive est généralement attendue après excision chirurgicale.12
L’apparition de cette maladie rare dans l’enfance est insidieuse, et le premier symptôme est généralement une douleur due à la formation osseuse sous-périostée. Les limitations de mouvements et les déformations articulaires se développent progressivement.1 Des modifications cutanées peuvent être observées dans environ 17 % des cas et inclure une hyperpigmentation de la peau sus-jacente et une sclérodermie. La mélorhéostose touche principalement les os longs des membres supérieurs et inférieurs, ainsi que les os courts de la main et du pied, mais rarement le squelette axial.2,3 Elle peut être associée à des tumeurs, notamment le sarcome ostéogénique, l’histiocytome fibreux malin et les tumeurs dermoïdes.4,5
La mélorhéostose peut se présenter sous une forme monostotique ou polyostotique. Les anomalies sont confinées à un côté du corps (hémimélique) ou à un seul membre (monomélique), surtout les membres inférieurs. La variante monomélique est la présentation la plus courante de cette maladie rare.6 Elle peut être associée à des malformations vasculaires, à des masses de tissus mous adjacentes à l’os affecté et à une sclérodermie de la peau sus-jacente.7,8,9
Il n’y a pas d’anomalie biologique en particulier du métabolisme phosphocalcique. Le diagnostic est radiologique. Les lésions se traduisent par une hyperostose corticale s’étendant « en coulée de bougie » souvent le long d’une diaphyse et pouvant s’associer à des calcifications ou ossifications des parties molles. La scintigraphie osseuse, le scanner et l’imagerie par résonance magnétique (IRM) peuvent être utiles pour le bilan d’extension des lésions.
Le diagnostic différentiel se fait surtout avec l’ostéosarcome paraostéal, les myosites ossifiantes ou les hématomes calcifiés. Les résultats histologiques sont généralement non spécifiques et montrent souvent une formation osseuse dense, mélange d’éléments osseux matures et immatures.9 L’activité ostéoclastique n’est pas une caractéristique dominante ; cependant, l’activité ostéoblastique le long des marges osseuses est fréquente.10 L’analyse histologique est peu contributive pour le diagnostic positif.
Le traitement est principalement symptomatique, pour soulager les douleurs par les antalgiques et les anti-inflammatoires non stéroïdiens. Les bisphosphonates sont couramment utilisés.11 Le traitement chirurgical est utile en cas de complication (compression nerveuse ou vasculaire notamment) ; il consiste à allonger le tendon, à exciser l’os hyperostotique, à pratiquer des ostéotomies, des sympathectomies et des amputations.3 Il est suivi d’une rééducation.
Le pronostic est variable et dépend de la localisation anatomique, de l’extension aux tissus mous et des modifications de ces derniers. La mélorhéostose ne réduit pas la durée de vie, mais la morbidité peut être considérable. La maladie évolue lentement, de manière chronique, avec des périodes d’exacerbation. Une récidive est généralement attendue après excision chirurgicale.12
Références
1. Biaou O, Avimadje M, Guira O, Adjagba A, Zannou M, Hauzeur JP. Melorheostosis with bilateral involvement in a black African patient. Joint Bone Spine 2004;71:70-2.
2. Greenspan A, Azouz EM. Bone dysplasia series. Melorheostosis: Review and update. Can Assoc Radiol J 1999;50:324-30.
3. Freyschmidt J. Melorheostosis: A review of 23 cases. EurRadiol 2001;11:474-9.
4. Baer SC, Ayala AG, Ro JY, Yasko AW, Raymond AK, Edeiken J. Case report 843. Malignant fibrous histiocytoma of the femur arising in melorheostosis. Skeletal Radiol 1994;23:310-4.
5. Murphy M, Kearns S, Cavanagh M, O’Connell D, Hurson B. Occurrence of osteosarcoma in a melorheostotic femur. Ir Med J 2003;96(2):55-6.
6. Zeiller SC, Vaccaro AR, Wimberley DW, Albert TJ, Harrop JS, Hilibrand AS. Severe myelopathy resulting from melorheostosis of the cervicothoracic spine: A case report. J Bone Joint Surg Am 2005;87:2759-62.
7. Morris JM, Samilson RL, Corley CL. Melorheostosis. Review of the literature and report of an interesting case with nineteen year follow up. J Bone Joint Surg 1963;45A:1191-2000.
8. Judkiewicz AM, Murphey MD, Resnik CS, Newberg AH, Temple HT, Smith WS. Advanced imaging of melorheostosis with emphasis on MRI. Skeletal Radiol 2001;30(8):447-53.
9. Ethunandan M, Khosla N, Tilley E, Webb A. Melorheostosis involving the craniofacial skeleton. J Craniofac Surg 2004;15:1062-5.
10. Campbell CJ, Papademetriou T, Bonfiglio M. Melorheostosis: A report of the clinical, roentgenographic, and pathological findings in fourteen cases. J Bone Joint Surg Am 1968;50:1281-304.
11. Donath J, Poor G, Kiss C, Fornet B, Genant H. Atypical form of active melorheostosis and its treatment with bisphosphonate. Skeletal Radio. 2002;31(12):709-13.
12. Goldman AB, Schneider R, Huvos AS, Lane J. Case report 778. Melorheostosis presenting as two soft-tissue masses with osseous changes limited to the axial skeleton. Skeletal Radiol 1993;22(3):206-10.
2. Greenspan A, Azouz EM. Bone dysplasia series. Melorheostosis: Review and update. Can Assoc Radiol J 1999;50:324-30.
3. Freyschmidt J. Melorheostosis: A review of 23 cases. EurRadiol 2001;11:474-9.
4. Baer SC, Ayala AG, Ro JY, Yasko AW, Raymond AK, Edeiken J. Case report 843. Malignant fibrous histiocytoma of the femur arising in melorheostosis. Skeletal Radiol 1994;23:310-4.
5. Murphy M, Kearns S, Cavanagh M, O’Connell D, Hurson B. Occurrence of osteosarcoma in a melorheostotic femur. Ir Med J 2003;96(2):55-6.
6. Zeiller SC, Vaccaro AR, Wimberley DW, Albert TJ, Harrop JS, Hilibrand AS. Severe myelopathy resulting from melorheostosis of the cervicothoracic spine: A case report. J Bone Joint Surg Am 2005;87:2759-62.
7. Morris JM, Samilson RL, Corley CL. Melorheostosis. Review of the literature and report of an interesting case with nineteen year follow up. J Bone Joint Surg 1963;45A:1191-2000.
8. Judkiewicz AM, Murphey MD, Resnik CS, Newberg AH, Temple HT, Smith WS. Advanced imaging of melorheostosis with emphasis on MRI. Skeletal Radiol 2001;30(8):447-53.
9. Ethunandan M, Khosla N, Tilley E, Webb A. Melorheostosis involving the craniofacial skeleton. J Craniofac Surg 2004;15:1062-5.
10. Campbell CJ, Papademetriou T, Bonfiglio M. Melorheostosis: A report of the clinical, roentgenographic, and pathological findings in fourteen cases. J Bone Joint Surg Am 1968;50:1281-304.
11. Donath J, Poor G, Kiss C, Fornet B, Genant H. Atypical form of active melorheostosis and its treatment with bisphosphonate. Skeletal Radio. 2002;31(12):709-13.
12. Goldman AB, Schneider R, Huvos AS, Lane J. Case report 778. Melorheostosis presenting as two soft-tissue masses with osseous changes limited to the axial skeleton. Skeletal Radiol 1993;22(3):206-10.
Une question, un commentaire ?