La tendance actuelle en radiothérapie, grâce à trois innovations notables, est de délivrer de hautes doses d’irradiation dans un volume cible toujours mieux défini, et donc plus restreint, afin de protéger les organes critiques et d’optimiser ainsi le rapport efficacité-tolérance.
La radiothérapie est un des traitements les plus efficaces du cancer avec un rapport coût-efficacité très favorable. Parmi les patients guéris d’un cancer, au moins 40 % ont reçu une radiothérapie, seule ou associée à d’autres thérapeutiques. Environ 200 000 nouveaux patients sont traités par irradiation chaque année en France. C’est un traitement efficace sur les symptômes et bien toléré, y compris chez les patients fragiles et/ou âgés. Depuis la naissance de la radiothérapie en 1895, de notables progrès ont eu lieu. Ces dernières années ont été particulièrement riches en innovations technologiques comme la radiothérapie conformationnelle avec modulation d’intensité, la radiothérapie asservie à la respiration, et la radiothérapie en conditions stéréotaxiques. Prochainement, l’intelligence artificielle et la protonthérapie vont potentiellement ouvrir la voie à de nouveaux progrès notamment en termes de tolérance.
Radiothérapie conformationnelle avec modulation d’intensité
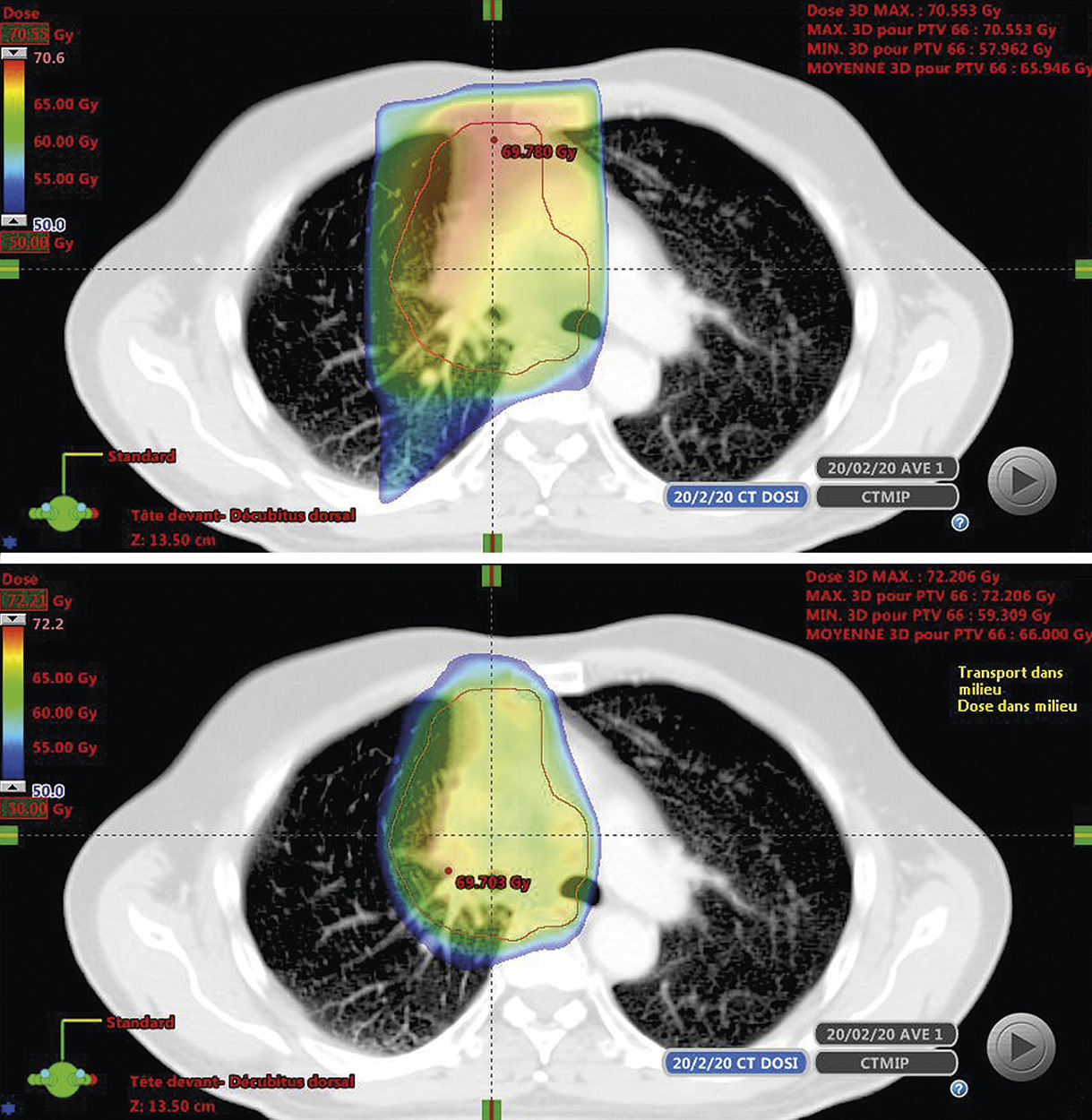
Il y a une quinzaine d’années, le développement de nouveaux accélérateurs linéaires avec collimateur multilames a permis une meilleure conformation et une intensité de dose modulée de grande précision. Cette technique appelée « radiothérapie conformationnelle avec modulation d’intensité » (RCMI) permet d’obtenir une distribution de dose parfaitement adaptée au volume cible. L’ arcthérapie dynamique est une nouvelle technique de RCMI qui délivre une radiothérapie modulée rotationnelle et volumétrique à la différence de la RCMI « classique » qui utilise plusieurs séries de faisceaux fixes. Ces deux techniques permettent de réaliser une irradiation très conformationnelle où les courbes d’isodoses moulent la forme géométrique des volumes-cibles.1 Elles permettent de créer des gradients de dose très importants et ainsi réduit la dose reçue par les tissus sains même s’ils sont proches du tissu tumoral (fig. 1 ). L’une des évolutions récentes de la radiothérapie conformationnelle avec modulation d’intensité quand elle est combinée à un guidage par l’image en salle de traitement (image guided radiotherapy [IGRT]) conduit à une radiothérapie dite « adaptative » plus précise car tenant compte quasiment en temps réel des variations anatomiques du volume-cible ou des organes à risque au cours de l’irradiation. La grande majorité des localisations tumorales, notamment les cancers de la prostate, du col utérin et du canal anal, profitent de ces progrès techniques même si la Haute Autorité de santé (HAS) peine à les valider selon ses critères méthodologiques classiques.
Irradiation avec asservissement respiratoire
La prise en compte des mouvements respiratoires a toujours été une préoccupation majeure de la radiothérapie thoracique et abdominale. Le développement de la radiothérapie conformationnelle avec modulation d’intensité l’a encore accentuée. En effet, la taille des champs d’irradiation diminuant, il est devenu nécessaire d’évaluer très précisément les mouvements des organes intra- ou extrathoraciques induits par la respiration et/ou, si possible, de les contrôler. Récemment, une solution technologique a été développée pour contrôler les mouvements respiratoires et délivrer l’irradiation à un moment précis, planifié à l’avance. C’est ce que l’on nomme le « gating » respiratoire. Différentes techniques de « gating » respiratoire existent actuellement. Deux approches peuvent être isolées : soit la respiration du patient est bloquée pendant l’acquisition ou l’irradiation ; soit le patient respire librement et le déclenchement des différents appareils s’effectue automatiquement – est « synchronisé » – à un niveau respiratoire donné. Une troisième stratégie, appelée « tracking », propose d’utiliser un robot pour suivre les mouvements de la tumeur, ou d’intégrer les déplacements respiratoires dans les mouvements de l’accélérateur linéaire. Les nombreuses études cliniques actuellement disponibles confirment l’intérêt de ces dispositifs notamment en ce qui concerne la protection du tissu sain pulmonaire et cardiaque.2
Radiothérapie en conditions stéréotaxiques
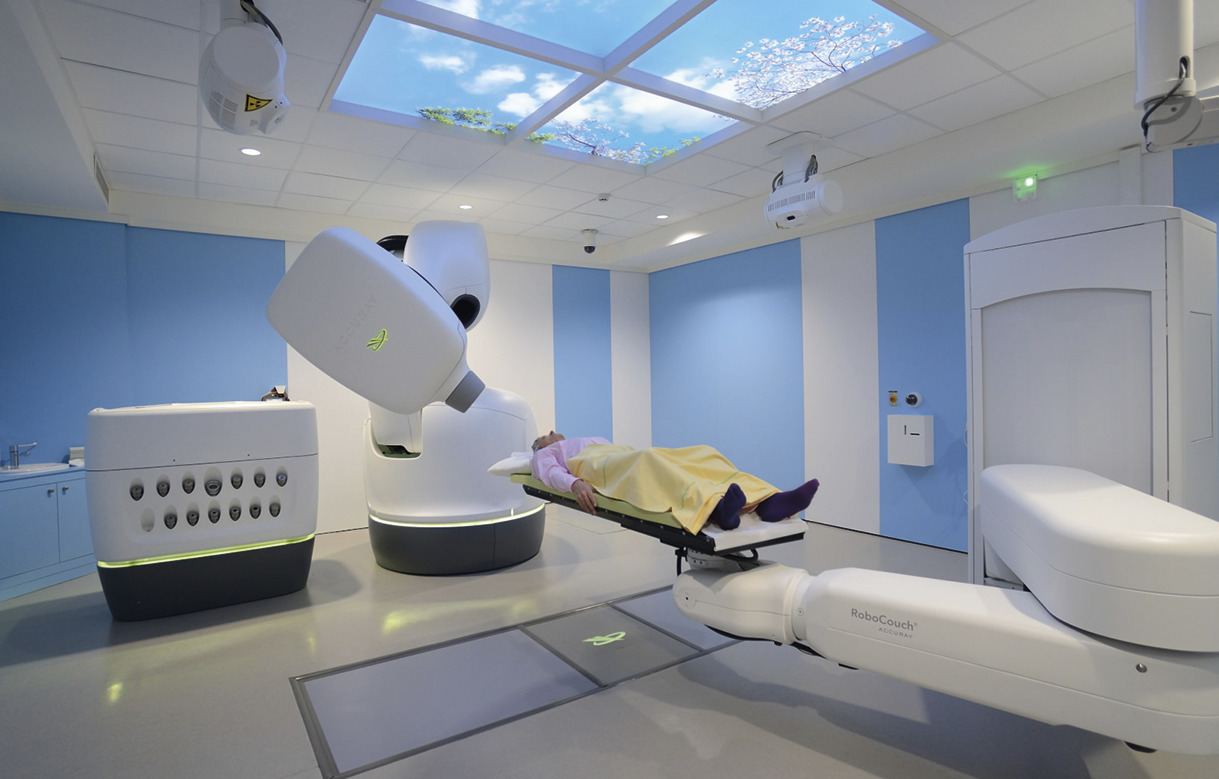
La radiothérapie en conditions stéréotaxiques (SBRT) représente un changement fondamental dans la pratique de la radiothérapie telle qu’elle a été développée depuis un peu plus d’un siècle. Elle se définit classiquement comme la délivrance d’une très forte dose de rayonnement dans un volume restreint, habituellement d’un diamètre inférieur ou égal à 3 cm, plus rarement inférieur ou égal 5 cm, en quelques fractions (de 3 à 8 en général). Elle nécessite un repérage stéréotaxique pour obtenir une précision millimétrique dans la mise en place des faisceaux de radiothérapie. Beaucoup d’extrapolations biologiques théoriques ont été publiées dans la littérature pour expliquer les bons résultats de la SBRT sans qu’un modèle particulier soit réellement validé. Certains auteurs ont suggéré l’intervention d’une composante vasculaire ; d’autres ont avancé une médiation immune facilitée par la présentation d’une grande quantité d’antigènes tumoraux suite à la destruction massive de cellules cancéreuses par les fortes doses de radiothérapie. Ce dernier mécanisme est à la base du rationnel justifiant la combinaison récente de la SBRT avec des thérapies ciblant les check-points de la réponse immunitaire (anti-PD1/PD-L1/CTLA4).
Les différentes techniques utilisées, accélérateurs robotisés dédiés de type Cyberknife ou accélérateurs conventionnels adaptés aux conditions stéréotaxiques, permettent toutes une réduction des volumes de traitement en facilitant l’hypofractionnement avec des doses quotidiennes nettement augmentées par rapport à la radiothérapie classique normofractionnée (fig. 2 ). Cette approche offre une dose biologique équivalente bien au-delà de 100 Gy à la cible tumorale tout en minimisant les effets toxiques sur les tissus normaux.
Les premières études publiées de radiothérapie en conditions stéréotaxiques remontent au milieu des années 1990 et se sont surtout attachées aux petites lésions pulmonaires T1 ou T2N0 chez des patients le plus souvent inopérables pour des raisons médicales. Si leurs résultats sont assez hétérogènes avec des taux de contrôle local (entre 80 et 100 % à 2 ans) et de survie très élevés (entre 56 et 80 % à 2 ans), leurs taux de toxicité tardive restent relativement comparables et acceptables, inférieurs à 20 % de grade ≥ 3. Cette technique de haute précision est un traitement bien toléré même chez les patients les plus âgés et fragiles. Ainsi, elle peut être proposée à des patients ayant des capacités respiratoires très limitées, par exemple chez des patients pneumonectomisés, et elle peut être répétée chez un même patient.
Les autres localisations, cérébrales, osseuses, ganglionnaires, voire surrénaliennes, sont également de bonnes indications. Dans ces localisations extrapulmonaires, les séries sont encore hétérogènes mais elles rapportent toutes un taux de contrôle autour de 80 %. La radiothérapie en conditions stéréotaxiques cérébrale permet de protéger au mieux le cerveau sain et n’obère pas la possibilité de délivrer une irradiation de l’encéphale en totalité, plus classique, en cas de progression ultérieure diffuse de la maladie métastatique.3 L’irradiation du foie demande beaucoup d’attention en raison de risque de perforation des organes creux de voisinage comme l’intestin, l’œsophage et l’estomac. Les ganglions métastatiques représentent également une bonne indication avec des taux de contrôle local pour des ganglions lombo-aortiques ou abdominaux au-dessus de 90 %. Les métastases surrénaliennes sont, en revanche, de plus mauvais pronostic et moins bien contrôlées par la radiothérapie en conditions stéréotaxiques.4
Les différentes techniques utilisées, accélérateurs robotisés dédiés de type Cyberknife ou accélérateurs conventionnels adaptés aux conditions stéréotaxiques, permettent toutes une réduction des volumes de traitement en facilitant l’hypofractionnement avec des doses quotidiennes nettement augmentées par rapport à la radiothérapie classique normofractionnée (
Les premières études publiées de radiothérapie en conditions stéréotaxiques remontent au milieu des années 1990 et se sont surtout attachées aux petites lésions pulmonaires T1 ou T2N0 chez des patients le plus souvent inopérables pour des raisons médicales. Si leurs résultats sont assez hétérogènes avec des taux de contrôle local (entre 80 et 100 % à 2 ans) et de survie très élevés (entre 56 et 80 % à 2 ans), leurs taux de toxicité tardive restent relativement comparables et acceptables, inférieurs à 20 % de grade ≥ 3. Cette technique de haute précision est un traitement bien toléré même chez les patients les plus âgés et fragiles. Ainsi, elle peut être proposée à des patients ayant des capacités respiratoires très limitées, par exemple chez des patients pneumonectomisés, et elle peut être répétée chez un même patient.
Les autres localisations, cérébrales, osseuses, ganglionnaires, voire surrénaliennes, sont également de bonnes indications. Dans ces localisations extrapulmonaires, les séries sont encore hétérogènes mais elles rapportent toutes un taux de contrôle autour de 80 %. La radiothérapie en conditions stéréotaxiques cérébrale permet de protéger au mieux le cerveau sain et n’obère pas la possibilité de délivrer une irradiation de l’encéphale en totalité, plus classique, en cas de progression ultérieure diffuse de la maladie métastatique.3 L’irradiation du foie demande beaucoup d’attention en raison de risque de perforation des organes creux de voisinage comme l’intestin, l’œsophage et l’estomac. Les ganglions métastatiques représentent également une bonne indication avec des taux de contrôle local pour des ganglions lombo-aortiques ou abdominaux au-dessus de 90 %. Les métastases surrénaliennes sont, en revanche, de plus mauvais pronostic et moins bien contrôlées par la radiothérapie en conditions stéréotaxiques.4
Intelligence artificielle et hadrons : perspectives
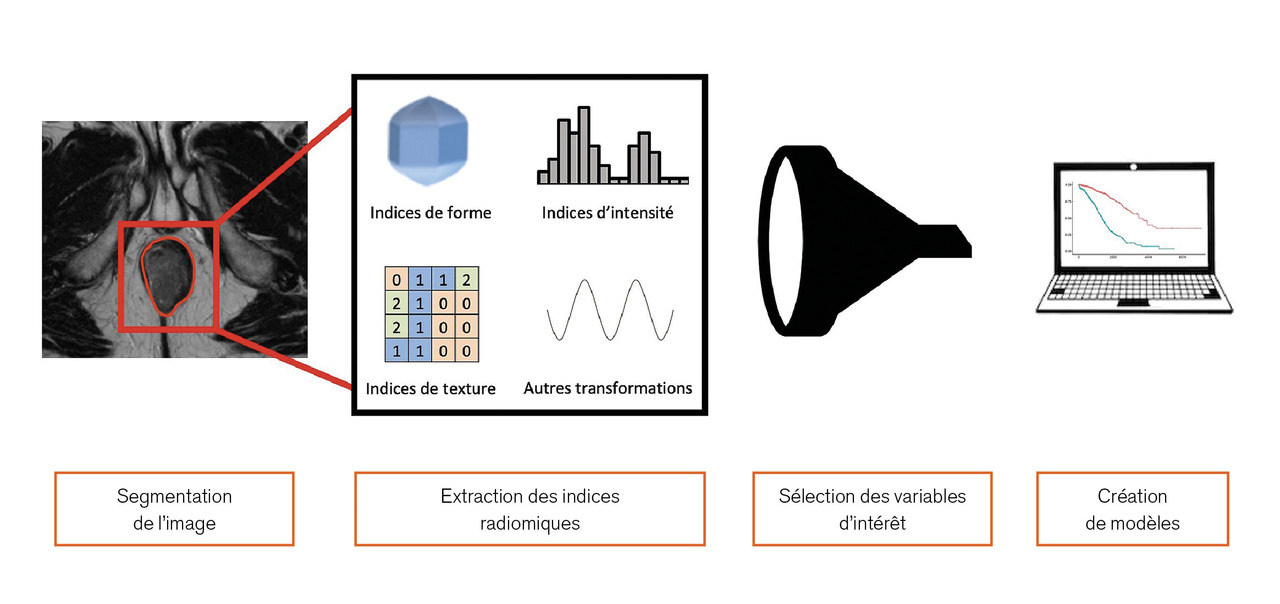
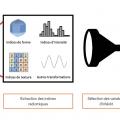
Les progrès récents en oncologie sont en outre étroitement liés aux améliorations en imagerie, omniprésente tout au long du parcours de soins du patient, notamment en radiothérapie. Ces évolutions ont permis une meilleure définition des volumes à irradier et des volumes à protéger, ainsi qu’une meilleure sécurité du traitement. Toutefois, ces imageries pourraient également apporter d’autres informations jusqu’alors inutilisées. La radiomique est une discipline visant à extraire à partir d’imageries diverses (principalement tomographie à émission de positons couplée à la tomodensitométrie [TEP-TDM], tomodensitométrie ou imagerie par résonance magnétique) un ensemble de biomarqueurs descriptifs de l’image : indices de forme, de taille, répartition des niveaux de gris, etc. Ces indicateurs sont issus de formules mathématiques plus ou moins complexes appliquées à un volume d’intérêt délimité au préalable sur l’imagerie, et permettent ainsi de mettre en lumière des informations dissimulées au sein de l’image parfois indiscernables par l’œil humain.5 Cette extraction aboutit à l’obtention d’un grand nombre d’indices quantitatifs, à l’instar d’une prise de sang, dont l’association à des variables d’intérêt peut ensuite être recherchée (type histologique tumoral, présence ou non de mutations, par exemple). Des modèles prédictifs de réponse ou de toxicité au traitement peuvent également être développés dans une optique de médecine personnalisée, en incluant ces nouvelles données dans des algorithmes de « machine-learning » aux côtés des données « classiques » (cliniques, histologiques, biologiques, voire génomique) et permettre d’en améliorer les performances (fig. 3 ).6 Appliqués dans des domaines divers, les résultats semblent prometteurs pour des divers cancers primitifs. Par exemple, allier dans un modèle d’intelligence artificielle une analyse radiomique pré- ou post-chimioradiothérapie néo-adjuvante aux données cliniques d’un patient atteint d’un cancer du rectum localement avancé pourrait permettre d’orienter, en fonction de la réponse au traitement prédite, vers une exérèse totale du mésorectum ou une tumorectomie, voire une simple surveillance.7
Un autre domaine de progrès concerne l’utilisation d’autres rayonnements que les photons X. Le terme « hadronthérapie » inclut ainsi une large panoplie de particules utilisées, abandonnées ou potentiellement applicables à la radiothérapie incluant les protons, les neutrons, des ions légers (carbone) et des ions lourds. Les protons (protonthérapie) sont les particules les plus utilisées dans le monde. Par rapport aux photons X des accélérateurs linéaires classiques, les protons sont caractérisés par un dépôt de dose élevé sur une très courte distance en fin de parcours (appelé « pic de Bragg »). Cette propriété physique spécifique limite l’irradiation aux tissus sains avoisinant le volume cible et facilite ainsi le traitement de tumeurs très proches d’organes sains très radiosensibles. Sur le plan clinique, certaines indications sont maintenant validées, c’est le cas des tumeurs oculaires, des chordomes ou chondrosarcomes de la base du crâne. D’autres sont en cours d’évaluation comme les méningiomes, les tumeurs du cavum localement évolués, et certaines tumeurs pédiatriques. Dans ce domaine des protons, des nouveautés se préparent en particulier par l’évolution vers une compacité plus grande des cyclotrons amenant à moyen terme à une plus grande diffusion et une meilleure intégration de la protonthérapie dans les plateaux techniques traditionnels.8
Un autre domaine de progrès concerne l’utilisation d’autres rayonnements que les photons X. Le terme « hadronthérapie » inclut ainsi une large panoplie de particules utilisées, abandonnées ou potentiellement applicables à la radiothérapie incluant les protons, les neutrons, des ions légers (carbone) et des ions lourds. Les protons (protonthérapie) sont les particules les plus utilisées dans le monde. Par rapport aux photons X des accélérateurs linéaires classiques, les protons sont caractérisés par un dépôt de dose élevé sur une très courte distance en fin de parcours (appelé « pic de Bragg »). Cette propriété physique spécifique limite l’irradiation aux tissus sains avoisinant le volume cible et facilite ainsi le traitement de tumeurs très proches d’organes sains très radiosensibles. Sur le plan clinique, certaines indications sont maintenant validées, c’est le cas des tumeurs oculaires, des chordomes ou chondrosarcomes de la base du crâne. D’autres sont en cours d’évaluation comme les méningiomes, les tumeurs du cavum localement évolués, et certaines tumeurs pédiatriques. Dans ce domaine des protons, des nouveautés se préparent en particulier par l’évolution vers une compacité plus grande des cyclotrons amenant à moyen terme à une plus grande diffusion et une meilleure intégration de la protonthérapie dans les plateaux techniques traditionnels.8
Une vraie révolution en pratique quotidienne
La tendance actuelle en radiothérapie est de délivrer de hautes doses d’irradiation dans un volume cible toujours mieux défini, et donc plus restreint, afin d’optimiser le rapport efficacité-tolérance. La radiothérapie bénéficie aujourd’hui de la convergence de trois axes d’amélioration : une meilleure définition de la cible tumorale grâce à l’intégration de l’imagerie anatomique ou fonctionnelle, et maintenant à l’intelligence artificielle ; une optimisation de la distribution de la dose au volume cible par l’utilisation de nouvelles modalités de grande précision (RCMI, SBRT, hadronthérapie) ; et enfin la prise en compte des variations anatomiques en cours d’irradiation par la radiothérapie guidée par l’image et l’asservissement respiratoire (v. tableau ). Pour sa part, la radiothérapie en conditions stéréotaxiques représente un changement fondamental dans la pratique de la radiothérapie. Elle est maintenant considérée comme la technique de choix, et équivalente à la chirurgie, pour les petites tumeurs ou les oligométastases pulmonaires, cérébrales et hépatiques chez les patients médicalement inopérables ou à risque. Dans ce contexte, ces technologies très complexes, amenant à une réelle révolution dans la pratique quotidienne, induisent des investissements humains et matériels extrêmement lourds. Elles possèdent cependant un indice thérapeutique jamais atteint.
Références
1. Pacelli R, Caroprese M, Palma G, et al. Technological evolution of radiation treatment: Implications for clinical applications. Semin Oncol 2019;46:193-201.
2. Giraud P, Morvan E, Claude L, et al. Respiratory gating techniques for optimization of lung cancer radiotherapy. J Thorac Oncol 2011;6:2058-68.
3. Giraud Ph, Tournat H, Kreps S, et al. Stereotactic body radiotherapy of oligometastases: Main pending trials and to come in France. Cancer Radiother 2019;23:496-9.
4. Otake S, Goto T. Stereotactic radiotherapy for oligometastasis. Cancer 2019;11:4-13.
5. Lambin P, Rios-Velazquez E, Leijenaar R, et al. Radiomics: extracting more information from medical images using advanced feature analysis. Eur J Cancer 2012;48:441-6.
6. Arimura H, Soufi M, Kamezawa H, et al. Radiomics with artificial intelligence for precision medicine in radiation therapy. J Radiat Res 2019;60:1507.
7. Bibault JE, Xing L, Giraud P, et al. Radiomics: a primer for the radiation oncologist. Cancer Radiother 2020. doi : 10.1016/j.canrad.2020.01.011
8. Doyen J, Bondiau PY, Benezery K, et al. Indications and results for protontherapy in cancer treatments. Cancer Radiother 2016;20:513-8.
2. Giraud P, Morvan E, Claude L, et al. Respiratory gating techniques for optimization of lung cancer radiotherapy. J Thorac Oncol 2011;6:2058-68.
3. Giraud Ph, Tournat H, Kreps S, et al. Stereotactic body radiotherapy of oligometastases: Main pending trials and to come in France. Cancer Radiother 2019;23:496-9.
4. Otake S, Goto T. Stereotactic radiotherapy for oligometastasis. Cancer 2019;11:4-13.
5. Lambin P, Rios-Velazquez E, Leijenaar R, et al. Radiomics: extracting more information from medical images using advanced feature analysis. Eur J Cancer 2012;48:441-6.
6. Arimura H, Soufi M, Kamezawa H, et al. Radiomics with artificial intelligence for precision medicine in radiation therapy. J Radiat Res 2019;60:1507.
7. Bibault JE, Xing L, Giraud P, et al. Radiomics: a primer for the radiation oncologist. Cancer Radiother 2020. doi : 10.1016/j.canrad.2020.01.011
8. Doyen J, Bondiau PY, Benezery K, et al. Indications and results for protontherapy in cancer treatments. Cancer Radiother 2016;20:513-8.