D’après : Vignes S, Essig M. Item 257. Œdèmes des membres inférieurs localisés ou généralisés. Rev Prat 2024 ;74(3) ;333 - 41.
Le terme « œdème » désigne toute accumulation anormale de liquide dans un compartiment de l’organisme, plus particulièrement dans son secteur interstitiel. L’œdème des membres inférieurs (OMI) est l’expression clinique d’un œdème interstitiel de cause générale ou locorégionale s’exprimant préférentiellement au niveau des membres inférieurs en raison de l’orthostatisme.
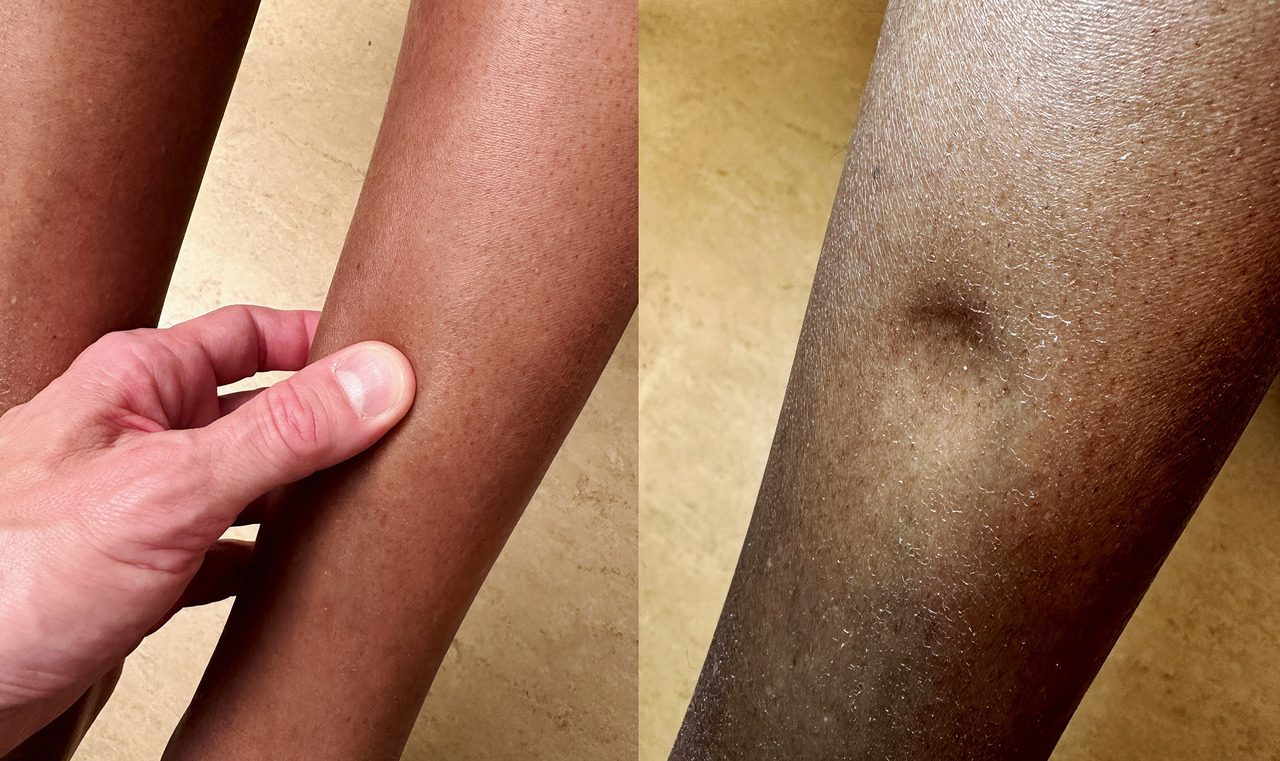
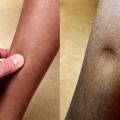
Le diagnostic positif d’OMI, clinique, est habituellement facile : augmentation de volume d’un ou des deux membres inférieurs, notamment au niveau du mollet et de la région rétromalléolaire, et signe du godet – dépression du tissu sous-cutané persistant quelques secondes après une pression digitale –, à rechercher par palpation de la crête tibiale antérieure (fig. 1).
Le diagnostic étiologique est, lui, plus difficile et fait appel aux données de l’interrogatoire, de l’examen clinique et des examens complémentaires orientés (cf. tableau 1).
Le traitement est avant tout celui de la cause, souvent associé à un traitement symptomatique – régime peu salé, diurétique avec posologie adaptée à la natriurèse (natriurèse cible de 180 mmol/24 h pour obtenir une diminution des œdèmes d’environ 1 L) et compressions élastiques.
Causes générales
Les trois principales sont les cardiopathies, les néphropathies et les hépatopathies.
Cardiopathies
Trois grandes causes cardiaques sont décrites : l’insuffisance cardiaque (IC) gauche à FEVG abaissée (IC systolique) ou conservée (IC diastolique) ; l’IC droite (HTA pulmonaire, cœur pulmonaire postembolique ou secondaire aux bronchopathies chroniques obstructives) ; plus rarement, des œdèmes peuvent être observés lors d’une IC à débit cardiaque élevé (fistules artérioveineuses à haut débit, béribéri par carence en vitamine B1, ou hyperthyroïdie) ou en cas de péricardite chronique due à un épaississement péricardique responsable d’une constriction cardiaque et d’une adiastolie progressive.
L’examen clinique peut retrouver :
- des œdèmes mous, indolores, déclives (touchant les lombes si le patient est allongé, et des OMI en orthostatisme), prenant le godet, bilatéraux et symétriques, parfois associés à des épanchements des séreuses (plèvre) ;
- des signes d’insuffisance ventriculaire droite (hépatomégalie, reflux hépatojugulaire, turgescence jugulaire, souffle d’insuffisance tricuspidienne à l’auscultation cardiaque) ;
- des signes d’insuffisance ventriculaire gauche (crépitants à l’auscultation pulmonaire, bruit de galop à l’auscultation cardiaque).
Le bilan comprend : dosage du peptide natriurétique NT-proBNP, ECG, échocardiographie, IRM cardiaque, radiographie thoracique de face, cathétérisme droit.
Néphropathies
Les OMI sont l’un des signes cliniques des néphropathies d’origine glomérulaire ou de la diminution de l’excrétion sodée associée à la progression de la maladie rénale chronique.
Des œdèmes blancs, mous, indolores, bilatéraux imposent de rechercher une protéinurie très rapidement (bandelette urinaire ou dosage du ratio protéinurie/créatininurie [RPC] sur un échantillon d’urine).
Une protéinurie significative (RPC > 300 mg/g) doit faire réaliser un bilan plus large : échographie rénale, mesure de la fonction rénale, de l’albuminémie, et ECBU. L’ensemble du tableau syndromique oriente, dès les premiers examens, vers certaines lésions histologiques glomérulaires qui doivent être confirmées par biopsie rénale (tableau 2).
Hépatopathies
Les OMI s’observent au cours des cirrhoses, quelle qu’en soit la cause, et sont souvent associés à une ascite.
Le diagnostic est fondé sur l’histoire de la pathologie hépatique chronique, les signes d’insuffisance hépatique et d’hypertension portale (ictère, angiomes stellaires, hépatomégalie, ascite, circulation veineuse collatérale, signes d’insuffisance hépatocellulaire : baisse du TP, diminution du facteur V, hypoalbuminémie).
Des OMI peuvent aussi s’observer en cas d’hypertension portale sans cirrhose au cours des thromboses des veines hépatiques (syndrome de Budd-Chiari) ou des maladies veino-occlusives associées à la greffe de cellules souches hématopoïétiques.
Origine carentielle ou digestive
Des OMI peuvent survenir en cas de dénutrition profonde (anorexie mentale, gastrectomie, après chirurgie bariatrique, sujets âgés et isolés, précarité), ou de pathologies digestives associées à une hypoalbuminémie.
Les principales causes de gastro-entéropathies exsudatives et malabsorption sont résumées dans le tableau 3. Une carence martiale ou vitaminique, voire une hypocalcémie, oriente vers une malabsorption digestive associée. Les explorations spécifiques (endoscopies, biopsies…) sont orientées par les autres éléments du tableau syndromique.
Médicaments
De nombreuses classes médicamenteuses peuvent être incriminés, par des mécanismes physiopathologiques très divers (tableau 4).
Augmentation de la perméabilité capillaire
C’est une situation rare, le plus souvent brutale, survenant sous la forme de crises paroxystiques locales ou généralisées. Dans ce dernier cas (syndrome d’hyperperméabilité capillaire idiopathique ou syndrome de Clarkson), les OMI sont un symptôme secondaire en regard de la gravité du tableau général, dominé par un état de choc sévère nécessitant un remplissage massif pour maintenir l’hémodynamique. Il faut rechercher systématiquement une gammapathie monoclonale.
Œdèmes locorégionaux sans signe inflammatoire
Œdèmes d’origine veineuse
TVP : un œdème récent unilatéral non inflammatoire est évocateur. Le diagnostic doit être confirmé par un écho-doppler veineux. Les D-dimères ont une bonne valeur prédictive négative. Un œdème bilatéral asymétrique peut être lié à une thrombose de la veine cave inférieure.
Insuffisance veineuse chronique : l’œdème est le plus souvent bilatéral, parfois asymétrique, prédominant au niveau des chevilles sans atteinte de l’avant-pied (à la différence du lymphœdème), réversible après décubitus. Signes associés : sensation de jambes lourdes, télangiectasies/varicosités, varices, troubles trophiques cutanés (pigmentation, eczéma, hypodermite : dermite ocre), ulcère veineux cicatrisé, ulcère veineux actif. L’écho-doppler veineux est l’examen clé pour évaluer la fonction.
Insuffisance veineuse post-thrombotique : le syndrome post-thrombotique correspond aux séquelles anatomiques et hémodynamiques de TVP.
Compressions veineuses par un kyste poplité, compression de la veine iliaque commune gauche par l’artère iliaque commune droite et la surface osseuse du sacrum appelé syndrome de Cockett (ou de May-Thurner), compression des veines du petit bassin ou de la veine cave par des adénopathies, une tumeur, un anévrisme artériel ou une fibrose rétropéritonéale (médicaments, cancers…)
Diagnostics différentiels
Les OMI sont à différencier des augmentations de volume, où la composante tissulaire est majoritaire par rapport à la composante liquidienne.
Les lymphœdèmes sont des augmentations de volume d’un ou des deux membres inférieurs classés en :
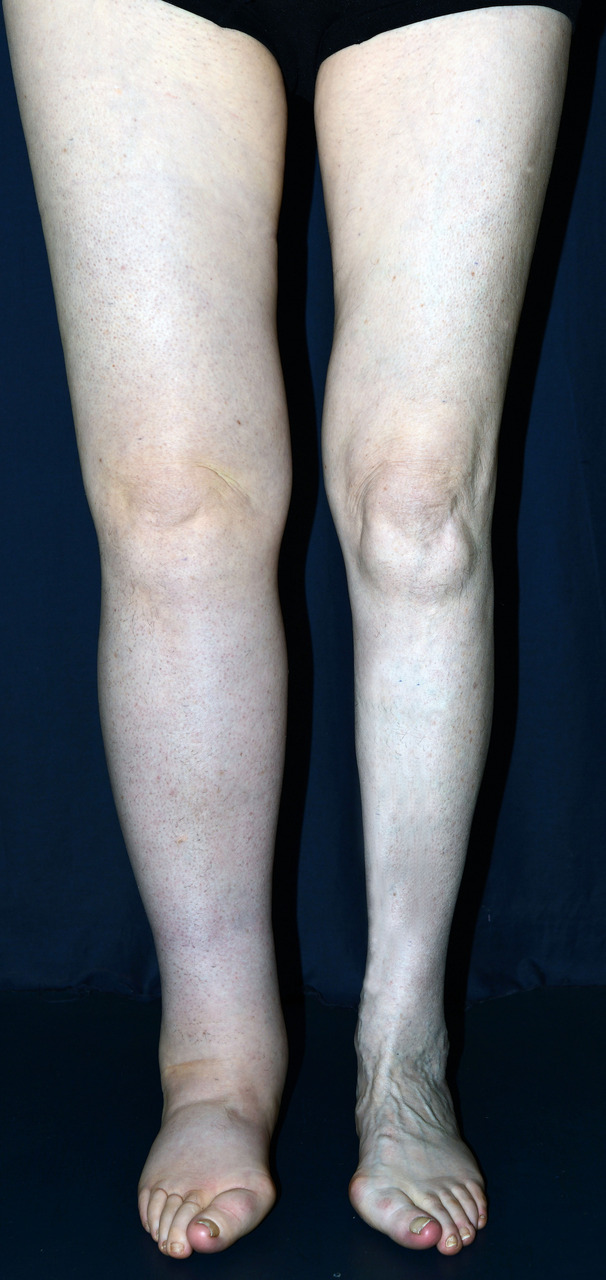
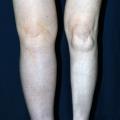
- formes primaires (fig. 2) : d’origine constitutionnelle, parfois familiale (maladie de Milroy, liée à un variant pathogène du gène VEGFR- 3). C’est un diagnostic d’élimination, après avoir écarté les causes citées plus haut et un syndrome compressif abdominopelvien (scanner/IRM pelvien, TEP-scan. L’atteinte débute par le pied avec des formes bilatérales sous-gonales et des formes unilatérales touchant le membre en totalité ;
- formes secondaires : après traitements de cancers (curage ganglionnaire parfois associé à de la radiothérapie). L’atteinte peut être uni- ou bilatérale, asymétrique et ne pas toucher le pied.
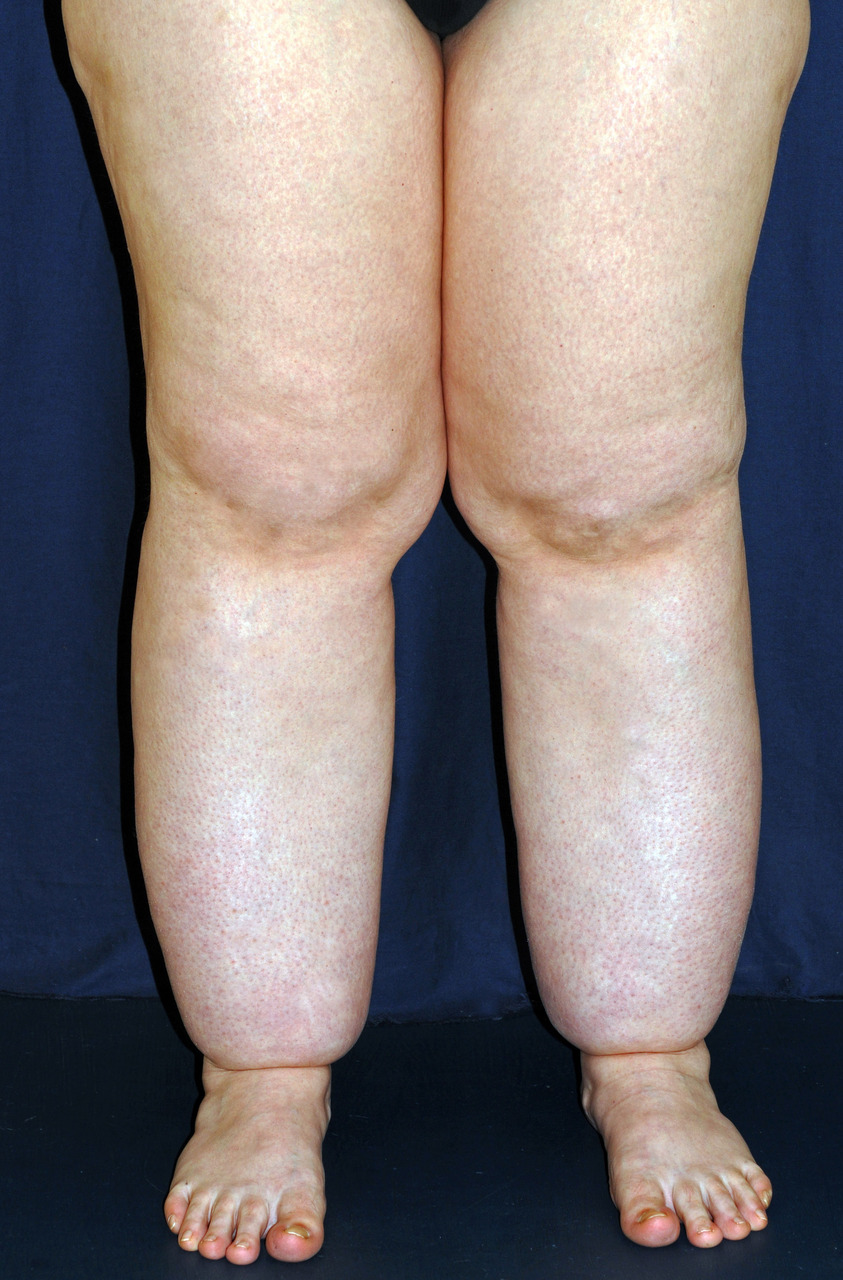
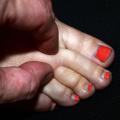
Le signe de Stemmer est pathognomonique : il s’agit de l’impossibilité de plisser la peau de la face dorsale, ou de la base du deuxième orteil (fig. 3). La principale complication est la dermohypodermite bactérienne non nécrosante (érysipèle).
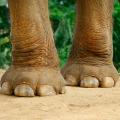
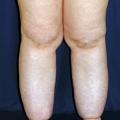
Entité très mal connue, le lipœdème correspond à une répartition anormale, symétrique, de tissu adipeux des hanches jusqu’aux genoux, voire aux chevilles (fig. 4). Il touche quasi exclusivement les femmes obèses, avec une histoire familiale (dans 40 % des cas) et est caractérisé par des douleurs cutanées spontanées ou lors d’une stimulation minime, ecchymoses spontanées, œdèmes après orthostatisme ou temps chaud, peu d’effet de la perte de poids sur l’aspect, absence d’atteinte du pied ou de signe de Stemmer.
Le myxœdème prétibial, lié à une maladie de Basedow, prend la forme d’un œdème prenant peu le godet, mais a parfois un aspect pseudotumoral en rapport avec des dépôts de mucine dans les tissus. Les lésions sont irréversibles, même après traitement de l’hyperthyroïdie.
Enfin, les syndromes hypertrophiques sont des maladies rares (syndromes hypertrophiques liés au gène PIK3CA), avec des mutations génétiques somatiques ou en mosaïque (post-zygotique) pour la plupart, qui entraînent une augmentation d’un ou plusieurs segments de membres : il n’y a pas d’œdèmes mais une augmentation tissulaire (peau, muscle, os…). Le diagnostic est posé dans l’enfance.
Œdèmes locorégionaux avec signes inflammatoires
Cinq causes sont décrites :
- la dermohypodermite bactérienne non nécrosante, avec des signes généraux de survenue brutale (fièvre élevée, frissons), puis rougeur, douleur, augmentation de volume du membre inférieur associée à des signes cutanés inflammatoires (grosse jambe rouge fébrile). Elle peut être associée au streptocoque (érysipèle), au staphylocoque ou à d’autres germes anaérobies ;
- l’arthrite : un œdème périarticulaire peut accompagner les arthrites, d’origine infectieuse, microcristalline ou auto-immune ;
- le syndrome RS3PE ou polyarthrite aiguë œdémateuse bénigne récidivante du sujet âgé (touchant surtout les hommes de plus de 65 ans) : il associe des arthrites prédominant au niveau des poignets et des mains, un syndrome inflammatoire, une évolution par poussées ; l’évolution est favorable avec une faible dose de corticoïdes ;
- le syndrome douloureux régional complexe (algodystrophie), dont la face chaude se caractérise par un œdème d’aspect pseudo-inflammatoire avec une augmentation de la chaleur locale, une peau luisante et rouge et une hyperhidrose ; lors de la phase froide, l’œdème est froid ;
- la myonécrose, observée principalement au cours du syndrome des loges, correspond à une augmentation de la pression à l’intérieur d’un compartiment fermé par les aponévroses inextensibles compromettant la vitalité musculaire.