Expliquer les missions du médecin du travail et le cadre de son action.
expliquer les modalités de recours au médecin du travail.
expliquer les possibilités d’action préventive du médecin du travail en termes de prévention primaire, secondaire et tertiaire.
Missions du médecin du travail et cadre de son action
Son activité s’articule entre l’action sur le milieu de travail en entreprise et les visites médicales.
Le médecin du travail ne dispense pas de soins à l’exception des situations d’urgence
Action en milieu de travail
Elle a pour but final de faire des propositions adaptées au milieu de travail à l’employeur afin de préserver la santé physique et mentale des travailleurs. C’est un travail de terrain et d’analyse.
Le médecin du travail et son équipe ont libre accès aux lieux de travail. Elle est réalisée en collaboration avec les services chargés des activités de protection des salariés et de prévention des risques professionnels dans l’entreprise ou par l’équipe pluridisciplinaire de santé au travail, sous la conduite du médecin du travail.Elle contribue à l’amélioration des conditions de vie et de travail dans l’entreprise et à adapter les postes, les techniques, les rythmes de travail au salarié.
Les actions en milieux de travail peuvent avoir différents objectifs :
- étude des conditions de travail ;
- inventaire des produits manipulés au sein de l’entreprise ;
- réalisation de mesures (bruit, lumière…) ;
- réalisation de prélèvements d’atmosphère (poussières…) : métrologie ;
- réalisation d’études ergonomiques ;
- réalisation de la fiche d’entreprise.
Évaluation des risques professionnels
Que sont des risques professionnels ?
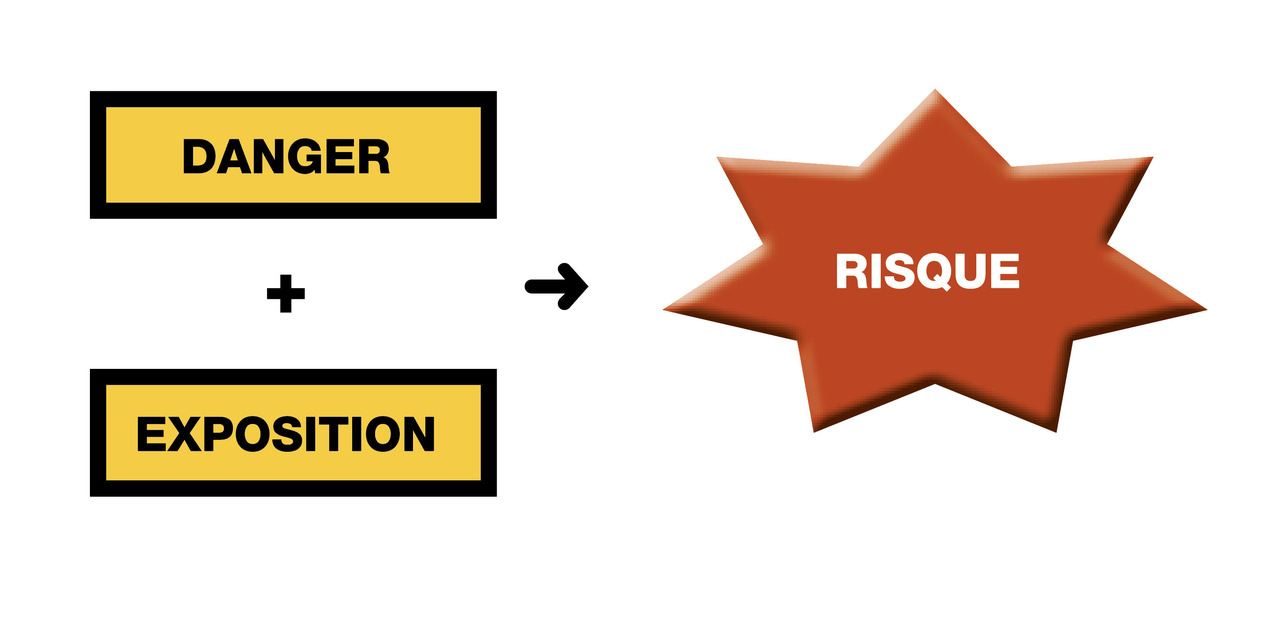
Les risques professionnels sont tout d’abord rencontrés au poste de travail. Un risque apparaît lorsqu’il y existe un danger possible pour la santé (effet allergisant ou cancérogène d’un produit chimique par exemple) et exposition à ce danger (manipulation et contact cutané ou respiratoire avec ces produits chimiques) (fig. 1). S’il n’y a pas exposition malgré la présence d’un danger, il n’y a pas de risque et inversement.Les dangers et leurs effets peuvent être de plusieurs ordres :
- physiques : hypoacousie si niveau sonore trop élevé, électrocution si réseau électrique, coupures avec outils tranchants, syndrome du canal carpien pour les gestes répétitifs du poignet ;
- chimiques : effet cancérogène ou fœto-toxique de certains produits chimiques ;
- biologiques : agents infectieux bactériens, parasitaires, viraux, fongiques ;
- radiologiques : effets des radiations ionisantes et radio-éléments, des radiations UV, des lasers… ;
- psychologiques : psychopathologies au travail: anxiété, dépression, épuisement professionnel en relation avec des conditions de travail délétères.
Comment évalue-t-on les risques professionnels ?
Lorsque le danger est identifié et s’il y a exposition, il va falloir évaluer le niveau de risque présent. Pour cela, il faut déterminer la gravité potentielle du danger et le niveau d’exposition. En effet, le niveau de risque n’est pas le même si le danger est grave et l’exposition fréquente (risque très élevé) ou si le danger est faible et l’exposition peu fréquente (risque très faible).La gravité du danger s’évalue principalement par l’importance du dommage qu’il peut occasionner (effet irritant, allergisant, cancérogène).
Le niveau d’exposition s’évalue par :
- l’identification des sources ;
- l’identification des voies de pénétration (cutanée, respiratoire, digestive) ;
- la mesure des substances dans l’air de travail (métrologie) ;
- le dosage des produits chimiques dans l’organisme (biométrologie).
L’évaluation des risques professionnels est ainsi essentielle dans la pratique du médecin du travail et de l’équipe pluridisciplinaire, elle en est même le point de départ. D’une part, elle va orienter l’examen clinique et paraclinique de chaque travailleur en fonction de ses expositions et déterminer la périodicité nécessaire des visites. D’autre part, l’identification, l’analyse et le classement des risques en fonction de leur fréquence et de leur gravité permettent de définir et de prioriser les actions de prévention les plus appropriées, qu’elles soient techniques, humaines ou organisationnelles.
Comment gère-t-on les risques professionnels ?
Dans un premier temps, il faut identifier la source dangereuse.La première question est :
Peut-on supprimer cette source ?
Si c’est impossible, peut-on la remplacer par quelque chose de moins nocif ?
Si c’est impossible, peut-on empêcher une exposition aux salariés ?
Si c’est impossible, quelles sont les mesures collectives à mettre en place ?
Puis, quelles sont les mesures individuelles à développer ?
Suite à cette prise en charge, il est nécessaire de programmer un suivi des salariés et une surveillance du milieu.
Rôle de conseiller à l’employeur, aux salariés et leurs représentants (comité d’hygiène, de sécurité et des conditions de travail [CHSCT], délégués du personnel)
- l’amélioration des conditions de vie et de travail dans l’entreprise ;
- l’adaptation des postes, des techniques et des rythmes de travail ;
- la protection des travailleurs contre l’ensemble des nuisances, et notamment contre les risques d’accidents du travail ou d’exposition à des agents chimiques dangereux ;
- la prévention et l’éducation sanitaires dans le cadre de l’établissement en rapport avec l’activité professionnelle ;
- la construction ou les aménagements nouveaux ;
- les modifications apportées aux équipements.
Surveillance de l’état de santé des travailleurs
Il est ainsi créé une « visite individuelle d’information et de prévention (VIP) » réalisée par un professionnel de santé de l’équipe pluridisciplinaire et dont l’objectif est de connaître l’état de santé du travailleur, de l’informer sur les modalités de son suivi en santé au travail et sur les éventuels risques professionnels auxquels il serait exposé, de le sensibiliser sur les moyens de prévention. La visite individuelle d’information et de prévention ne fait pas l’objet d’une détermination de l’aptitude médicale. Néanmoins, si l’état de santé ou si le salarié le désire (visite à la demande), il doit être orienté vers le médecin du travail.
Dans le cadre d’un suivi individuel « classique », cette visite individuelle d’information et de prévention doit avoir lieu à l’embauche et se renouveler au maximum tous les 5 ans dans le cadre de protocole avec une rythmicité moindre dans certains cas (3 ans pour les travailleurs handicapés et/ou titulaires d’une pension d’invalidité ainsi que pour les travailleurs de nuit).
Dans le cadre d’un suivi « renforcé » (travailleur affecté à un poste de travail présentant des risques particuliers), la visite à l’embauche consiste en un examen médical d’aptitude du médecin du travail et se substitue à la dénommée « visite individuelle d’information et de prévention ». L’examen médical d’aptitude exclusivement réalisé par un médecin du travail doit se renouveler au maximum tous les 4 ans avec entre-temps une visite intermédiaire réalisée par un professionnel de santé de l’équipe pluridisciplinaire au plus tard 2 ans après le dernier examen médical d’aptitude avec le médecin du travail.
Les examens d’aptitude médicale ont pour objectifs :
- d’assurer l’aptitude médicale du travailleur à son poste de travail ;
- de surveiller l’état de santé du travailleur et de proposer d’éventuelles adaptations au poste ou l’affectation à d’autres postes ;
- de dépister une atteinte pathologique dangereuse pour les autres salariés ;
- d’informer le travailleur sur les risques des expositions au poste de travail et le suivi médical nécessaire ;
- de sensibiliser le salarié sur les moyens de prévention à mettre en œuvre.
- la visite médicale de préreprise est organisée par le médecin du travail à l’initiative du médecin traitant, du médecin-conseil de Sécurité sociale ou du travailleur avec pour objectif de favoriser le maintien dans l’emploi des salariés en arrêt de travail d’une durée de plus de 3 mois ;
- la visite médicale de reprise, à la demande de l’employeur, est obligatoire après un congé maternité, une absence pour cause de maladie professionnelle ou une absence d’au moins 30 jours pour cause d’accident du travail, de maladie ou d’accident non professionnel.
Participation au suivi et à la traçabilité des expositions professionnelles et de la veille sanitaire
- un enjeu technique pour la prévention :
- pour l’employeur, cela s’inscrit dans sa démarche d’évaluation des risques et de mise en place d’actions correctives ;
- pour le salarié, cette traçabilité lui permet de connaître la réalité de ses conditions de travail et d’être un « acteur informé » ;
- pour le médecin du travail, la traçabilité permet d’assurer un suivi médical et une action en milieu de travail adaptés ;
- un enjeu de santé publique et sanitaire : évaluation du risque encouru à court, moyen et long terme, identification des populations nécessitant un suivi post-professionnel, meilleure compréhension de l’interaction des facteurs professionnels, environnementaux et personnels dans l’apparition d’une pathologie ;
- un enjeu juridique dans la démarche de reconnaissance de maladie professionnelle (certaines pathologies apparaissent 20 à 30 ans après l’exposition) ;
- un enjeu épidémiologique : la traçabilité permet de définir des cohortes de personnes exposées aux mêmes risques et d’appréhender une relation dose/effet.
Animation et coordination de l’équipe médicale (secrétaire, infirmier, intervenant en prévention des risques professionnels…)
Prévention de la pénibilité au travail et de la désinsertion professionnelle pour contribuer au maintien dans l’emploi des travailleurs
On discerne deux types de mesures de prévention de la désinsertion professionnelle :
- l’une à court terme dans une optique d’aménagement du poste de travail ou de reclassement lorsque des signes d’usure ou d’inadaptation professionnelle ont été identifiés ;
- l’autre dans une perspective de construction des parcours professionnels et de promotion de la santé au travail tout au long des carrières, afin que le travailleur reste en bon état physique et mental et adapté à son poste de travail.
Possibilités d’action préventive du médecin du travail : prévention primaire, secondaire et tertiaire
On distingue trois types de prévention : primaire, secondaire et tertiaire, chacune pouvant être d’ordre médical ou technique (tableaux 3 et 4).
Prévention primaire
Les moyens à disposition du médecin du travail sont :
- l'éducation et l'information des salariés et des employeurs par rapport aux risques et aux pathologies susceptibles d’être contractées sur le poste de travail ;
- le repérage des risques et la mise en place d’actions correctives par des mesures de prévention collectives et individuelles ;
- les vaccinations.
Prévention secondaire
Les moyens à disposition du médecin du travail sont :
la surveillance clinique et paraclinique de l’état de santé des salariés au cours des visites médicales ;
la surveillance des risques résiduels qui n’ont pas pu être supprimés en prévention primaire.
Prévention tertiaire
Les moyens à disposition du médecin du travail sont :
- l’appareillage ;
- la reconnaissance comme maladie professionnelle ;
- les reclassements ou aménagements des postes de travail par l’identification des capacités restantes lorsque la pathologie est déjà installée. La question pour le médecin du travail est de savoir quelles sont les activités que le patient va pouvoir continuer à faire sans risque pour sa santé ;
- l’inaptitude médicale, qui est une contre-indication au retour au travail pour éviter l’aggravation de l’état de santé de la personne si le poste de travail ne peut pas être aménagé ;
- la réorientation professionnelle.
Le médecin du travail a un rôle exclusivement préventif.
Il est le conseiller de l’employeur, du salarié et de leurs représentants.
Son activité s’articule autour des visites médicales obligatoires ou facultatives et un temps d’action en milieu de travail.
L’évaluation des risques professionnels est le point de départ de la prise en charge du médecin du travail que ce soit pour la périodicité des visites médicales, le contenu même des visites ou des examens complémentaires ou pour les conseils de prévention en entreprise.
Il est le coordonnateur et l’animateur de l’équipe pluridisciplinaire en santé au travail.
Il peut être mobilisé par l’employeur, le salarié, le médecin traitant ou le médecin conseil.
Le médecin du travail et son équipe ont pour objectif principal la prévention primaire en entreprise mais sont également mobilisés pour de la prévention secondaire (visites médicales de dépistage) et tertiaire (maintien dans l’emploi, reclassement, réorientation, réparation).

 Encadrés
Encadrés