Les malformations sont rares, les laryngites souvent virales.
Elle est parfois urgente, rarement en salle de naissance. Les principales étiologies sont malformatives et infectieuses, suivies des inhalations de corps étrangers (selon l’âge).
Le symptôme cardinal est la dyspnée laryngée, purement inspiratoire. Présente aux 2 temps respiratoires, elle témoigne alors d’une atteinte trachéale.
Le symptôme cardinal est la dyspnée laryngée, purement inspiratoire. Présente aux 2 temps respiratoires, elle témoigne alors d’une atteinte trachéale.
Malformations congénitales
Peu fréquentes, elles peuvent exiger une prise en charge spécialisée immédiate.
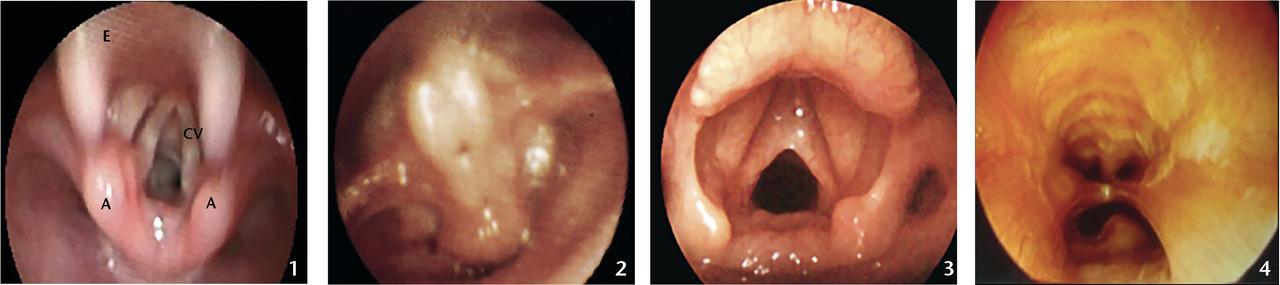
Le diagnostic est clinique et surtout endo-scopique : au tube souple et/ou rigide (nasofibroscope), si besoin sous anesthésie générale (fig. 1 ).
En fonction du type de malformation et de sa gravité, une imagerie complémentaire peut être demandée. Le traitement va de l’abstention à l’intervention chirurgicale.
Leurs symptômes communs sont présents à des degrés divers selon l’étage concerné (glottique, sus- ou sous-glottique). De gravité variable, ils sont liés à l’anatomie locale.
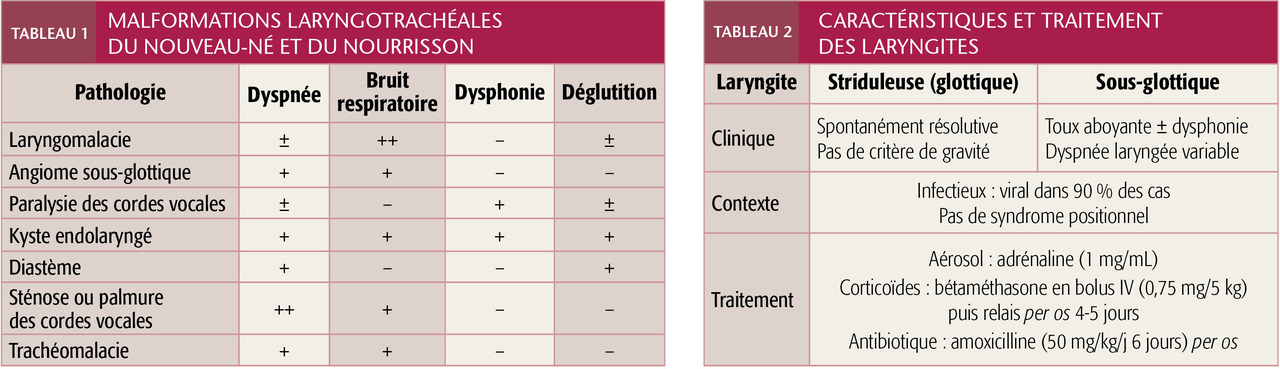
Dyspnée laryngée : manifestation obstructive principale des voies aériennes supérieures, elle se caractérise par un stridor isolé, une bradypnée inspiratoire, un cornage jusqu’au tirage sus-sternal, voire l’apnée. Un stridor musical polyphasique oriente vers une laryngomalacie (excès de muqueuse, larynx trop flasque, cf. infra ;fig. 2 ). S’il est continu, il faut suspecter une paralysie laryngée bilatérale ou une sténose sous-glottique.
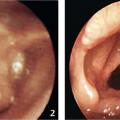
Dysphonie ou aphonie. Le caractère du cri aide à localiser la lésion : aigu ou absent si elle est glottique (palmure laryngée par fusion des cordes vocales ;fig. 3 ) ; étouffé si elle est sus-glottique.
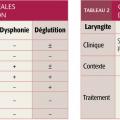
Troubles de la déglutition : fausses routes, toux à la déglutition et étouffements répétés en absence d’atteinte neurologique évoquent des malformations de type diastème laryngotrachéal (fente postérieure ouvrant sur le pharynx et l’œsophage ;fig. 4 ) ou une fistule trachéoœsophagienne.
Signes de gravité : des sueurs et une cyanose péribuccale témoignent respectivement de l’hypercapnie chronique et de l’hypoxémie. Une tachypnée superficielle et des troubles neurologiques (somnolence, hypotonie) imposent un recours immédiat aux structures d’urgence.
Le diagnostic est clinique et surtout endo-scopique : au tube souple et/ou rigide (nasofibroscope), si besoin sous anesthésie générale (
En fonction du type de malformation et de sa gravité, une imagerie complémentaire peut être demandée. Le traitement va de l’abstention à l’intervention chirurgicale.
Leurs symptômes communs sont présents à des degrés divers selon l’étage concerné (glottique, sus- ou sous-glottique). De gravité variable, ils sont liés à l’anatomie locale.
Dyspnée laryngée : manifestation obstructive principale des voies aériennes supérieures, elle se caractérise par un stridor isolé, une bradypnée inspiratoire, un cornage jusqu’au tirage sus-sternal, voire l’apnée. Un stridor musical polyphasique oriente vers une laryngomalacie (excès de muqueuse, larynx trop flasque, cf. infra ;
Dysphonie ou aphonie. Le caractère du cri aide à localiser la lésion : aigu ou absent si elle est glottique (palmure laryngée par fusion des cordes vocales ;
Troubles de la déglutition : fausses routes, toux à la déglutition et étouffements répétés en absence d’atteinte neurologique évoquent des malformations de type diastème laryngotrachéal (fente postérieure ouvrant sur le pharynx et l’œsophage ;
Signes de gravité : des sueurs et une cyanose péribuccale témoignent respectivement de l’hypercapnie chronique et de l’hypoxémie. Une tachypnée superficielle et des troubles neurologiques (somnolence, hypotonie) imposent un recours immédiat aux structures d’urgence.
Laryngomalacie
Appelée aussi stridor laryngé congénital essentiel, c’est l’anomalie la plus fréquente chez le nouveau-né et le nourrisson (50 à 75 %) par association de troubles fonctionnels et structuraux.
En cause : l’immaturité neuromusculaire qui entraîne une hypotonie des muscles sous-hyoïdiens, responsable d’une position basse du larynx et d’un défaut d’ascension à la déglutition. S’y ajoutent des troubles de la musculature intrinsèque de l’œsophage avec reflux gastro-œsophagien (RGO).
Le symptôme majeur est le stridor : intermittent, grave, musical, polyphasique, comparé classiquement au gloussement d’une poule.
Dû aux vibrations des structures sus-glottiques lors de l’inspiration, il apparaît après un intervalle libre de 1 à 2 semaines après la naissance. Il augmente après un effort (alimentation) et disparaît lors des pleurs et des cris. Dans les cas sévères, il s’accompagne de dyspnée avec tirage sus-sternal.
Toujours rechercher un ralentissement de la croissance staturo-pondérale dû aux difficultés respiratoires et à l’association fréquente d’un RGO.
Le diagnostic positif est fait par naso-fibroscopie : analyse du larynx, des structures sus-glottiques et de la dynamique laryngée.
Les formes mineures (sans retentissement ventilatoire ou staturo-pondéral) nécessitent un suivi clinique simple avec endo-scopies régulières pendant 1 an. Le médecin traitant doit surveiller l’évolution du stridor et la croissance de l’enfant. Le traitement médical antireflux est souvent nécessaire (IPP, 1 mg/kg pendant 6 mois).
Les formes sévères sont prises en charge chirurgicalement, le plus souvent par résection des excès muqueux et cartila-gineux de la margelle laryngée (micro- instrumentation ou laser).
Les autres malformations sont plus rares : diastème ou palmures laryngées (tableau 1 ).
En cause : l’immaturité neuromusculaire qui entraîne une hypotonie des muscles sous-hyoïdiens, responsable d’une position basse du larynx et d’un défaut d’ascension à la déglutition. S’y ajoutent des troubles de la musculature intrinsèque de l’œsophage avec reflux gastro-œsophagien (RGO).
Le symptôme majeur est le stridor : intermittent, grave, musical, polyphasique, comparé classiquement au gloussement d’une poule.
Dû aux vibrations des structures sus-glottiques lors de l’inspiration, il apparaît après un intervalle libre de 1 à 2 semaines après la naissance. Il augmente après un effort (alimentation) et disparaît lors des pleurs et des cris. Dans les cas sévères, il s’accompagne de dyspnée avec tirage sus-sternal.
Toujours rechercher un ralentissement de la croissance staturo-pondérale dû aux difficultés respiratoires et à l’association fréquente d’un RGO.
Le diagnostic positif est fait par naso-fibroscopie : analyse du larynx, des structures sus-glottiques et de la dynamique laryngée.
Les formes mineures (sans retentissement ventilatoire ou staturo-pondéral) nécessitent un suivi clinique simple avec endo-scopies régulières pendant 1 an. Le médecin traitant doit surveiller l’évolution du stridor et la croissance de l’enfant. Le traitement médical antireflux est souvent nécessaire (IPP, 1 mg/kg pendant 6 mois).
Les formes sévères sont prises en charge chirurgicalement, le plus souvent par résection des excès muqueux et cartila-gineux de la margelle laryngée (micro- instrumentation ou laser).
Les autres malformations sont plus rares : diastème ou palmures laryngées (
Infections
Épiglottite
Elle concerne l’enfant de 1 à 6 ans. H. influenzae B est en cause dans 90 % des cas. Elle est plus rare depuis la vaccination mais n’a pas disparu (plusieurs sérotypes possibles). La dyspnée laryngée est majeure et s’aggrave en décubitus (syndrome positionnel). Hypersialorrhée, fièvre élevée (> 38,5 °C), altération de l’état général compliquent une infection rhino- pharyngée.
Surtout, ne pas coucher l’enfant ni stimuler la base de langue (très réflexogène) pour ne pas provoquer de bascule postérieure de l’épiglotte et risquer une apnée asphyxique. Un transport par Samu à l’hôpital est nécessaire pour une naso-fibroscopie (faite par un ORL).
Traitement : liberté des voies aériennes (enfant semi-assis, ± intubation, ± trachéotomie) ; antibiothérapie immédiate, d’abord parentérale par amoxicilline-acide clavulanique (50 mg/kg/j) ou céphalosporine de 3e génération (ceftriaxone, même posologie) ; corticoïde IV et en aérosol (méthylprednisolone 1 à 2 mg/kg/j).
Surtout, ne pas coucher l’enfant ni stimuler la base de langue (très réflexogène) pour ne pas provoquer de bascule postérieure de l’épiglotte et risquer une apnée asphyxique. Un transport par Samu à l’hôpital est nécessaire pour une naso-fibroscopie (faite par un ORL).
Traitement : liberté des voies aériennes (enfant semi-assis, ± intubation, ± trachéotomie) ; antibiothérapie immédiate, d’abord parentérale par amoxicilline-acide clavulanique (50 mg/kg/j) ou céphalosporine de 3e génération (ceftriaxone, même posologie) ; corticoïde IV et en aérosol (méthylprednisolone 1 à 2 mg/kg/j).
Laryngite sous-glottique
Plus fréquente et de moindre gravité (tableau 2 ), sa répétition fait rechercher une étiologie ou un facteur de risque particuliers : angiome sous-glottique ou RGO (intérêt éventuel du bilan endoscopique à distance de l’infection).
Laryngite glottique (cordite)
Encore plus banale mais bénigne, la laryngite striduleuse ou « faux croup » se manifeste par des accès nocturnes soudains (moins de 1 heure) de dyspnée avec tirage et stridor, parfois quintes, suivie de suffocation. Ce spasme bref est probablement favorisé par l’association « inflammation, RGO et anxiété » lors d’une infection rhino-pharyngée. Volontiers récidivante (même nuit ou nuits suivantes), on la traite par corticothérapie per os (bétaméthasone, 10 gouttes/kg/j pendant 4 jours).
RGO et pathologie laryngée
Le reflux physiologique est fréquent (deux tiers des nourrissons de 4-5 mois) et survient plusieurs fois par jour, surtout en période postprandiale (régurgitations et vomissements). Peu symptomatique, il dure moins de 3 minutes, et disparaît vers 12-14 mois. Il ne nécessite que l’épaissement/fractionnement des biberons et des mesures posturales.
Toutefois, une atteinte laryngée associée est fréquente. Le diagnostic repose sur des signes indirects en nasofibroscopie (bonne sensibilité mais faible spécificité) : œdème de la margelle postérieure, œdème glottique postérieur, érythème, granulome. De Bortoli confirme le reflux en pH-métrie chez 40 % des patients ayant ces signes endoscopiques.1 Il faut donc y penser en cas de dysphonie, stridor, toux et/ou laryngite chronique, récidivants et/ou résistants.
Le RGO du nourrisson n’est pathologique (consensus international)2 que lorsqu’il perdure au-delà de 16 mois et/ou qu’il est impliqué dans une pathologie ORL : laryngites œdémateuses à répétition,3 laryngomalacies,4 survenue et récidive de sténoses sous-glottiques, papillomatoses.5
Il ne nécessite pas d’examens de confirmation quand il y a des signes indirects à la nasofibroscopie. Si besoin, la pH-métrie reste la référence, après avis pédiatrique et ORL, avec des limites : elle ne mesure pas les pH œsophagien supérieur et pharyngé. Elle ne diagnostique pas les reflux non ou faiblement acides. L’endoscopie digestive n’est pas contributive : le RGO impliqué dans les manifestations ORL ne modifie pas la muqueuse digestive : pics acides de courte durée (trop brefs pour être mesurés en pH-métrie), toxiques seulement pour la muqueuse pharyngée.
Toutefois, une atteinte laryngée associée est fréquente. Le diagnostic repose sur des signes indirects en nasofibroscopie (bonne sensibilité mais faible spécificité) : œdème de la margelle postérieure, œdème glottique postérieur, érythème, granulome. De Bortoli confirme le reflux en pH-métrie chez 40 % des patients ayant ces signes endoscopiques.1 Il faut donc y penser en cas de dysphonie, stridor, toux et/ou laryngite chronique, récidivants et/ou résistants.
Le RGO du nourrisson n’est pathologique (consensus international)2 que lorsqu’il perdure au-delà de 16 mois et/ou qu’il est impliqué dans une pathologie ORL : laryngites œdémateuses à répétition,3 laryngomalacies,4 survenue et récidive de sténoses sous-glottiques, papillomatoses.5
Il ne nécessite pas d’examens de confirmation quand il y a des signes indirects à la nasofibroscopie. Si besoin, la pH-métrie reste la référence, après avis pédiatrique et ORL, avec des limites : elle ne mesure pas les pH œsophagien supérieur et pharyngé. Elle ne diagnostique pas les reflux non ou faiblement acides. L’endoscopie digestive n’est pas contributive : le RGO impliqué dans les manifestations ORL ne modifie pas la muqueuse digestive : pics acides de courte durée (trop brefs pour être mesurés en pH-métrie), toxiques seulement pour la muqueuse pharyngée.
références
1. de Bortoli N, Nacci A, Savarino E, et al. How many cases of laryngopharyngeal reflux suspected by laryngoscopy are gastroesophageal reflux disease-related? World J Gastroenterol 2012;18: 4363-70.
2. Sherman PM, Hassall E, Fagundes-Neto U. A global, evidence-based consensus on the definition of gastroesophageal reflux disease in the pediatric population. Am J Gastroenterol 2009;104:1278-96.
3. Botto H, Antonioli C, Nieto M, et al. Severe laryngitis associated to gastroesophageal reflux. Arch Argent Pediatr 2014;112:78-82.
4. Hartl TT, Chadha NK. A systematic review of laryngomalacia and acid reflux. Otolaryngol Head Neck Surg 2012;147:619-26.
5. Venkatesan NN, Pine HS, Underbrink M. Laryngopharyngeal reflux disease in children. Pediatr Clin North Am 2013;60:865-78.
2. Sherman PM, Hassall E, Fagundes-Neto U. A global, evidence-based consensus on the definition of gastroesophageal reflux disease in the pediatric population. Am J Gastroenterol 2009;104:1278-96.
3. Botto H, Antonioli C, Nieto M, et al. Severe laryngitis associated to gastroesophageal reflux. Arch Argent Pediatr 2014;112:78-82.
4. Hartl TT, Chadha NK. A systematic review of laryngomalacia and acid reflux. Otolaryngol Head Neck Surg 2012;147:619-26.
5. Venkatesan NN, Pine HS, Underbrink M. Laryngopharyngeal reflux disease in children. Pediatr Clin North Am 2013;60:865-78.