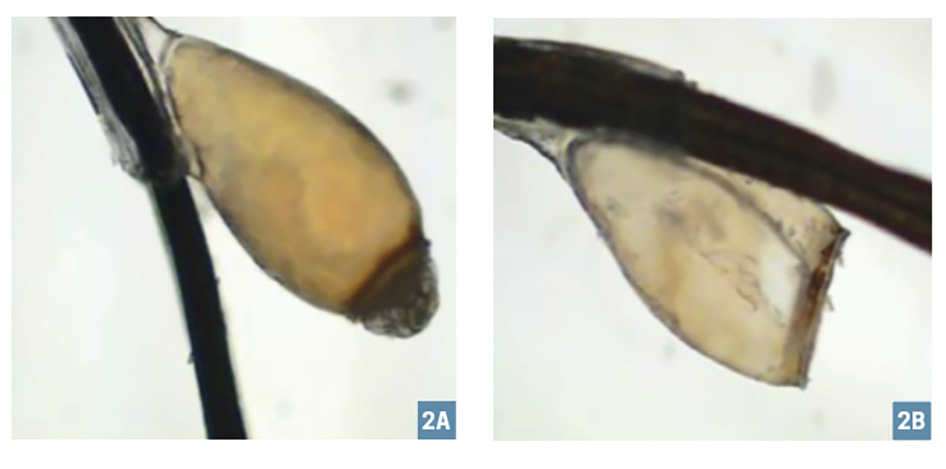
La pédiculose du cuir chevelu est due à l’infestation par Pediculus humanus variété capitis, insecte hématophage de 1 à 3 mm visible à l’œil nu. Le pou femelle pond environ 10 lentes quotidiennement. Ces dernières éclosent en 8 jours (nymphes), devenant adultes en 10 jours. La femelle peut vivre 1 à 3 mois mais ne survit que quelques heures en dehors de son hôte.
Une affection fréquente
La pédiculose affecte préférentiellement les enfants d’âge scolaire (entre 4 et 11 ans) et leur entourage proche, notamment scolaire. Facilement transmissible, elle évolue parfois sur un mode épidémique dans les collectivités d’enfants. La transmission interhumaine est surtout directe par contact rapproché (cheveux à cheveux) et plus rarement indirecte (via les brosses, bonnets…). Au cours d’une infestation classique, on compte une dizaine de poux dans la chevelure.
Le plus souvent bénigne, elle entraîne parfois des complications : hypersensibilité à la piqûre avec prurit, surinfections (détection d’Acinetobacter baumannii chez les enfants de 74 écoles élémentaires parisiennes ayant des poux mais absence de Bartonella quintana).
Comment faire le diagnostic ?
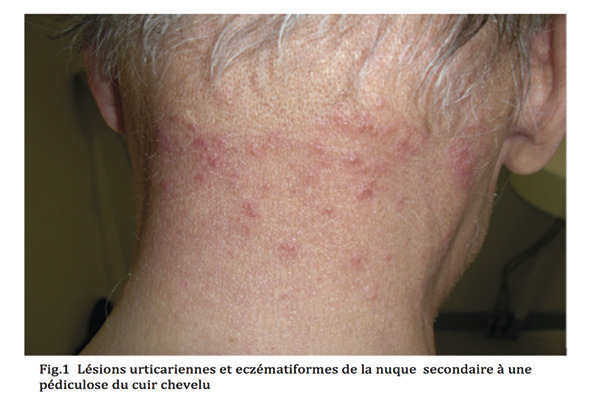
Le prurit du cuir chevelu, notamment dans les régions temporales, occipitales et de la nuque, est évocateur mais n’est décrit que dans la moitié des cas. Parfois, on retrouve des lésions secondaires de grattage, urticariennes, des excoriations, des adénopathies satellites, une impétiginisation, voire une eczématisation (
Pédiculicides topiques
Les insecticides neurotoxiques ont acquis le statut de médicament antiparasitaire avec AMM, mais ne sont pas remboursés par la Sécurité sociale. Les molécules utilisées doivent idéalement avoir une double activité : pédiculicide et lenticide. Les effets indésirables locaux sont fréquents (surtout avec les solutions alcooliques) mais le plus souvent bénins (prurit, érythème, brûlure, irritation des yeux). Les galéniques ne sont pas toutes adaptées au cuir chevelu et aux poux : les lotions sont à privilégier (abandonner les shampoings) ; les sprays sont contre-indiqués chez les asthmatiques en raison du risque de bronchospasme.
Deux classes d’insecticides :
– dérivés naturels du pyrèthre et pyréthrinoïdes de synthèse (perméthrine 1 % ; OTC lotion antipoux à 1,5 %) : la durée d’application varie selon l’âge du patient et la spécialité utilisée (de quelques minutes à quelques heures). Le butoxyde de pipéronyle, qui inhibe la dégradation des pyréthrinoïdes par le pou, est utilisé en synergie dans certains produits (Parasidose shampoing...) Depuis quelques années, des cas de résistance clinique et moléculaire aux pyréthrinoïdes liées aux mutations des gènes des canaux sodiques (gène KDR, mutations T929I, L932F et M815I) sont bien documentées dans divers pays, mais la corrélation phénotype-génotype est inconstante ;
– organophosphorés : le malathion a été retiré du marché en 2018 par le fabricant à la suite des restrictions d’indications voulues par l’Ansm. C’était le traitement de référence, en particulier en cas d’échec des pyréthrinoïdes.
Quelles alternatives ?
L’apparition de résistance et un possible risque leucémogène lié à l’emploi répété d’insecticides ont conduit au développement de techniques mécaniques d’efficacité controversée comme le bug busting, méthode de référence au Royaume-Uni. Après application de démêlant, peigner très finement les cheveux mouillés pour réaliser un élentage complet. L’opération peut durer jusqu’à une heure et doit être renouvelée tous les jours jusqu’à disparition complète des poux et lentes. Elle requiert une excellente observance car l’efficacité est corrélée à l’élentage répété pendant plusieurs jours.
La diméticone (Pouxit, Paranix, Nyda), dérivé de la silicone, immobilise et asphyxie l’insecte, agit sur les poux, les nymphes et les lentes. Ce dispositif médical semble efficace, mais des essais plus convaincants seraient nécessaires. Prudence en raison du risque de brûlures : les cheveux doivent être éloignés de toute source de chaleur intense pendant l’application et jusqu’au rinçage.
Les produits « naturels » à base d’huiles essentielles (arbre à thé ou lavande) ou le vinaigre n’ont pas été évalués rigoureusement. D’autres méthodes (fer à friser, salons antipoux) restent anecdotiques et non ou mal évaluées.
L’ivermectine per os à double dose (400 μg/kg chez les sujets > 2 ans et/ou 15 kg) répétée à 7 jours a fait l’objet d’un essai contrôlé randomisé montrant une efficacité supérieure à celle du malathion (mais elle n’a pas d’AMM). Elle devrait être réservée aux résistances avérées et utilisée exceptionnellement. En topique, elle n’a pas d’AMM en France et en Europe (contrairement aux États-Unis) ; son usage intempestif pourrait favoriser des résistances.
Répulsifs et traitements préventifs ne sont pas recommandés.
Une méta-analyse Cochrane des options antipoux disponibles, en voie de finalisation, devrait permettre de hiérarchiser les choix thérapeutiques et de proposer de futures recommandations.
Modalités pratiques
À l’échelon individuel, le sujet parasité doit être traité par un insecticide topique (lotion) appliqué raie par raie sur la chevelure en respectant le temps de pose indiqué par le fabricant avant élimination du produit par un shampoing doux. L’élentage est ensuite réalisé à l’aide d’un peigne à poux, facilité par des substances aidant au décollage des lentes (vinaigre, acide formique). Le traitement doit être systématiquement répété 7 à 11 jours plus tard puisqu’aucun n’est parfaitement lenticide.
Tout comme lors du diagnostic initial, il faut déceler des poux vivants pour repérer une réinfestation. Un examen attentif du cuir chevelu est recommandé le lendemain (J2) et 7-10 jours après le premier traitement. Si des poux vivants sont visibles à J2, la résistance est hautement probable : changer la classe de l’insecticide. Si poux vivants à J10 : recommencer un nouveau cycle avec le produit utilisé initialement (leur présence témoignant de l’éclosion des lentes dans l’intervalle et de la mauvaise action lenticide du traitement). Les personnes du cercle familial (y compris les parents) doivent être examinées et les parasitées traitées, si possible simultanément.
Les causes d’échec sont nombreuses (
Au niveau environnemental, la décontamination des bonnets, écharpes, peluches, draps et oreillers se fait par lavage en machine à une température minimale de 50 °C. Les peignes, brosses et articles non lavables peuvent être trempés dans le pédiculicide ou isolés pendant 3 jours. La désinfection des locaux n’est pas nécessaire.
Les collectivités doivent être informées rapidement afin de faciliter le dépistage précoce des autres enfants et leur éventuel traitement. L’éviction scolaire n’est pas recommandée.
Remerciements au Dr Françoise Foulet, parasitologue, hôpital Henri-Mondor, AP-HP, Créteil et au Dr Giao Do-Pham, dermatologue, centre intercommunal de Créteil.
Pédiculoses : causes d’échec du traitement
Facteurs humains
• Incompréhension du traitement (barrière de langage)
• Ignorance, négligence ou mauvaise observance
• Coût des produits non remboursés par la Sécurité sociale
Traitement insuffisant
• Galénique inappropriée
• Produit insuffisamment lenticide
• Applications insuffisantes (quantité, durée, fréquence)
Réinfestation : environnement et/ou sujet(s) contact(s) non traité(s)
Acquisition d’une résistance aux insecticides employés
– Chosidow O. Scabies and pediculosis. Lancet 2000;355: 819-26.
– Coates SJ, Thomas C, Chosidow O, Engelman D, Chang AY. Part II - Ectoparasites: Pediculosis and Tungiasis. J Am Acad Dermatol 2020;82:551-69.
– Chosidow O, Giraudeau B, Cottrell J, et al. Oral ivermectin versus malathion lotion for difficult-to-treat head lice. N Engl J Med 2010;362:896-905.
– Chosidow O, Giraudeau B. Topical ivermectin--a step toward making head lice dead lice? N Engl J Med 2012;367:1750-2.
– Bouvresse S, Berdjane Z, Durand R, Bouscaillou J, Izri A, Chosidow O. Permethrin and malathion resistance in head lice: results of ex vivo and molecular assays. J Am Acad Dermatol 2012;67:1143-50.
– Recommandations du Conseil supérieur d’hygiène publique de France. Avis relatif à la conduite à tenir devant un sujet atteint de pédiculose du cuir chevelu. Séance du 27 juin 2003. https://www.hcsp.fr
– Société française de dermatologie. Prise en charge de la pédiculose du cuir chevelu en 2019 en France. Mise au point actualisée. Novembre 2019. https://bit.ly/3g00scO

 Encadrés
Encadrés