Proctologie. Les pièges sont nombreux, mais un bon interrogatoire associé à un examen du patient en décubitus latéral doit permettre d’en éviter un grand nombre.
De multiples situations, urgentes ou non, peuvent se présenter en proctologie, avec quelques écueils à éviter.
Principaux symptômes
Rectorragies
Les patients se plaignant de rectorragies sans caractère d’urgence attribuent souvent leur symptôme à des hémorroïdes, mais il faut se méfier d’un possible cancer du côlon et prescrire une coloscopie systé- matique à tous ceux qui ont plus de 50 ans, et au moins une rectoscopie chez les plus jeunes.1 Il faut penser aussi au cancer de l’anus, surtout chez la femme de plus de 50 ans mais aussi chez les patients immunodéprimés (déficit inné de l’immunité, ou acquis [greffés, séropositifs pour le virus de l’immunodéficience humaine, VIH]). L’interrogatoire puis l’examen clinique orientent le diag- nostic, si ce dernier est effectué, ce qui n’est le cas que dans 65 % des cas devant un symptôme proctologique.2
Une anémie ou une carence martiale doivent absolument faire rechercher une cause digestive haute située, l’anémie liée à un saignement d’origine hémorroïdaire n’apparaissant qu’en cas de saignements chroniques abondants, excepté le cas d’un patient qui reste assis sur les toilettes de manière prolongée tant que le saignement perdure, ce qui peut entraîner une déglobulisation rapide, parfois en quelques semaines. Dans ce cas, une endoscopie digestive haute et/ou basse en urgence est plus indiquée qu’une consultation première en proctologie. En cas de saignement visible à l’œil nu, il n’est pas logique de prescrire un dépistage de sang dans les selles, qui n’a de valeur que chez les patients asymptomatiques.
En résumé, pour éviter les pièges : sang émis par l’anus = coloscopie si plus de 50 ans et/ou si anémie ou carence martiale. Éliminer une cause locale grave (cancer anal, par exemple). Le saignement hémorroïdaire important peut rapidement retentir sur le taux d’hémoglobine.
Une anémie ou une carence martiale doivent absolument faire rechercher une cause digestive haute située, l’anémie liée à un saignement d’origine hémorroïdaire n’apparaissant qu’en cas de saignements chroniques abondants, excepté le cas d’un patient qui reste assis sur les toilettes de manière prolongée tant que le saignement perdure, ce qui peut entraîner une déglobulisation rapide, parfois en quelques semaines. Dans ce cas, une endoscopie digestive haute et/ou basse en urgence est plus indiquée qu’une consultation première en proctologie. En cas de saignement visible à l’œil nu, il n’est pas logique de prescrire un dépistage de sang dans les selles, qui n’a de valeur que chez les patients asymptomatiques.
En résumé, pour éviter les pièges : sang émis par l’anus = coloscopie si plus de 50 ans et/ou si anémie ou carence martiale. Éliminer une cause locale grave (cancer anal, par exemple). Le saignement hémorroïdaire important peut rapidement retentir sur le taux d’hémoglobine.
Procidence anale
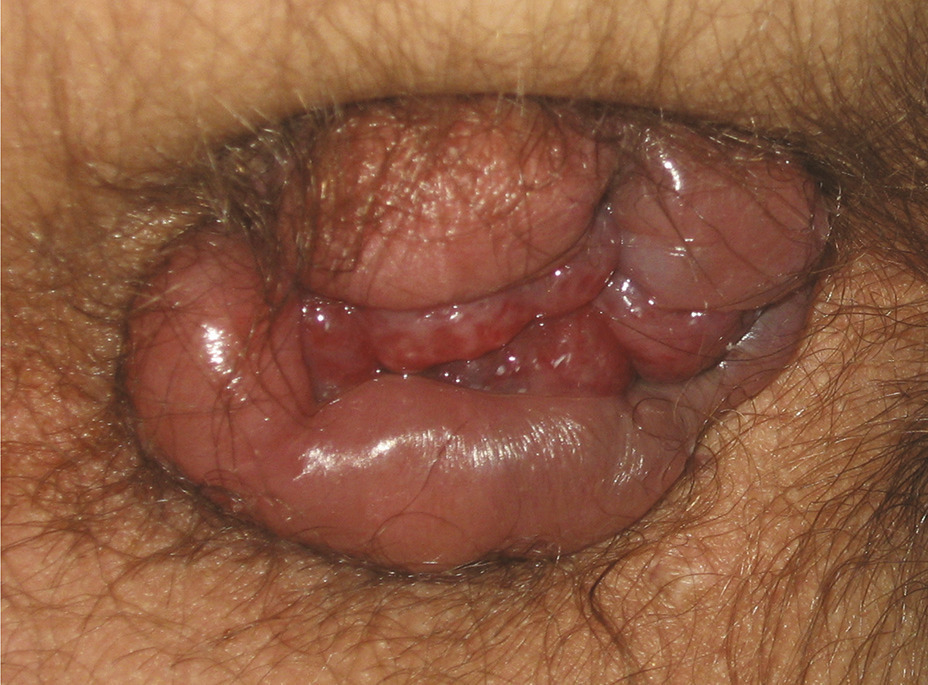
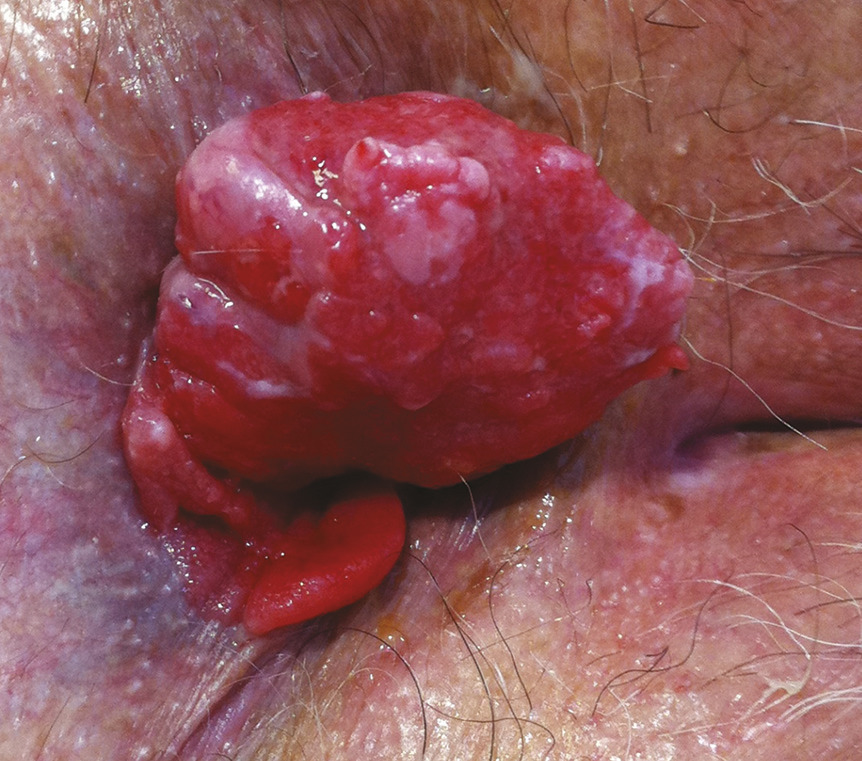
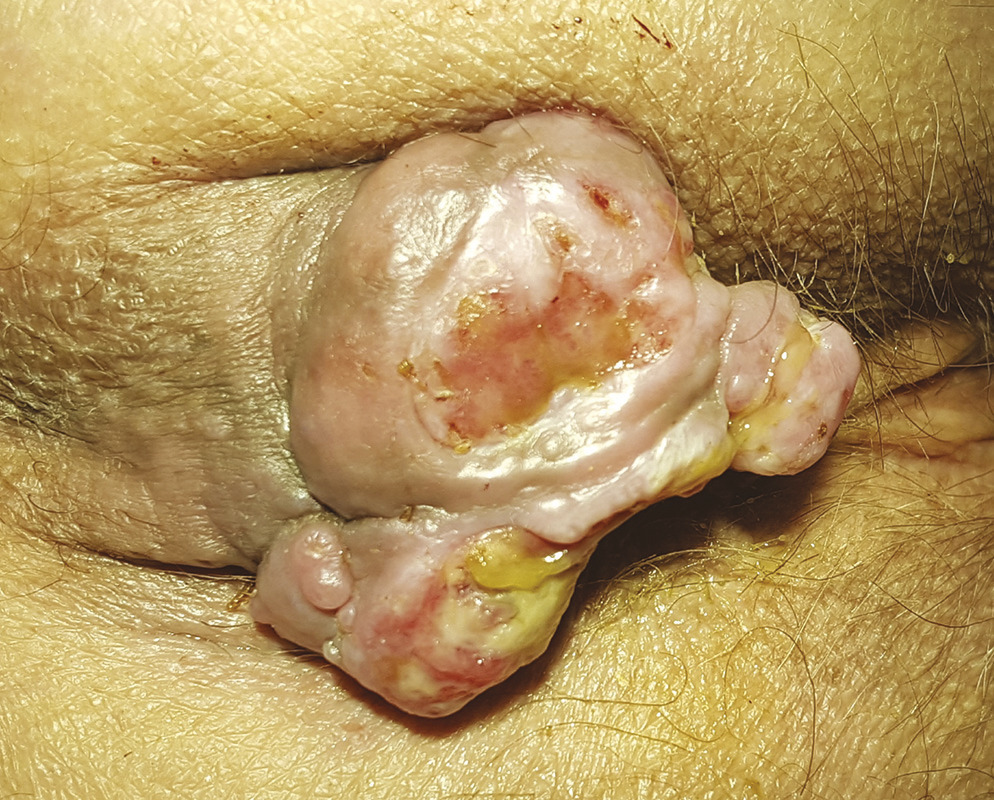
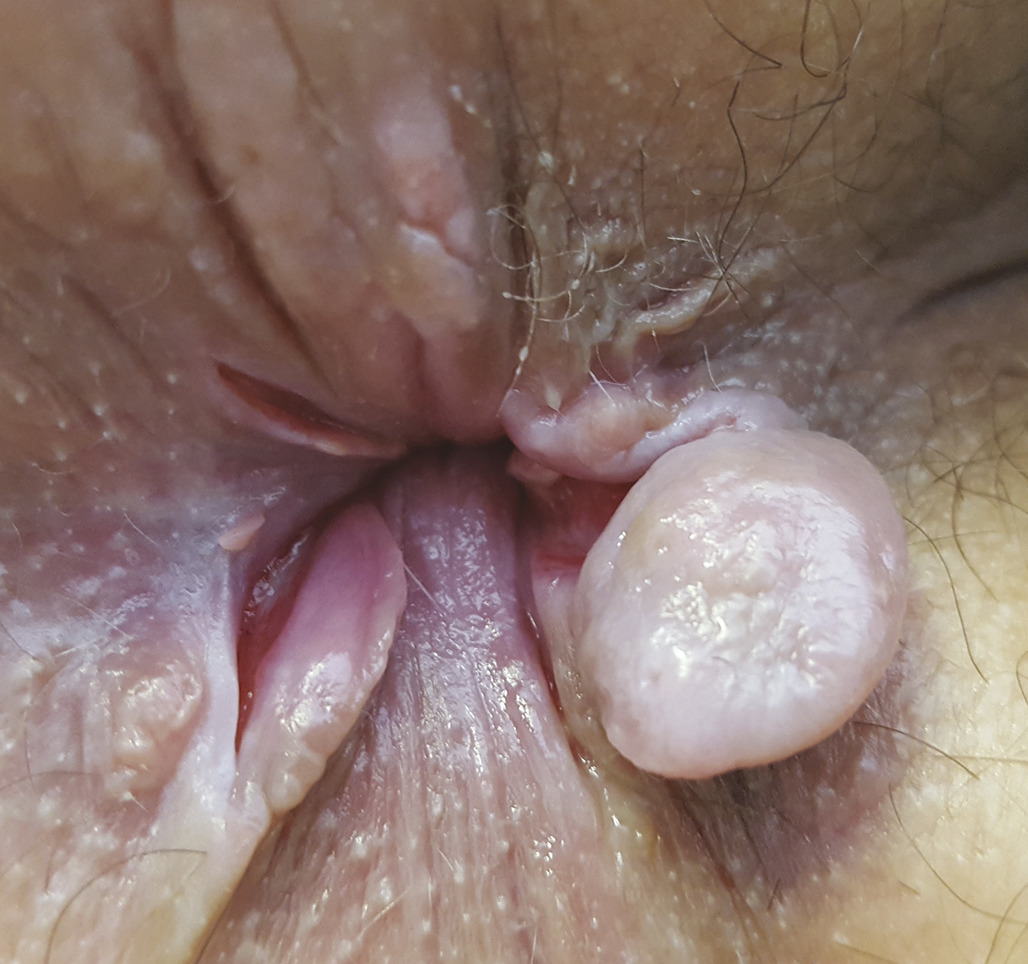
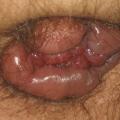
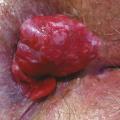
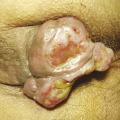
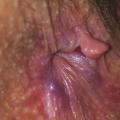
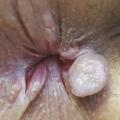
La procidence anale est handicapante et parfois douloureuse. Il faut s’assurer qu’il s’agit d’une procidence hémorroïdaire et non d’un prolapsus rectal ou d’une tumeur, ce qui est facile avec encore une fois un bon examen clinique. Une procidence hémorroïdaire présente des plis longitudinaux alors qu’un prolapsus du rectum présente des plis circonférentiels (fig. 1 et 2). La tumeur extériorisée est de diagnostic évident (fig. 3 et 4), nettement indurée à la palpation. La marisque n’est pas à proprement parler une hémorroïde, c’est l’hypertrophie d’un repli de la peau qui recouvre une des hémorroïdes externes. Une marisque est assez banale et rarement symptomatique, mais si elle est volumineuse, elle peut être gênante à l’essuyage, au port de sous-vêtements serrés, et crée parfois simplement une gêne psychologique ou sexuelle.
En résumé, pour éviter les pièges : la procidence (« la boule ») peut être une tumeur, une banale marisque, un prolapsus hémorroïdaire mais aussi rectal. Le diagnostic est simple par inspection sur un malade bien installé et bien éclairé.
En résumé, pour éviter les pièges : la procidence (« la boule ») peut être une tumeur, une banale marisque, un prolapsus hémorroïdaire mais aussi rectal. Le diagnostic est simple par inspection sur un malade bien installé et bien éclairé.
Douleurs anales
Une douleur aiguë associée à une tuméfaction oriente vers un abcès ou une thrombose hémorroïdaire. La « boule » douloureuse est située sur la marge anale, elle est facile à voir, et le diagnostic en règle générale aisé. En cas de thrombose, l’aspect de l’hémorroïde en crise permet de confirmer le diagnostic et d’orienter vers un traitement médical simple, ou un geste d’évacuation du ou des caillots présents. Un abcès nécessite en première intention une incision en urgence, qui peut être réalisée au cabinet dans la majorité des cas. En cas de doute entre ces deux pathologies, l’incision au bistouri permet d’évacuer soit les caillots, soit le pus, et permet d’orienter la prise en charge. Autant la crise hémorroïdaire est douloureuse mais n’entraîne pas de risque vital pour le patient, autant l’abcès anal doit être pris en charge avant l’apparition d’une cellulite pelvienne avec risque de défaillance multiviscérale. La présence d’une fièvre ou d’une dysurie, facteurs signant un risque d’abcès compliqué, ou un terrain fragile (diabète, immunosuppression …) sont des facteurs de gravité.
Si la « boule » douloureuse est interne, ne pouvant être inspectée, un toucher anorectal palpant une tuméfaction mobile assez superficielle dans un contexte favorisant (effort de poussée, polychésie…) oriente plutôt vers une thrombose hémorroïdaire interne, mais une masse plus profonde et fixée est plus en faveur d’un abcès intramural qui est une urgence chirurgicale.
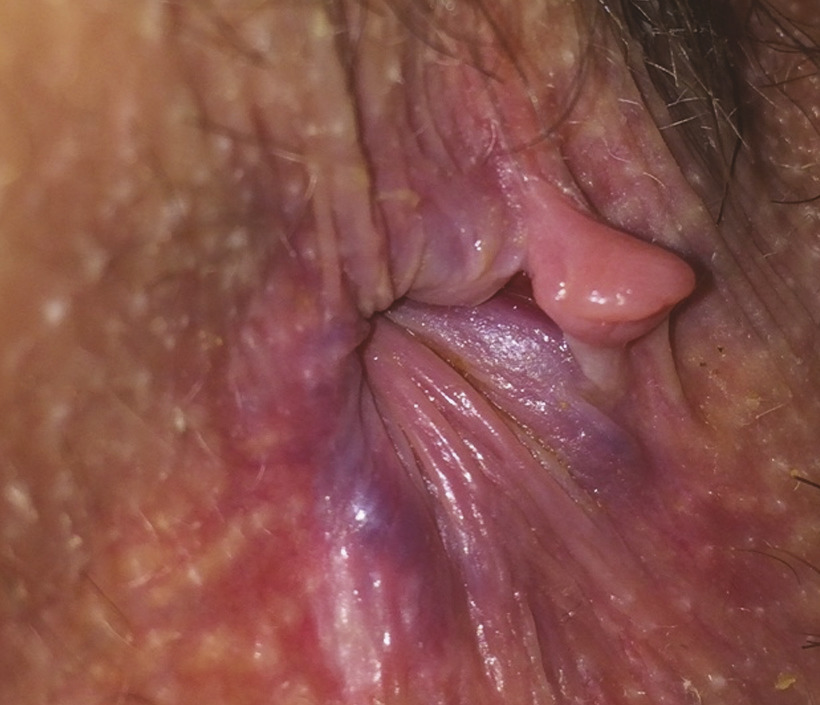
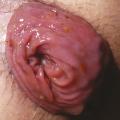
Une douleur semi-récente, voire ancienne, en trois temps (pendant la selle, puis arrêt, puis reprise quelques minutes plus tard et pouvant durer des heures) avec parfois des saignements, est typique d’une fissure anale. Là aussi, le diagnostic clinique est facile avec, au déplissement doux des plis radiés de l’anus, la fissure qui devient visible ; le toucher rectal est douloureux et inutile au diagnostic (fig. 5).
La douleur peut aussi révéler une infection sexuellement transmissible (IST). Associée à une ulcération anale, il faut évoquer la syphilis et/ou un herpès. Associée à un syndrome rectal avec évacuation de glaires, de sang, des ténesmes ou épreintes, il faut évoquer une rectite due à une infection à gonocoque ou à chlamydia, qui vont nécessiter des prélèvements locaux pour confirmer le diagnostic, et rechercher systématiquement d’autres infections sexuellement transmises (infection par le VIH, hépatites). Attention ! le diagnostic d’IST doit être évoqué même en l’absence de facteur de risque avéré. Le syndrome rectal associé à des douleurs abdominales, de la diarrhée, une altération de l’état général, surtout s’il existe aussi des fissures ou des ulcérations anales (fig. 6), évoque plutôt une maladie inflammatoire chronique de l’intestin, avec bilan biologique et endoscopie en première intention.
En résumé, pour éviter les pièges : la douleur et la « boule » sont soit une thrombose, toujours bénigne, soit un abcès, véritable urgence. La douleur et une ulcération anale et/ou un syndrome rectal font évoquer une rectite d’origine inflammatoire, mais aussi une IST à éliminer même en l’absence de facteur de risque avéré.
Si la « boule » douloureuse est interne, ne pouvant être inspectée, un toucher anorectal palpant une tuméfaction mobile assez superficielle dans un contexte favorisant (effort de poussée, polychésie…) oriente plutôt vers une thrombose hémorroïdaire interne, mais une masse plus profonde et fixée est plus en faveur d’un abcès intramural qui est une urgence chirurgicale.
Une douleur semi-récente, voire ancienne, en trois temps (pendant la selle, puis arrêt, puis reprise quelques minutes plus tard et pouvant durer des heures) avec parfois des saignements, est typique d’une fissure anale. Là aussi, le diagnostic clinique est facile avec, au déplissement doux des plis radiés de l’anus, la fissure qui devient visible ; le toucher rectal est douloureux et inutile au diagnostic (fig. 5).
La douleur peut aussi révéler une infection sexuellement transmissible (IST). Associée à une ulcération anale, il faut évoquer la syphilis et/ou un herpès. Associée à un syndrome rectal avec évacuation de glaires, de sang, des ténesmes ou épreintes, il faut évoquer une rectite due à une infection à gonocoque ou à chlamydia, qui vont nécessiter des prélèvements locaux pour confirmer le diagnostic, et rechercher systématiquement d’autres infections sexuellement transmises (infection par le VIH, hépatites). Attention ! le diagnostic d’IST doit être évoqué même en l’absence de facteur de risque avéré. Le syndrome rectal associé à des douleurs abdominales, de la diarrhée, une altération de l’état général, surtout s’il existe aussi des fissures ou des ulcérations anales (fig. 6), évoque plutôt une maladie inflammatoire chronique de l’intestin, avec bilan biologique et endoscopie en première intention.
En résumé, pour éviter les pièges : la douleur et la « boule » sont soit une thrombose, toujours bénigne, soit un abcès, véritable urgence. La douleur et une ulcération anale et/ou un syndrome rectal font évoquer une rectite d’origine inflammatoire, mais aussi une IST à éliminer même en l’absence de facteur de risque avéré.
Prurit anal
Le prurit est généralement bénin et dû à une dermite eczématiforme, mais un examen clinique est indispensable pour écarter un cancer ou une autre pathologique bénigne (fissure, fistule, herpès, procidence hémorroïdaire…).
En résumé, pour éviter les pièges : inspecter l’anus même pour un banal prurit.
En résumé, pour éviter les pièges : inspecter l’anus même pour un banal prurit.
Incontinence anale
La fausse incontinence faite de fuites passives d’apparition récente, parfois décrite comme de la diarrhée, souvent associée à une épreinte pouvant être insupportable et à un globe vésical doit faire rechercher un fécalome.
L’incontinence anale est rarement spontanément avouée, attention aux patients portant des couches sans oser en parler (6 % de la population française adulte ont une incontinence fécale).3 Il faut y penser devant un patient qui parle de « diarrhée », afin de réaliser une prise en charge qui peut améliorer grandement sa qualité de vie.
En résumé, pour éviter les pièges : ne pas oublier le toucher rectal devant une incontinence douloureuse chez un malade alité. Savoir que l’incontinence est un handicap sévère rarement spontanément décrit à son médecin.
L’incontinence anale est rarement spontanément avouée, attention aux patients portant des couches sans oser en parler (6 % de la population française adulte ont une incontinence fécale).3 Il faut y penser devant un patient qui parle de « diarrhée », afin de réaliser une prise en charge qui peut améliorer grandement sa qualité de vie.
En résumé, pour éviter les pièges : ne pas oublier le toucher rectal devant une incontinence douloureuse chez un malade alité. Savoir que l’incontinence est un handicap sévère rarement spontanément décrit à son médecin.
Dépistage des lésions précancéreuses et cancéreuses
Le dépistage de sang dans les selles doit être réalisé en population générale dès 50 ans, afin de détecter un polype évolué ou un cancer colorectal.1
Le dépistage des lésions précancéreuses de l’anus est fait par un simple examen proctologique et recommandé chez certains patients infectés par le VIH, patients ayant des antécédents de condylomes, femmes ayant eu une dysplasie ou un cancer du col utérin.4 Il serait souhaitable de le proposer à ces femmes même en dehors de tout contexte d’immunosuppression.
En résumé, pour éviter les pièges : il existe des recommandations de dépistage à faire connaître aux patients concernés.
Le dépistage des lésions précancéreuses de l’anus est fait par un simple examen proctologique et recommandé chez certains patients infectés par le VIH, patients ayant des antécédents de condylomes, femmes ayant eu une dysplasie ou un cancer du col utérin.4 Il serait souhaitable de le proposer à ces femmes même en dehors de tout contexte d’immunosuppression.
En résumé, pour éviter les pièges : il existe des recommandations de dépistage à faire connaître aux patients concernés.
Déroulement de l’examen clinique
Il peut se faire en position genupectorale, mais cette position est inconfortable et souvent mal vécue par le patient. Un examen en décubitus latéral gauche, la tête calée sur un oreiller, les jambes repliées en « chien de fusil » est mieux accepté. Disposer d’un bon éclairage est primordial. L’écartement des fesses permet d’orienter rapidement le diagnostic, ensuite l’écartement délicat des plis radiés de l’anus est indispensable pour examiner la marge anale à la recherche d’une ulcération. L’examen en poussée permet d’objectiver la procidence anale. Enfin, le toucher, en palpant en premier autour de la marge anale à la recherche d’une masse ou d’une douleur, puis le toucher anal puis rectal, permettent de trouver une masse ou de localiser une douleur, d’objec- tiver la consistance des selles si elles sont présentes dans le rectum. On recherche également un potentiel saignement sur le doigtier.
Conduite à tenir
Fissure anale
La fissure anale est souvent traitée comme une pathologie hémorroïdaire. Les traitements locaux ne sont pourtant pas ceux soulageant le plus vite le patient. Les anti-inflammatoires et les laxatifs sont à prescrire en première intention, les selles devant rester molles (et non moulées) pendant au moins 6 à 8 semaines. Pour éviter la récidive, il faut traiter efficacement la constipation chronique, si elle est présente, avec un bon suivi des règles hygiéno-diététiques, et en cas d’échec une prise quotidienne de laxatifs.5 La prise d’un laxatif peut devenir continue sans aucun effet indésirable, et peut être comparée à un produit d’hygiène pour en faciliter l’observance.
En résumé pour éviter les pièges : la fissure anale requiert des mesures thérapeutiques un peu différentes des hémorroïdes.
En résumé pour éviter les pièges : la fissure anale requiert des mesures thérapeutiques un peu différentes des hémorroïdes.
Thrombose hémorroïdaire
Si elle est douloureuse, il faut débuter un traitement anti-inflammatoire de quelques jours, et non pas uniquement des topiques à visée antihémorroïdaire. Un traitement laxatif peut être ajouté en cas de constipation réflexe associée. L’incision peut être réalisée sur une thrombose hémorroïdaire externe, c’est-à-dire sur le réseau recouvert de peau et non sur le réseau interne recouvert de muqueuse extériorisée (en raison du risque de saignement important), mais aussi uniquement si la thrombose est peu ou pas inflammatoire (il faut perce- voir facilement le caillot au toucher, qui n’est pas noyé dans de l’œdème).
En résumé, pour éviter les pièges : en cas de soulagement insuffisant par le traitement médical, un caillot bien visible, recouvert de peau, peut être incisé.
En résumé, pour éviter les pièges : en cas de soulagement insuffisant par le traitement médical, un caillot bien visible, recouvert de peau, peut être incisé.
Prurit anal
En cas de dermite eczématiforme, un traitement par dermocorticoïde d’activité forte doit être prescrit en cures courtes, en espaçant rapidement les applications. Un savon doux et une toilette délicate sans frottement, et l’éviction du papier toilette irritant sont à suggérer. Un traitement systématique d’une oxyurose peut être proposé, mais il est rarement efficace à lui seul.
En résumé, pour éviter les pièges : ne pas oublier de conseiller l’arrêt des toilettes et des essuyages faits avec des produits irritants.
En résumé, pour éviter les pièges : ne pas oublier de conseiller l’arrêt des toilettes et des essuyages faits avec des produits irritants.
Abcès anal
Il doit être incisé au plus vite, sous anesthésie locale, en consultation. Un abcès anal ne doit pas « mûrir » : s’il est symptomatique, il existe toujours une collection qui peut et doit être évacuée. En cas d’échec ou d’abcès intramural, il faut consulter un proctologue en urgence. Si l’abcès a pu être évacué, un avis proctologique doit être demandé rapidement pour la suite de la prise en charge afin d’éviter la récidive.
En résumé, pour éviter les pièges : l’évacuation d’un abcès anal est toujours nécessaire en urgence.
En résumé, pour éviter les pièges : l’évacuation d’un abcès anal est toujours nécessaire en urgence.
Procidence anale
En cas de prolapsus rectal, une consultation auprès d’un chirur- gien digestif doit être demandée en première intention du fait du handicap sévère généré. En cas de prolapsus hémorroïdaire, l’avis spécialisé pour évaluer la nécessité d’un traitement instrumental ou chirurgical, selon les recommandations rédigées par la Société nationale française de colo-proctologie (SNFCP),6 est conditionné à un essai de traitement visant à réguler le transit.
En résumé, pour éviter les pièges : le prolapsus rectal s’opère d’emblée, les hémorroïdes se traitent médicalement en première intention.
En résumé, pour éviter les pièges : le prolapsus rectal s’opère d’emblée, les hémorroïdes se traitent médicalement en première intention.
Incontinence anale
Les explorations fonctionnelles ano- rectales n’ont pas d’intérêt lors du diagnostic initial de cette pathologie. Il faut en première intention optimiser le transit et la vidange rectale (laxatifs ou antidiarrhéiques, suppositoires exonérateurs), et faire de la rééducation périnéale adaptée (selon les recomman- dations pour le traitement de l’incontinence anale de la SNFCP).7 Un avis spécialisé n’est nécessaire qu’en cas d’échec de ces traitements, qui sont efficaces dans près de deux tiers des cas.8
En résumé, pour éviter les pièges : régulariser le transit, faciliter la vidange rectale et faire de la rééducation soulagent plus de la moitié des incontinents anaux.
En résumé, pour éviter les pièges : régulariser le transit, faciliter la vidange rectale et faire de la rééducation soulagent plus de la moitié des incontinents anaux.
Infections sexuellement transmissibles
Il faut traiter le patient selon les recommandations en cours,9 mais avec une durée de traitement prolongée (doxycycline 200 mg/j pendant 21 jours) en cas de lymphogranulomatose vénérienne rectale due à Chlamydia trachomatis.10, 11 Il faut penser à traiter le ou les partenaire(s).
En résumé, pour éviter les pièges : quelques spécificités du traitement des IST à localisation anorectale sont à connaître.
En résumé, pour éviter les pièges : quelques spécificités du traitement des IST à localisation anorectale sont à connaître.
UN EXAMEN CLINIQUE SIMPLE ET RENTABLE
En conclusion, l’examen clinique en proctologie est simple à effectuer, et indispensable pour poser le bon diagnostic. Certains diagnostics faciles révèlent des pathologies sévères (cancer colorectal ou de l’anus). Mais aussi des pathologies potentiellement rapidement évolutives, comme l’abcès anal qui peut se compliquer rapidement en cas de retard de prise en charge, en particulier sur les terrains fragiles : une prise en charge en urgence peut être nécessaire. Pour autant, les thérapeutiques non chirurgicales sont simples et faciles d’accès en consultation. Il existe de nombreuses recommandations réalisées par la Société nationale française de colo-proctologie qui permettent de guider la prise en charge. V
Références
1. Haute Autorité de santé. Dépistage et prévention du cancer colorectal. Actualisation du référentiel d e pratiques de l’examen périodique de santé. HAS, juin 2013. www.has-sante.fr ou https://bit.ly/2sXNxki
2. Tournu G, Abramowitz L, Couffignal C, et al. Prevalence of anal symptoms in general practice: a prospective study. BMC Fam Pract 2017;18:78.
3. Denis P, Bercoff E, Bizien MF, et al. Prevalence of anal incontinence in adults. Gastroenterol Clin Biol 1992;16:344-50.
4. Morlat P. Prise en charge médicale des personnes vivant avec le VIH, recommandations du groupe d’experts, rapport 2013, sous la direction du Pr Morlat et sous l’égide du CNS et de l’ANRS. https://cns.sante.fr
5. Vitton V, Damon H, Benezech A, et al. Clinical practice guidelines from the French National Society of Coloproctology in treating chronic constipation. Eur J Gastroenterol Hepatol 2018;30:357-63.
6. Higuero T, Abramowitz L, Castinel A, et al. Guidelines for the treatment of hemorrhoids (short report). J Visc Surg 2016;153:213-8.
7. Vitton V, Soudan D, Siproudhis L, et al. Treatments of faecal incontinence: recommendations from the French national society of coloproctology. Colorectal Dis 2014;16:159-66.
8. Damon H, Siproudhis L, Faucheron JL, et al. Perineal retraining improves conservative treatment for faecal incontinence: a multicentre randomized study. Dig Liver Dis 2014;46:237-42.
9. Janier M. Recommandations thérapeutiques de la section MST-sida de la SFD. Diagnostic and therapeutic recommendations for sexually transmissible diseases. Ann Dermatol Venereol 2016;143:701-2.
10. Société nationale française de colo-proctologie. Traitement de l’infection ano-rectale à Chlamydia trachomatis. Fiche pratique, SNFCP 2017. www.snfcp.org ou https://bit.ly/2QsYcms.
11. Société nationale française de colo-proctologie. Antibiothérapie empirique en cas de suspicion d’infection sexuellement transmissible anorectale. Fiche pratique, SNFCP 2015. www.snfcp.org ou https://bit.ly/2L7PST6.
2. Tournu G, Abramowitz L, Couffignal C, et al. Prevalence of anal symptoms in general practice: a prospective study. BMC Fam Pract 2017;18:78.
3. Denis P, Bercoff E, Bizien MF, et al. Prevalence of anal incontinence in adults. Gastroenterol Clin Biol 1992;16:344-50.
4. Morlat P. Prise en charge médicale des personnes vivant avec le VIH, recommandations du groupe d’experts, rapport 2013, sous la direction du Pr Morlat et sous l’égide du CNS et de l’ANRS. https://cns.sante.fr
5. Vitton V, Damon H, Benezech A, et al. Clinical practice guidelines from the French National Society of Coloproctology in treating chronic constipation. Eur J Gastroenterol Hepatol 2018;30:357-63.
6. Higuero T, Abramowitz L, Castinel A, et al. Guidelines for the treatment of hemorrhoids (short report). J Visc Surg 2016;153:213-8.
7. Vitton V, Soudan D, Siproudhis L, et al. Treatments of faecal incontinence: recommendations from the French national society of coloproctology. Colorectal Dis 2014;16:159-66.
8. Damon H, Siproudhis L, Faucheron JL, et al. Perineal retraining improves conservative treatment for faecal incontinence: a multicentre randomized study. Dig Liver Dis 2014;46:237-42.
9. Janier M. Recommandations thérapeutiques de la section MST-sida de la SFD. Diagnostic and therapeutic recommendations for sexually transmissible diseases. Ann Dermatol Venereol 2016;143:701-2.
10. Société nationale française de colo-proctologie. Traitement de l’infection ano-rectale à Chlamydia trachomatis. Fiche pratique, SNFCP 2017. www.snfcp.org ou https://bit.ly/2QsYcms.
11. Société nationale française de colo-proctologie. Antibiothérapie empirique en cas de suspicion d’infection sexuellement transmissible anorectale. Fiche pratique, SNFCP 2015. www.snfcp.org ou https://bit.ly/2L7PST6.