Connaître les principes de la prise en charge
Physiopathologie
L’histamine n’est pas toujours impliquée, et les médiateurs du prurit sont très nombreux. La naissance d’un prurit, si elle a lieu généralement au niveau cutané, peut aussi survenir à des niveaux supérieurs : nerveux, médullaire ou cérébral. Il existe une voie spécifique de cheminement du prurit, différente de celle de la douleur, de la sensibilité thermique et de la mécanosensibilité.
Au niveau cérébral, il n’y a pas de centre unique du prurit. L’information arrive dans différentes aires sensitives mais aussi affectives et motrices qui sont activées simultanément et ont pu être identifiées grâce à l’imagerie cérébrale fonctionnelle.
Démarche diagnostique
L’appréciation des aspects qualitatifs du prurit est ensuite fondée sur l’interrogatoire et l’examen clinique.
L’interrogatoire doit préciser les caractéristiques du prurit :
- date et mode de début (brutal ou progressif) ;
- facteurs déclenchants (stress, irritants...) ;
- évolution (aiguë, paroxystique ou chronique) ;
- chronologie (heure de la journée, période de l’année) ;
- intensité (gêne dans le travail, la vie quotidienne, la vie affective ou le sommeil) ;
- topographie et extension ;
- facteurs aggravants (hypersudation, sport, bains, douches, repas) ou calmants (froid, détente) ;
- contexte associé (maladies, toxiques) ;
- liens avec des signes objectifs (avant, pendant ou après les signes cutanés) ;
- existence ou non d’un prurit collectif ;
- effets des traitements.
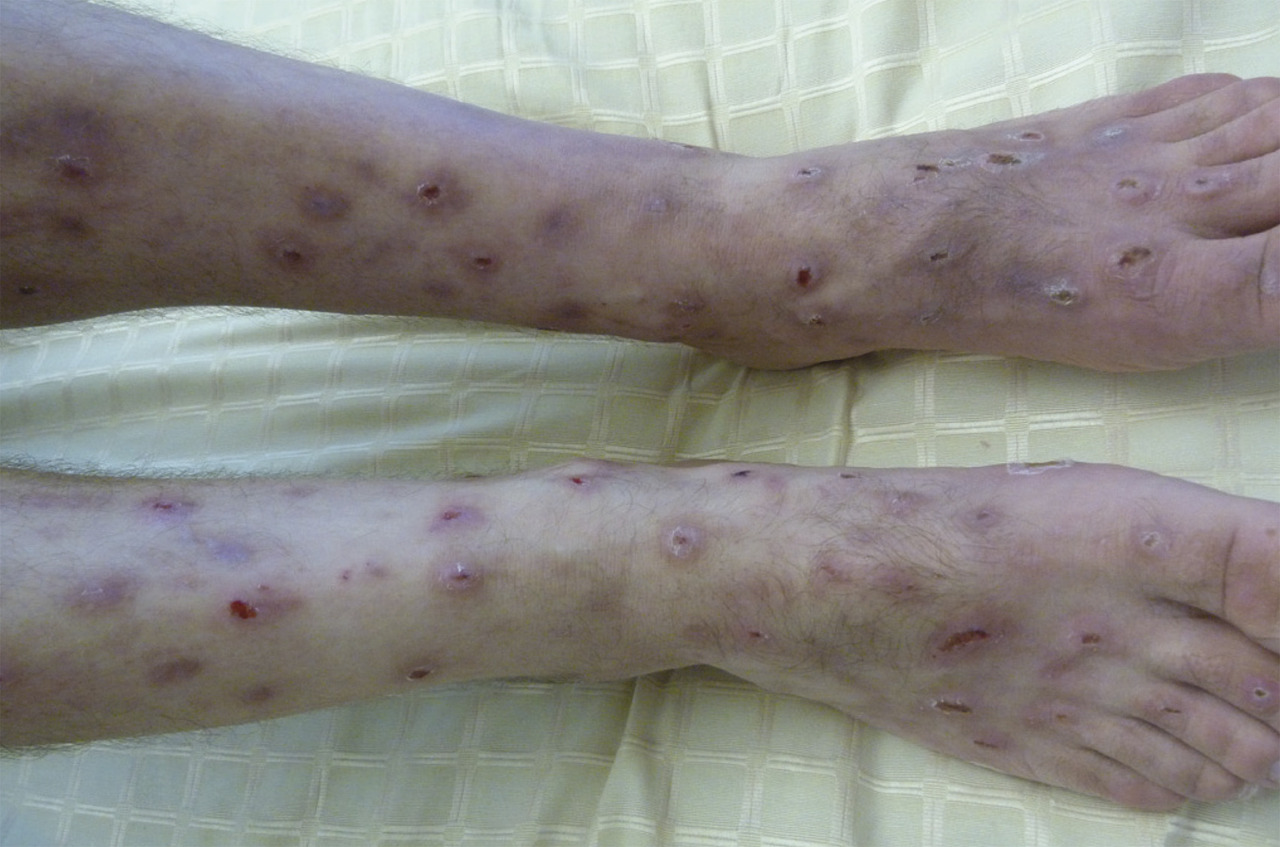
L’examen clinique peut montrer des lésions de grattage : des excoriations (
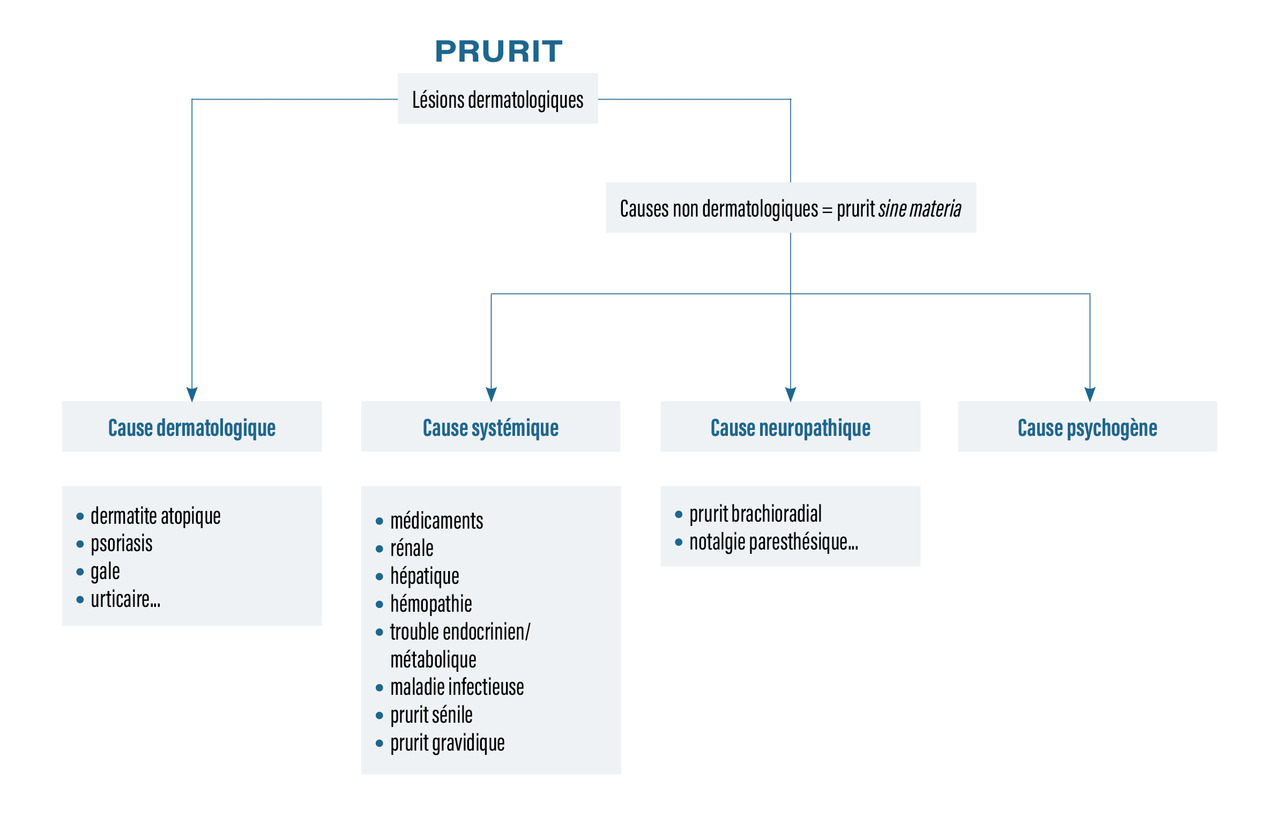
Devant un patient présentant un prurit, il est important d’avoir une démarche diagnostique structurée (
- des plaques érythématosquameuses des coudes et des genoux dans le cadre d’un psoriasis ;
- des plaques érythémateuses suintantes des plis dans le cadre d’une dermatite atopique ;
- des papules œdémateuses fugaces et migratrices dans le cadre d’une urticaire ;
- des papules violines à la face antérieure des poignets dans le cadre d’un lichen plan ;
- une éruption faite de bulles, érosions post-bulleuses et placards urticariens dans le cadre d’une pemphigoïde bulleuse.
D’autres signes cliniques (notamment des adénopathies, une hépatosplénomégalie) ou des signes généraux (altération de l’état général, sueurs nocturnes, par exemple) peuvent orienter vers une autre cause.
Diagnostic étiologique
Prurit dermatologique
S’il n’y a pas de lésions spécifiques (mais il peut exister des lésions de grattage), il s’agit d’un prurit sine materia. Les causes peuvent alors être systémiques, neuropathiques ou psychogènes.
Prurit systémique
Cause médicamenteuse
Face à un prurit isolé, il est utile de rechercher une cause médicamenteuse. Le prurit sans toxidermie associée (c’est-à-dire sans éruption cutanée) peut apparaître plusieurs mois ou même plusieurs années après l’introduction du traitement. Il peut disparaître plusieurs semaines après l’arrêt du traitement incriminé. La causalité des médicaments dans un prurit sans lésion cutanée est toujours discutable et ne peut être confirmée que par l’éviction. Presque tous les médicaments peuvent induire un prurit, par des mécanismes physiopathologiques variés. Cependant, en sont plus fréquemment pourvoyeurs : les inhibiteurs de l’enzyme de conversion, les sartans, les opiacés, les œstroprogestatifs. Les mécanismes sont assez mal connus : cholestase, activation des mastocytes ou des fibres nerveuses.Cause rénale
Le prurit est lié à une insuffisance rénale chronique mais pas aiguë. Il serait présent chez 40 à 85 % des hémodialysés. Il n’y a pas de facteur favorisant connu et son origine reste mystérieuse, probablement non univoque. Il disparaît après transplantation rénale, et occasionnellement après dialyse.Cause hépatique
Chez les patients avec une cholestase secondaire à une obstruction mécanique, un désordre métabolique ou une maladie inflammatoire, le prurit est un symptôme fréquent. Chez les patients avec une maladie infectieuse (hépatite B ou C) ou toxique (cirrhose alcoolique, par exemple), ce symptôme est moins habituel. Le prurit est un signe précoce de cholestase chronique (notamment dans la cirrhose biliaire primitive) qui peut précéder de plusieurs années les autres signes des hépatopathies. Il est souvent généralisé, prédominant sur les paumes et plantes. Le diagnostic est aisé, par le dosage sérique des phosphatases alcalines, des gamma-glutamyl-transférases et de la bilirubine.Cause hématologique
Le prurit généralisé est un signe classique (30 % des patients) et précoce des lymphomes, en particulier de Hodgkin, qu’il peut révéler. Il est souvent plus intense la nuit et commence aux membres inférieurs, avant d’être généralisé. Chez les sujets jeunes avec un prurit sine materia intense, il faut systématiquement y penser. Il peut aussi exister au cours d’autres lymphomes, ou moins fréquemment chez les patients avec des gammapathies. Au cours de la polyglobulie de Vaquez, le prurit existe dans plus de 50 % des cas. Il prend souvent, mais pas toujours, la forme d’un prurit aquagénique (déclenché par un contact, même bref, avec l’eau). Il peut précéder le diagnostic de plusieurs années.Cause endocrinienne ou métabolique
L’hyperthyroïdie (surtout la maladie de Basedow) et le diabète s’accompagnent d’un prurit dans un peu moins de 10 % des cas. Dans le diabète, il s’agit en fait souvent de paresthésies dans le cadre d’une neuropathie diabétique. Chez les patients avec une hypothyroïdie, le prurit est plutôt secondaire à la sécheresse cutanée. Le prurit est fréquent chez les patients avec une hyperparathyroïdie, mise en évidence par une hypercalcémie. La carence en fer est une cause relativement fréquente de prurit, généralisé ou ano-génital. Dans ces différents cas, les mécanismes physiopathologiques sont mal connus.Cause infectieuse
Les patients infectés par le virus de l’immunodéficience humaine peuvent présenter un prurit isolé, ou associé à des signes cutanés variés, comme une éruption papuleuse ou une folliculite éosinophilique. Isolé, ou associé à une hyperéosinophilie, le prurit peut révéler une parasitose, en particulier la toxocarose. Le bilan doit être orienté par le contexte : sérologies parasitaires et examen parasitologique des selles, surtout en cas de consommation de viande peu contrôlée ou d’antécédent de voyage dans des pays endémiques.Prurit sénile
Ce diagnostic est posé chez un sujet de plus de 70 ans, après avoir éliminé toutes les autres causes.Le prurit est déclenché par les stimuli habituels (chaleur, laine, etc.) ou permanents. Sa physiopathogénie est discutée et probablement multifactorielle : sécheresse cutanée, désafférentation, altération du stratum corneum. Son traitement est pratiquement impossible, alors que son retentissement peut être très important.
Prurit gravidique
Le prurit pendant la grossesse peut être secondaire à une dermatose, soit préexistante (comme la dermatite atopique ou le psoriasis), soit survenue pendant la grossesse (comme un eczéma de contact). Il peut aussi être spécifique de la grossesse (comme la pemphigoïde gestationnelle ou l’éruption polymorphe de la grossesse). Lorsqu’il ne s’accompagne pas d’éruption cutanée, il peut être dû à une cholestase, confirmée par l’élévation des transaminases et des sels biliaires sanguins. Il est surtout présent en fin de grossesse et guérit quelques jours après l’accouchement.Prurit neuropathique
Prurit psychogène
Prurit idiopathique
Traitement
Traitement étiologique
Règles générales
Traitements locaux
Traitements généraux
Seuls les antihistaminiques sédatifs (notamment l’hydroxyzine) peuvent être utilisés en appoint le soir pour leur caractère sédatif. La photothérapie PUVA ou UVB peut être proposée dans certains cas. La prégabaline et la gabapentine sont habituellement prescrites dans les prurits neuropathiques.
Prise en charge psychologique
Les recherches sur la physiopathologique du prurit et l’amélioration des connaissances devraient permettre l’élaboration de traitements plus spécifiques.
POINTS FORTS À RETENIR
Le prurit se définit comme une sensation désagréable conduisant au besoin de se gratter.
Ce symptôme est présent dans de nombreuses dermatoses, comme la dermatite atopique, la gale, l’urticaire ou le psoriasis.
Lorsqu’il n’y a pas de lésions cutanées spécifiques, il s’agit d’un prurit sine materia pour lequel l’interrogatoire, l’examen clinique et quelques examens paracliniques contribuent à identifier la cause.
Les causes les plus fréquentes de prurit systémique sont les médicaments, l’insuffisance rénale chronique, la cholestase, les hémopathies, les dysthyroïdies.
Prurit
✓ Le prurit est un item à bien connaître, car c’est un symptôme fréquent qui peut s’intégrer à de nombreux dossiers.
✓ Il a fait l’objet d’un dossier à l’ECN en 2012 : patiente consultant pour un prurit diffus depuis six semaines avec, à l’examen initial, des lésions de grattage sur les membres supérieurs, les fesses, les seins. La première étape doit toujours être la recherche minutieuse de lésions dermatologiques spécifiques. Ici, son travail dans une collectivité (maison de retraite) était un élément pour rechercher une gale. Ce diagnostic peut être étayé par la présence d’un prurit dans l’entourage, et confirmé par la visualisation de lésions évocatrices, comme des sillons au niveau des poignets et des sillons interdigitaux ou des nodules scabieux sur les organes génitaux externes.
✓ Le prurit est un item qui peut s’intégrer aux dermatoses prurigineuses, comme dans le cas de la gale, et donc se référer à un item spécifique, en plus de l’item prurit.
✓ Le prurit pourrait aussi faire l’objet d’un dossier en lui-même, avec un patient se présentant pour un prurit isolé, ce qui amènerait à faire un bilan clinique puis paraclinique et identifier une cause générale. Le traitement symptomatique pourrait être demandé, en plus du traitement étiologique de la maladie diagnostiquée.

 Encadrés
Encadrés