EXPLIQUER les étapes du développement pubertaire normal, physique et psychologique.
DÉPISTER une avance ou un retard pubertaire.
Développement pubertaire normal
Après une période de quiescence qui débute au 4e-6e mois postnatal et dure toute l’enfance, le déclenchement de la puberté est hypothalamique : la sécrétion pulsatile de la gonadotropin releasing hormone (GnRH) [luteinizing hormone releasing hormone, LHRH] stimule la production antéhypophysaire des gonadotrophines FSH (folliculostimulating hormone) et LH (luteinizing hormone). L’apparition de cette pulsatilité hypothalamo-hypophysaire est modulée par des facteurs neuro-endocriniens et périphériques, comme la leptine, mais d’autres facteurs génétiques et nutritionnels influencent aussi l’âge de début de la puberté. Les gonadotrophines hypophysaires induisent la production de stéroïdes sexuels : testostérone (garçon) ou œstradiol (fille) par les testicules et les ovaires. La LH stimule la production de testostérone dans le sexe masculin (verge, pilosité, muscle), la FSH est responsable de l’augmentation du volume testiculaire. Chez les filles, LH et FSH entraînent la production d’œstradiol ovarien, à l’origine du développement des seins, de l’endomètre.
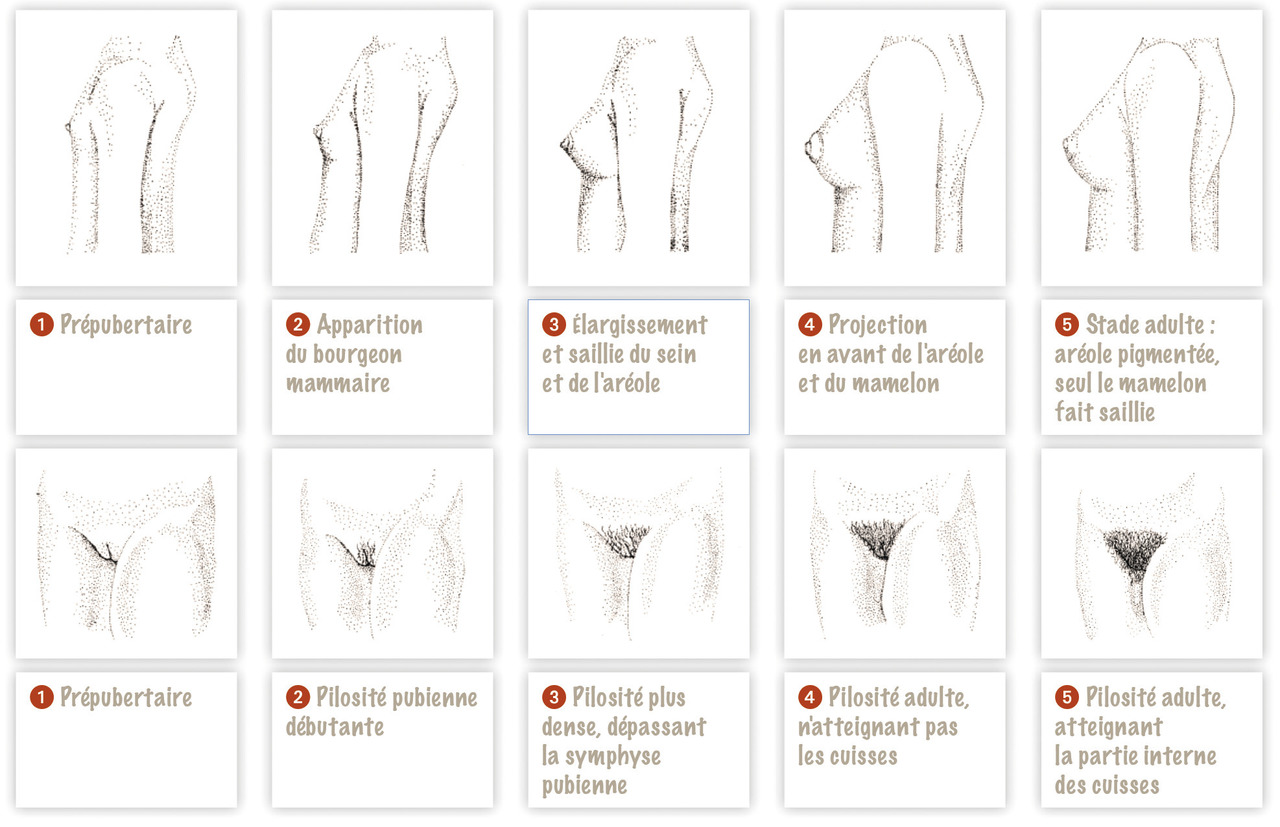
Fille (fig. 1)
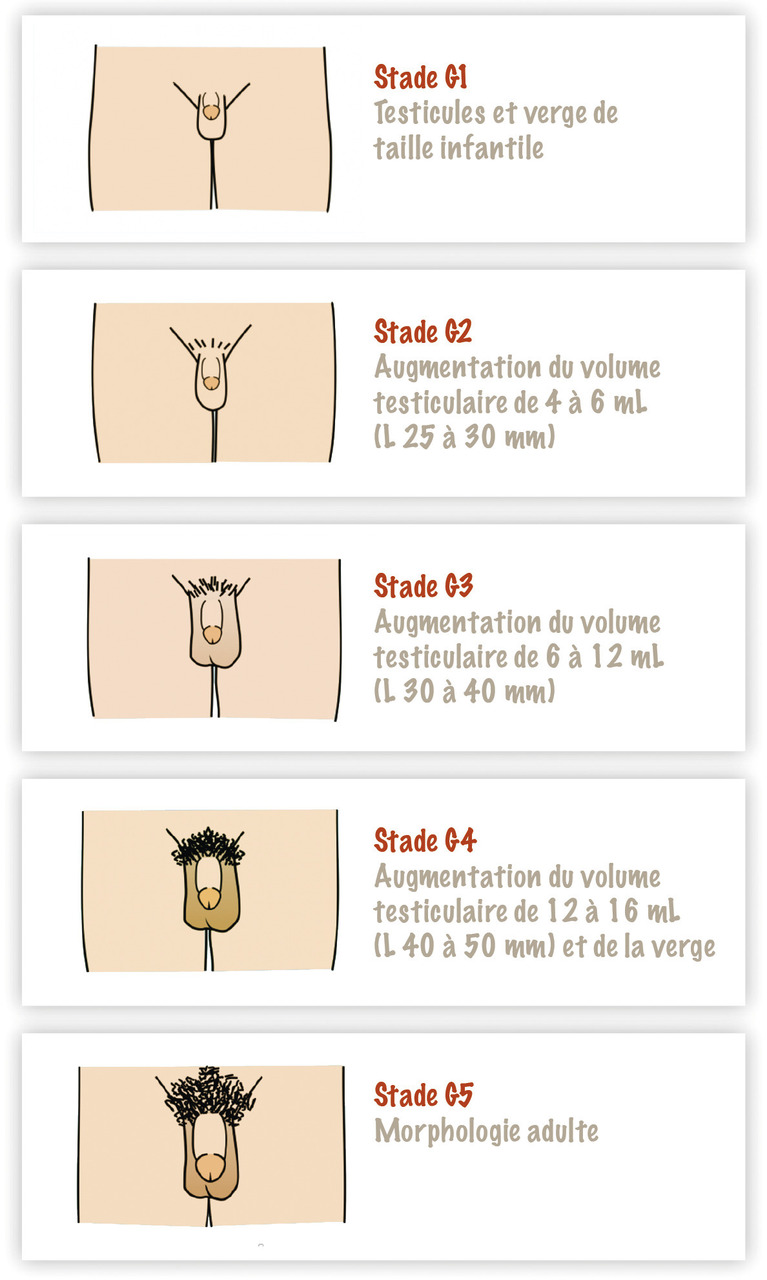
Garçon (fig. 2)
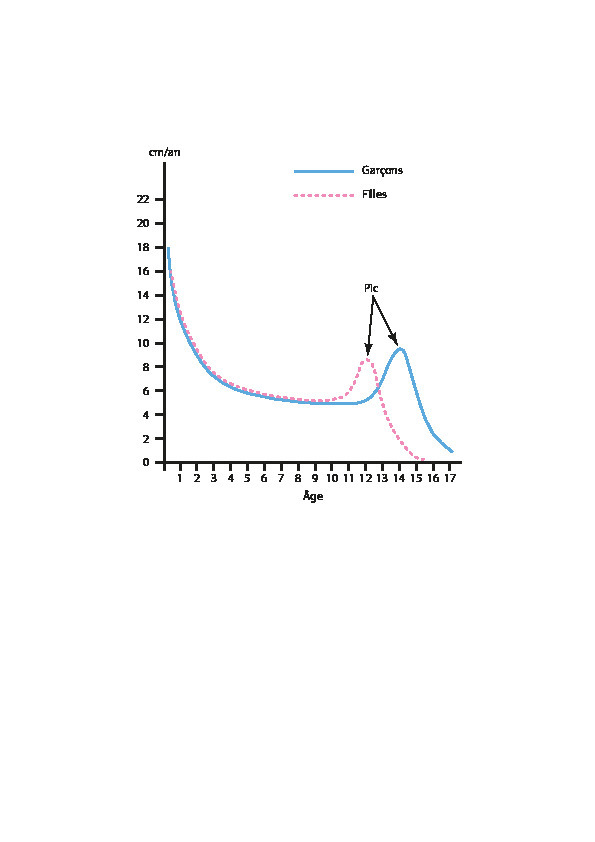
Croissance pubertaire (fig. 3)
Chez les garçons, l’accélération de la croissance pubertaire est retardée d’environ un an par rapport aux premiers signes pubertaires. La croissance pubertaire totale moyenne est de 25 à 28 cm. La taille finale est atteinte autour de 18 ans et se situe en France à 178 cm en moyenne.
Retards pubertaires
Définition
Chez la fille : absence de développement mammaire à 13 ans.
Chez le garçon : absence d’augmentation du volume testiculaire (< 4 mL) à 14 ans.
Dans les 2 sexes : absence de puberté complète 4 ans après les premiers signes pubertaires.
Causes des retards pubertaires (tableau 1)
Origine centrale ou hypothalamo-hypophysaire
L’hypogonadisme hypogonadotrope peut être :- congénital : il ne s’accompagne pas en général de cassure de la croissance. Un micropénis (verge < 25 mm) et une cryptorchidie peuvent s’observer chez le garçon, témoignant de la sévérité et de la précocité du déficit en gonadotrophines ;
- acquis : lié à une tumeur hypophysaire qui doit être éliminée de principe, surtout si le retard pubertaire s’accompagne d’une cassure de la croissance ;
- « fonctionnel » : dans le cadre d’une maladie générale ou de troubles du comportement alimentaire ;
- isolé, ou faisant partie d’un déficit hypophysaire plus global.
Origine périphérique ou gonadique
L’hypogonadisme hypergonadotrope est le plus souvent en rapport avec :– un syndrome de Turner (45, X) chez la fille ;
– un syndrome de Klinefelter (47, XXY) chez le garçon. Celui-ci ne s’accompagne en général pas d’un retard pubertaire mais d’une puberté plus ou moins achevée, voire apparemment normale mais sans augmentation du volume testiculaire (testicule < 35 mm). La gynécomastie est fréquente.
Retard pubertaire simple
Il s’agit de cas extrêmes du développement pubertaire normal. Ce type de retard correspond aux 2,5 % des sujets qui déclencheront leur puberté après 14 ans chez le garçon, ou après 13 ans chez la fille. C’est un diagnostic d’élimination. Le retard pubertaire simple amène deux fois plus de garçons que de filles à consulter. Le retard pubertaire simple pose un problème diagnostique difficile avec certains hypogonadismes hypogonadotrophiques partiels ou isolés.Démarche diagnostique
Antécédents
La taille et l’âge de la puberté chez les parents (surtout faciles à repérer chez les femmes par l’âge des premières règles) et la fratrie, l’historique de la grossesse et de l’accouchement doivent être demandés. L’analyse de la courbe de croissance staturo-pondérale est indispensable. Les antécédents pathologiques et les traitements reçus (corticothérapie, chimiothérapie, radiothérapie, etc.) sont soigneusement notés. Sont recherchés à l’interrogatoire des troubles digestifs, une polyuro-polydipsie, des céphalées et une anomalie du champ visuel.Examen clinique
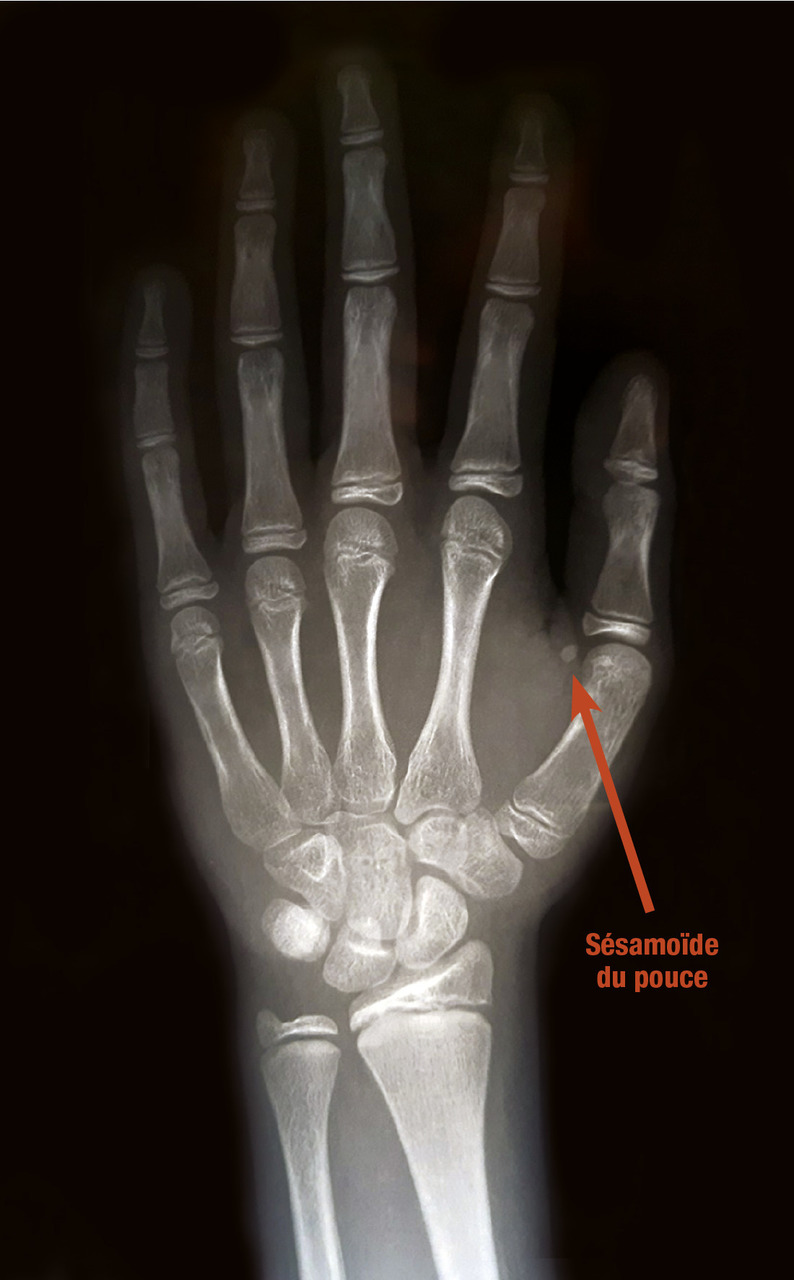
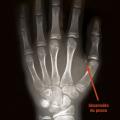
Il doit rechercher les signes évoquant une pathologie acquise (syndrome de Cushing), une dysmorphie. L’examen des organes génitaux externes, des seins et de la pilosité pubienne permettra de quantifier soit l’absence totale, soit un début passé inaperçu, ou encore l’arrêt de la puberté. Le volume et la position des deux testicules sont précisés (en place, ectopiques, ou non palpables de façon uni- ou bilatérale, cryptorchidie). Enfin, la présence d’une anosmie (incapacité à sentir les odeurs) permet d’évoquer, sur la seule clinique, le diagnostic rare d’hypogonadisme hypogonadotrope par syndrome de Kallmann-de Morsier.Détermination de l’âge osseux (fig. 4)
Elle permet d’obtenir un repère quantifiable de la maturation du squelette par les stéroïdes sexuels. Il est lu à l’aide d’un atlas radiologique (Greulich et Pyle), à partir d’une radiographie du poignet et de la main gauche. Le début de la puberté correspond habituellement à un âge osseux de 13 ans chez le garçon et de 11 ans chez la fille. Cet âge osseux correspond grossièrement à l’apparition du sésamoïde du pouce.Examens biologiques
En première intention, les dosages plasmatiques des stéroïdes sexuels, couplés à ceux de la FSH et de la LH de base, sont l’étape initiale essentielle du diagnostic étiologique :- des valeurs élevées de FSH et LH témoignent de l’origine gonadique du retard pubertaire (hypogonadisme hypergonadotrope) ;
- des valeurs normales ou basses sont en faveur d’une pathologie hypothalamo-hypophysaire (hypogonadisme hypogonadotrope).
IRM
Une IRM hypothalamo-hypophysaire est indispensable devant tout hypogonadisme hypogonadotrope afin d’éliminer une pathologie organique (craniopharyngiome).Caryotype
Un caryotype est réalisé devant tout hypogonadisme hypergonadotrope (FSH élevée), en l’absence d’antécédents pouvant expliquer une pathologie gonadique, qu’il existe ou non une dysmorphie évocatrice des syndromes de Turner ou de Klinefelter. Rappelons que toute fille dont la taille est < -2 DS, présentant un retard pubertaire ou des gonadotrophines élevées, doit avoir un caryotype.Réflexions
Il est également facile de rattacher le retard pubertaire à une pathologie générale : il s’agit alors d’un hypogonadisme hypogonadotrope fonctionnel et réversible avec la correction de la pathologie. C’est le cas des hypercorticismes (syndrome de Cushing ou corticothérapie), des malabsorptions digestives (maladie cœliaque, maladie de Crohn) et autres malnutritions (en particulier les troubles du comportement alimentaire chez la fille, qui représente la cause principale dans ce groupe étiologique).
Le seul problème diagnostique est celui de retard pubertaire simple, qui représente 60 à 80 % des retards pubertaires chez le garçon, et qu’il est difficile de distinguer des autres hypogonadismes hypogonadotropes congénitaux ou acquis. Il reste un diagnostic d’exclusion et qui ne se confirmera que lorsque la puberté se déclenchera spontanément. En faveur de ce diagnostic, on notera les signes suivants : la notion de retards pubertaires spontanément réversibles familiaux et un infléchissement de la croissance vers 10 ans. Devant l’absence de critères de certitude et la gravité des autres pathologies suspectées, il est légitime d’exercer une surveillance clinique attentive et de faire une IRM cérébrale à tout adolescent porteur d’un déficit gonadotrope.
Principes du traitement
Le traitement d’une tumeur hypophysaire est réalisé en première intention, avant la substitution hormonale visant à corriger le retard pubertaire.
Dans les autres cas, le but est d’abord d’assurer un développement pubertaire complet et une activité sexuelle normale. Un traitement substitutif à doses progressivement croissantes par les stéroïdes sexuels (testostérone chez le garçon, estrogènes puis œstroprogestatifs chez la fille) est habituellement prescrit. Il doit être entrepris dès l’âge normal du début de la puberté. Le traitement par les gonadotrophines (injections sous-cutanées LH/hCG et FSH recombinantes) est parfois discuté dans les hypogonadismes hypogonadotropes complets.
Pubertés précoces
Définition
Chez la fille : développement avant 8 ans.
Chez le garçon : augmentation du volume testiculaire (> 4 mL) avant 9 ans.
Causes des pubertés précoces (tableau 2)
Origine centrale ou hypothalamo-hypophysaire
La puberté précoce peut être :- acquise, la puberté est due au déclenchement prématuré, lésionnel ou non, de l’axe hypothalamo-hypophysaire. Elle est 8 fois plus fréquente chez les filles que chez les garçons. Chez les filles, la puberté précoce centrale est le plus souvent idiopathique (sans cause retrouvée), alors que chez le garçon, elle est plus fréquemment lésionnelle ;
- parfois génétique.
Origine périphérique, gonadique
La puberté précoce est liée à une sécrétion de stéroïdes sexuels (par une gonade autonome), indépendamment de l’axe hypothalamo-hypophysaire.Démarche diagnostique
Antécédents
On notera les paramètres de naissance, les tailles familiales, l’âge de la puberté des parents et de la fratrie. On recherchera à l’interrogatoire des signes digestifs, des troubles visuels, un syndrome polyuro-polydipsique. La courbe de croissance est reconstituée : il existe une accélération de la vitesse de croissance avec souvent une avance staturale au moment du diagnostic, qui va de pair avec une avance de l’âge osseux.Examen clinique
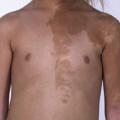
On mesure le volume testiculaire (volume > 4 mL ou longueur testiculaire > 2,5 cm) chez les garçons, cotera la pilosité pubienne, et la longueur de la verge. Chez la fille, on observera un développement mammaire, une pilosité pubienne, et rarement des règles. L’examen notera d’éventuelles taches cutanées (évoquant une neurofibromatose de type 1 ou un syndrome de McCune Albright,Imagerie
La détermination de l’âge osseux permet d’obtenir un repère quantifiable de la maturation du squelette par les stéroïdes sexuels. Il est lu à l’aide d’un atlas radiologique (Greulich et Pyle), à partir d’une radiographie du poignet et de la main gauche. Le début de la puberté correspond habituellement à un âge osseux de 13 ans chez le garçon et de 11 ans chez la fille. Cet âge osseux correspond grossièrement à l’apparition du sésamoïde du pouce. L’accélération de la maturation osseuse est la conséquence de la sécrétion des stéroïdes sexuels. Elle signe le risque de la survenue d’une puberté précoce, la soudure prématurée des cartilages de croissance entraînant un risque de petite taille définitive.L’imprégnation œstrogénique est appréciée chez la fille par l’échographie pelvienne, qui permet d’une part de dépister les signes échographiques de début de puberté (utérus > 35 mm) et d’autre part d’éliminer une tumeur ou un kyste ovarien, qui signerait l’origine périphérique de la puberté précoce.
Examens biologiques
Les gonadotrophines plasmatiques sont appréciées à l’état basal et parfois au cours d’une épreuve de stimulation par la GnRH (ancienne LHRH). On recherchera une réponse de la LH supérieure à la réponse de la FSH, signant ainsi l’activation de la fonction gonadotrope, et/ou un pic de LH > 5 UI/L. La mesure de gonadotrophines indétectables signe l’origine gonadique de la puberté précoce. Le dosage plasmatique de la testostérone chez le garçon retrouve des valeurs supérieures aux valeurs de l’enfant impubère (testostérone > 0,5 ng/mL), corrélées au développement des caractères sexuels. Chez la fille, notamment en début de puberté, on peut observer une grande variation des taux d’estradiol : un taux indétectable d’estradiol n’élimine pas une puberté précoce centrale (surtout si le dosage utilisé n’est pas sensible).Une imagerie par résonance magnétique (IRM) de la région hypothalamo-hypophysaire est indispensable, et à réaliser d’autant plus vite que l’enfant est jeune et qu’il s’agit d’un garçon.
Réflexions
L’apparition précoce et isolée d’un développement des seins avant 3 ans, de métrorragies, ou d’une pilosité pubienne sont des situations particulières qui doivent être différenciées de la survenue d’une puberté précoce. Le développement isolé des seins « prémature thélarche » s’observe chez beaucoup de petites filles, entre 3 mois et 3 ans. La mère signale souvent à la naissance un développement mammaire transitoire ou non. Le développement des seins est isolé, parfois unilatéral. Il n’y a pas de pilosité pubienne ni d’accélération de la vitesse de croissance. Aucun bilan biologique n’est nécessaire, l’échographie pelvienne montre un utérus impubère. Les ovaires, de taille normale pour l’âge, présentent assez souvent des follicules, ce qui est normal à cet âge. Aucun traitement n’est nécessaire. Le développement mammaire disparaît le plus souvent.
Des métrorragies isolées sont possibles, sans aucun autre signe de développement pubertaire. L’examen de la vulve doit rechercher une vulvite ou une vulvo-vaginite, un prolapsus urétral, un corps étranger. L’absence de développement des seins élimine un kyste ovarien ou un syndrome de McCune-Albright. L’échographie pelvienne retrouve un petit utérus et peut mettre en évidence un corps étranger intravaginal, ou une exceptionnelle tumeur utérovaginale.
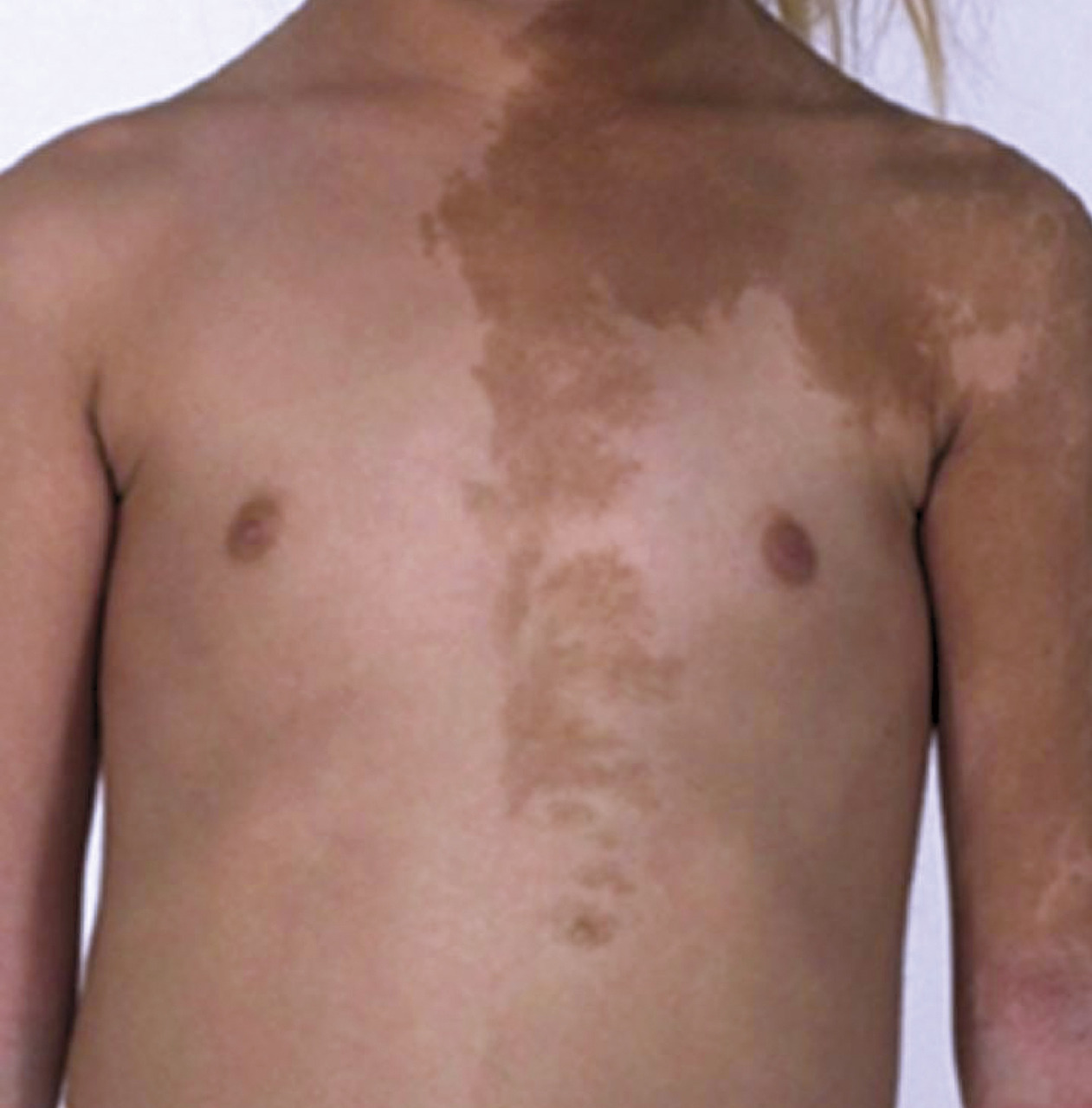
Une pilosité pubienne d’apparition rapide, accompagnée d’acné, d’une accélération de la croissance, d’une hypertrophie clitoridienne chez la fille et d’une augmentation de volume de la verge chez le garçon doit faire éliminer une tumeur de la surrénale. Le plus souvent, il s’agit de tumeurs sécrétant des androgènes, mais parfois aussi du cortisol ou des œstrogènes. Les dosages hormonaux et une imagerie surrénalienne urgente permettent un diagnostic rapide. Plus fréquemment, une pilosité pubienne dans l’enfance doit faire rechercher une forme le plus souvent non classique d’hyperplasie congénitale des surrénales. Il s’agit dans la majorité des cas d’un déficit en 21-hydroxylase. Le diagnostic repose sur une augmentation de la 17-hydroxyprogestérone de base et après stimulation par l’ACTH (adreno cortico trophic hormone). L’adrénarche est un diagnostic d’élimination. Elle survient vers 6 à 8 ans. Elle concerne les deux sexes. Il existe parfois une avance staturale. Les dosages hormonaux retrouvent une augmentation des androgènes surrénaliens (déhydroépiandrostérone [SDHEA] et delta 4-androstènedione) circulants. Aucun traitement n’est à envisager.
Principes du traitement
POINTS FORTS À RETENIR
Les premières manifestations de la puberté sont le développement des seins chez la fille et l’augmentation du volume testiculaire chez le garçon. L’accélération de la croissance staturale est un signe majeur de cette période.
Le retard pubertaire est défini chez le garçon par l’absence d’augmentation de volume testiculaire au-delà de 14 ans, et chez la fille par l’absence de développement des seins à 13 ans ou l’absence de règles à 15 ans.
Devant un retard pubertaire, la première étape diagnostique consiste à déterminer son origine, hypothalamo-hypophysaire ou gonadique.
Devant un retard pubertaire d’origine hypothalamo-hypophysaire (LH et FSH non élevées), il faut réaliser une IRM de cette région pour écarter ou affirmer un processus infiltratif ou tumoral, puis rechercher un déficit nutritionnel ou une origine génétique. Devant une origine gonadique (LH et FSH élevées), le caryotype est systématique.
On appelle puberté précoce l’apparition de signes de puberté avant l’âge de 8 ans chez la fille et avant l’âge de 9 ans chez le garçon.
Le dosage des stéroïdes sexuels et des gonadotrophines est une étape essentielle du diagnostic positif et topographique.
Le dosage des gonadotrophines permet de distinguer les pubertés précoces d’origine hypothalamo-hypophysaire et gonadique.
Les pubertés précoces centrales d’origine hypothalamo-hypophysaires justifient la réalisation d’une IRM de cette région à la recherche d’une lésion, plus fréquente chez les garçons.
Les pubertés précoces périphériques sont dues à une sécrétion de stéroïdes sexuels, indépendante de l’axe hypothalamo-hypophysaire, d’origine gonadique.

 Encadrés
Encadrés