ECG : fondamental
En cas de douleur thoracique aiguë, l’ECG, en analysant le segment ST, permet de distinguer les syndromes coronaires aigus (SCA) avec un sus-décalage persistant de ST (plus de 20 minutes, SCA ST+) et ceux sans sus-décalage persistant de ST (SCA non ST+).
Les SCA ST+ sont, le plus souvent, secondaires à une occlusion totale d’une artère coronaire. Une revascularisation en urgence est alors indiquée, et chaque minute perdue grève de façon significative la morbimortalité des patients. Dans ces cas, il n’y a aucune indication au dosage biologique ; les anomalies ECG associées à la symptomatologie évocatrice imposent une recanalisation rapide de la coronaire en cause. Appeler le Samu et confier le patient à un service mobile d’urgence et de réanimation (Smur) fait gagner un temps important et réduit la mortalité grâce à la revascularisation précoce et la prévention des complications.
Les SCA sans sus-décalage persistant de ST (SCA non ST+) ont des traductions électrocardiographiques variées : sous-décalage de ST, inversion des ondes T, modifications de l’ECG par rapport à un tracé antérieur, ou ECG normal. Dans ce dernier cas, le diagnostic est souvent très difficile et nécessite une surveillance et des investigations complémentaires (biologies, épreuve de stress, coronarographie…). Le plus souvent, ce n’est qu’au décours de ce bilan que le diagnostic de SCA non ST+ peut être posé. Ce terme regroupe deux entités : l’infarctus non ST+ et l’angor stable (sans élévation de la troponine). Dans ce cas, l’élévation de la troponine est un critère indispensable pour poser le diagnostic d’infarctus du myocarde (IDM) [v. ci-dessous].
Dosage des troponines : en pratique
Types de dosages et seuils
Les troponines sont des protéines intervenant dans la régulation de la contraction musculaire. Les isoformes cTnI et cTnT sont uniquement exprimées par les cardiomyocytes. Lors d’un épisode ischémique, elles sont relarguées dans la circulation sanguine. Les dosages de cTn peuvent être réalisés par des automates d’immuno-analyse classique ou mixtes (biochimie/immuno-analyse) ou par des dispositifs destinés à la biologie délocalisée (Point-of-Care Testing). Aujourd’hui, les méthodes classiques ont été remplacées par des techniques hypersensibles (HS, sensibilité accrue d’un facteur de 4 à 10). Les résultats sont exprimés en ng/L (et non plus en mg/L). Toutes les méthodes, qu’elles soient conventionnelles ou HS, restent à ce jour non standardisées : les résultats ne sont donc pas comparables selon les laboratoires. La valeur seuil – qui correspond au 99e percentile (c’est-à-dire au-dessous de laquelle se situent 99 % de la population) – diffère d’une méthode à l’autre et peut être affectée par l’âge, le sexe, la fonction rénale.
Indications
Pour les SCA non ST+, les troponines élevées sont en faveur du diagnostic d’IDM. En effet, selon les recos européennes, l’IDM est défini par une augmentation de la troponine hypersensible, avec au moins une mesure au-delà du 99e percentile d’une population normale de référence. Cette variation cinétique doit être accompagnée d’au moins un des critères suivants : symptômes cliniques évocateurs, développement d’ondes Q pathologiques sur l’ECG, modifications récentes ou présumées telles des segments ST ou un bloc de branche gauche non connu, signe sans équivoque d’une destruction de tissu myocardique viable ou une nouvelle anomalie de cinétique segmentaire, thrombus coronaire identifié lors d’une coronarographie. Ainsi, la mise en évidence d’un IDM nécessite au moins deux mesures de troponines hypersensibles, réalisées sur au moins deux échantillons sanguins prélevés idéalement à l’admission à l’hôpital puis 3 heures après. Pendant ce délai, la surveillance et le monitorage de l’ECG sont fondamentaux (risque de complications rythmiques), le patient ne peut donc pas rester à son domicile. La prise en charge doit se faire en milieu hospitalier, le plus souvent aux urgences ou en cardiologie.
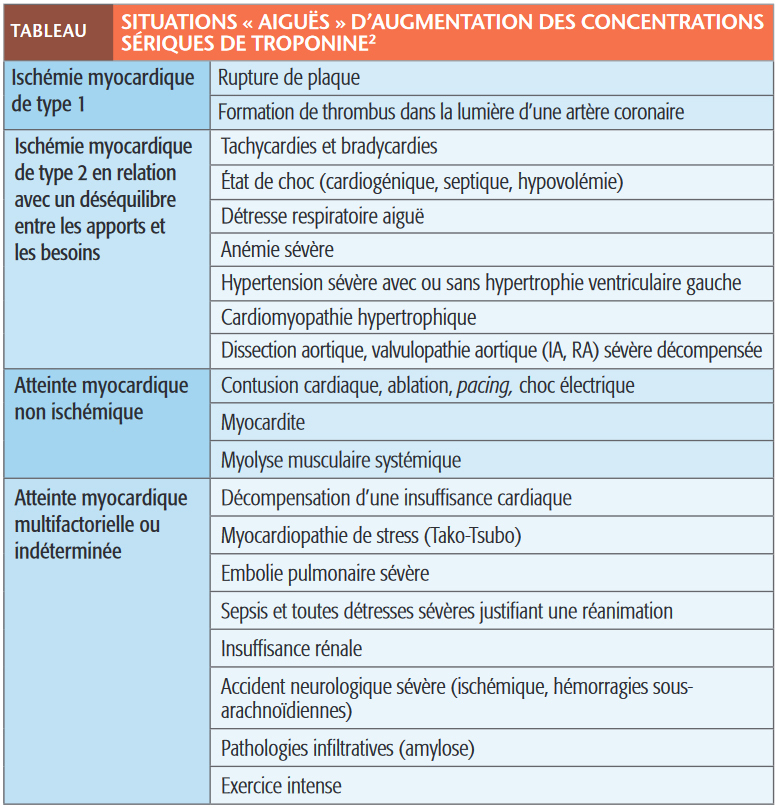
Attention aux autres causes d’élévation de la troponine
En contrepartie d’une meilleure sensibilité, la spécificité des troponines hypersensibles n’est pas optimale : leur dosage peut être élevé dans des situations sans rapport avec une pathologie coronaire (v. tableau). L’embolie pulmonaire, la myocardite aiguë, l’état de choc (septique), l’œdème aigu du poumon même non ischémique, les troubles du rythme, un traumatisme, une chirurgie voire une insuffisance rénale peuvent entraîner une élévation de la troponine. Ces situations témoignent d’une souffrance cardiomyocytaire mais non coronaire (plaque d’athérome fissurée ou infarctus).
Le contexte dans lequel ce marqueur est prélevé est donc fondamental, la troponine n’étant pas un examen de débrouillage.
Reste-t-il une place pour son dosage en ambulatoire ?
En ville, la troponine n’est indiquée que pour des patients asymptomatiques qui ont eu une douleur thoracique plus de 72 heures auparavant et qu’on suspecte avoir été un SCA sans complication, lorsque l’ECG (s’il a été réalisé) n’est pas contributif. Il est donc nécessaire de connaître avec certitude l’horaire de cette douleur. On peut alors soit faire hospitaliser le patient soit poursuivre l’exploration en ambulatoire (en l’orientant si besoin vers une consultation spécialisée immédiate). Le bilan effectué en ambulatoire peut inclure le dosage de la troponine. Il faut insister auprès du patient sur la nécessité de réaliser au plus vite ce dosage, dans un laboratoire de proximité.
Si le dosage de la troponine est positif, le patient doit être hospitalisé rapidement. S’il est négatif, il faut poursuivre les explorations (consultation spécialisée par exemple) en sachant qu’un syndrome coronaire n’est pas exclu.
Qu’en retenir ?
En conclusion, en phase aiguë d’une douleur thoracique en médecine ambulatoire, la troponine n’est pas indiquée en ville. Les raisons : risque passer à côté d’un authentique SCA, nécessité d’une prise en charge rapide et de dosages cinétiques. Un dosage de la troponine négatif, même avec les méthodes HS, ne doit pas faussement rassurer. Toute douleur thoracique même atypique avec un ECG non contributif et sans diagnostic alternatif identifié impose une hospitalisation sans perte de temps.
Seule exception : un patient asymptomatique consultant pour une douleur thoracique survenue plus de 72 heures auparavant et lorsque l’ECG n’est pas contributif. Dans ce cas, le bilan peut inclure un dosage de troponine.
Pour en savoir plus :
Roffi M, Patrono C, Collet JP, et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J 2016;37(3):267-31.
HAS. Syndrome coronaire aigu : pas de marqueurs biologiques en médecine ambulatoire. 2010.
Chenevier-Gobeaux C, Dehoux M, Lefèvre G. Marqueurs cardiaques. Rev Prat Med Gen 2016;30(967);639-44.