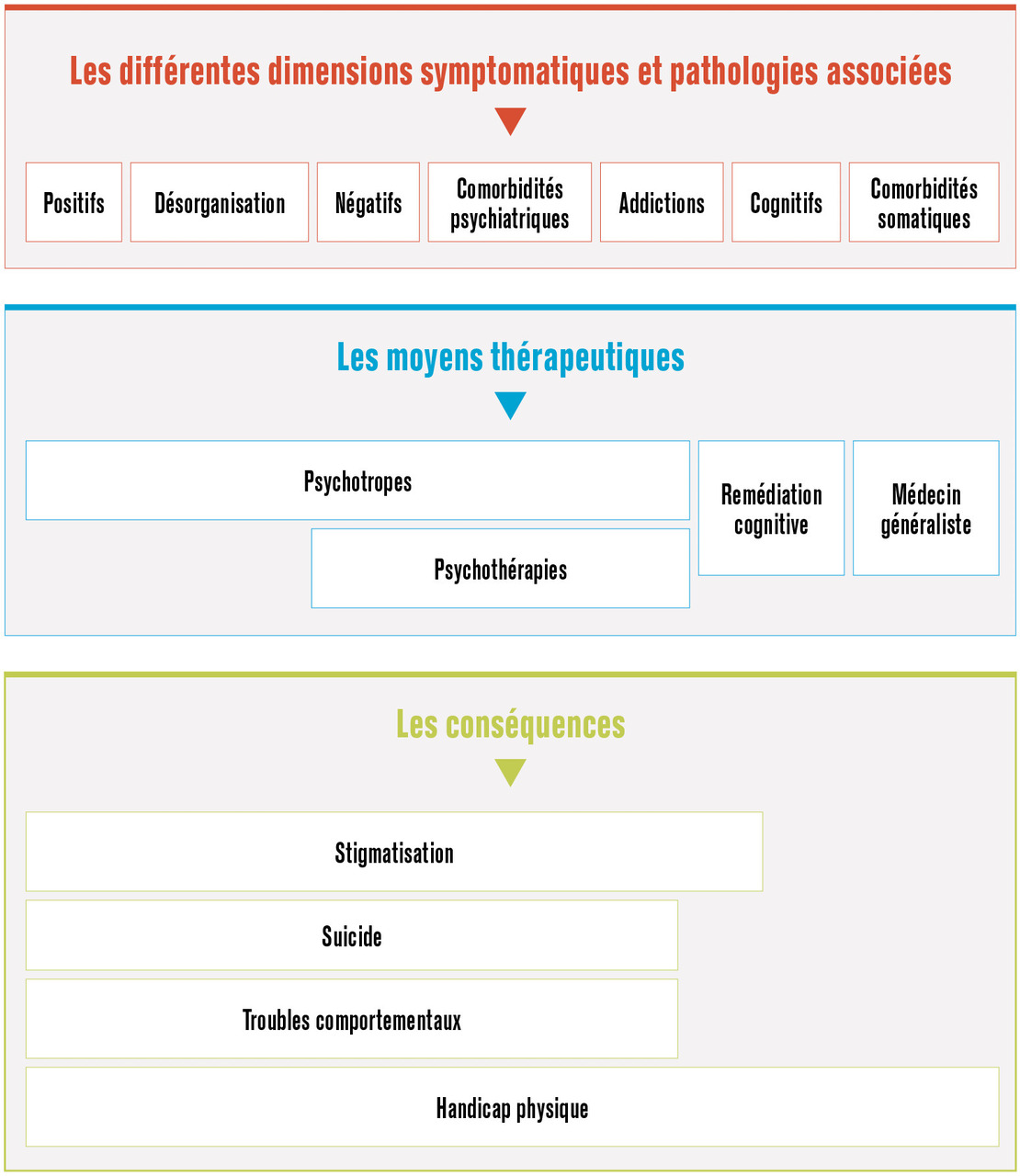
Les schizophrénies possèdent des caractéristiques qui ont des implications dans l’élaboration de stratégies optimisées (figure ) :
– elles sont chroniques et impacteront donc le patient dès l’adolescence jusqu’à des âges avancés, nécessitant d’adapter la prise en charge en fonction de son âge ;
– elles ont des présentations polymorphes en termes d’intensité des symptômes, positifs, négatifs, de désorganisation et cognitifs, qui impliquent d’avoir des stratégies personnalisées à chaque patient ;
– elles sont associées de façon quasi constante à d’autres troubles soit psychiatriques comme les addictions, la dépression et les troubles anxieux, soit somatiques, avec une prévalence très élevée des maladies cardiovasculaires, ce qui implique une prise en charge globale des patients faisant intervenir d’autres spécialités médicales ;
– elles sont le plus souvent associées à un handicap psychique plus ou moins important qui a des répercussions sur l’autonomie. Cela nécessite des stratégies pour y pallier qui impliqueront des acteurs médicaux mais également du champ du handicap ;
– elles touchent des adultes jeunes, sont chroniques et associées dans deux tiers des cas à un handicap psychique, elles ont donc un impact majeur sur l’entourage, notamment familial, qu’il s’agit de soutenir et d’impliquer dans la prise en charge ;
– elles sont associées à une augmentation de la mortalité, avec une baisse de l’espérance de vie comprise entre 15 et 20 ans, avec deux causes prépondérantes : le suicide et les maladies cardiovasculaires.
L’objectif principal de la prise en charge des schizophrénies est le rétablissement. On entend par rétablissement la capacité à reprendre le contrôle de sa vie et de reconstruire une vie riche et pleine de sens.
– elles sont chroniques et impacteront donc le patient dès l’adolescence jusqu’à des âges avancés, nécessitant d’adapter la prise en charge en fonction de son âge ;
– elles ont des présentations polymorphes en termes d’intensité des symptômes, positifs, négatifs, de désorganisation et cognitifs, qui impliquent d’avoir des stratégies personnalisées à chaque patient ;
– elles sont associées de façon quasi constante à d’autres troubles soit psychiatriques comme les addictions, la dépression et les troubles anxieux, soit somatiques, avec une prévalence très élevée des maladies cardiovasculaires, ce qui implique une prise en charge globale des patients faisant intervenir d’autres spécialités médicales ;
– elles sont le plus souvent associées à un handicap psychique plus ou moins important qui a des répercussions sur l’autonomie. Cela nécessite des stratégies pour y pallier qui impliqueront des acteurs médicaux mais également du champ du handicap ;
– elles touchent des adultes jeunes, sont chroniques et associées dans deux tiers des cas à un handicap psychique, elles ont donc un impact majeur sur l’entourage, notamment familial, qu’il s’agit de soutenir et d’impliquer dans la prise en charge ;
– elles sont associées à une augmentation de la mortalité, avec une baisse de l’espérance de vie comprise entre 15 et 20 ans, avec deux causes prépondérantes : le suicide et les maladies cardiovasculaires.
L’objectif principal de la prise en charge des schizophrénies est le rétablissement. On entend par rétablissement la capacité à reprendre le contrôle de sa vie et de reconstruire une vie riche et pleine de sens.
Bilan initial d’un patient souffrant de schizophrénie
La première partie du bilan1 est anamnestique, à la recherche de troubles du neurodéveloppement ayant pu survenir pendant l’enfance. On recherche donc des expositions à des substances altérant le neurodéveloppement lors de la grossesse maternelle, dont les plus fréquentes sont l’alcool et les antiépileptiques, mais également une prématurité ou un accouchement difficile. Il est important de repérer les troubles des apprentissages qui auraient donné lieu ou non à une rééducation. L’agrégation familiale des troubles psychotiques étant importante, il convient de rechercher de façon attentive de tels troubles chez les apparentés. La recherche de ces éléments a pour but de réunir des arguments directs et indirects en faveur d’une pathologie ayant débuté tôt dans le développement de l’enfant et alors plus susceptible d’être associée avec une cause génétique du trouble. En cas de doute et notamment si, aux symptômes de la schizophrénie, est associée une pathologie organique (malformation cardiaque, dysmorphie faciale par exemple) ou une déficience intellectuelle, une consultation génétique doit être proposée.
Le bilan de base doit comprendre un examen neurologique attentif, une imagerie cérébrale anatomique par résonance magnétique, un bilan biologique comprenant un hémogramme, un bilan inflammatoire, un bilan hépatique et rénal, une glycémie à jeun, la valeur des triglycérides et du cholestérol et de ses fractions, le dosage des folates et de la vitamine D. En cas de conduites sexuelles à risque, la recherche de maladies sexuellement transmissibles doit être systématique.
La suite du bilan a pour objet de déterminer l’intensité des différentes dimensions du trouble en utilisant au besoin les échelles psychométriques les mieux adaptées. Il convient donc d’évaluer l’intensité des symptômes positifs, négatifs, de désorganisation et les symptômes anxieux et dépressifs (v . page 36 ). Il est important d’évaluer l’impulsivité et les idées suicidaires du fait de leur grande fréquence et de leur lien avec les comportements suicidaires. De la même façon, une addiction doit être systématiquement recherchée et une prise en charge double psychiatrique-addictologique doit être envisagée dans le cas d’un double diagnostic schizophrénie-addiction.
La recherche de facteurs de risque cardiovasculaire doit être systématique : tabagisme, sédentarité, surpoids (calcul de l’indice de masse corporelle et du périmètre abdominal), hyperglycémie à jeun, dyslipidémie, hypertension artérielle. Les patients souffrant de schizophrénie ayant des difficultés à accéder aux soins primaires, il convient de vérifier que les actes de prévention habituels comme les vaccinations obligatoires, l’évaluation de l’état dentaire, l’accès à une contraception ont été réalisés et d’y remédier dans le cas contraire.
Le bilan neuropsychologique, que ce soit pour les fonctions cognitives dites froides et chaudes et son intérêt, sera développé dans le chapitre sur la remédiation cognitive (v . page 60 ). De même, l’évaluation du handicap psychique est abordée dans le chapitre sur la réhabilitation psychosociale (v . page 52 ).
Le bilan de base doit comprendre un examen neurologique attentif, une imagerie cérébrale anatomique par résonance magnétique, un bilan biologique comprenant un hémogramme, un bilan inflammatoire, un bilan hépatique et rénal, une glycémie à jeun, la valeur des triglycérides et du cholestérol et de ses fractions, le dosage des folates et de la vitamine D. En cas de conduites sexuelles à risque, la recherche de maladies sexuellement transmissibles doit être systématique.
La suite du bilan a pour objet de déterminer l’intensité des différentes dimensions du trouble en utilisant au besoin les échelles psychométriques les mieux adaptées. Il convient donc d’évaluer l’intensité des symptômes positifs, négatifs, de désorganisation et les symptômes anxieux et dépressifs (
La recherche de facteurs de risque cardiovasculaire doit être systématique : tabagisme, sédentarité, surpoids (calcul de l’indice de masse corporelle et du périmètre abdominal), hyperglycémie à jeun, dyslipidémie, hypertension artérielle. Les patients souffrant de schizophrénie ayant des difficultés à accéder aux soins primaires, il convient de vérifier que les actes de prévention habituels comme les vaccinations obligatoires, l’évaluation de l’état dentaire, l’accès à une contraception ont été réalisés et d’y remédier dans le cas contraire.
Le bilan neuropsychologique, que ce soit pour les fonctions cognitives dites froides et chaudes et son intérêt, sera développé dans le chapitre sur la remédiation cognitive (
Personnalisation de la stratégie
Le choix du traitement pharmacologique dépend des éléments issus du bilan mais doit comprendre de façon systématique la prescription d’un antipsychotique dont la bonne observance doit être la préoccupation constante du clinicien (v . page 51 ). De la même façon et en fonction du bilan initial, les stratégies de réhabilitations (v . page 52 ) et de remédiation cognitive (v . page 60 ) doivent être adaptées aux besoins du patient. Pour une meilleure adhésion à la prise en charge, il est important d’impliquer le patient à toutes ses étapes.
Adapter la stratégie de prise en charge au moment évolutif du trouble : le staging
Ce concept2 consiste à non seulement adapter la stratégie thérapeutique aux besoins du patient, en fonction de ce que le bilan initial a repéré, mais également au moment évolutif de sa maladie. En effet, les troubles schizophréniques ont une histoire naturelle particulière. Les premières années du trouble sont marquées le plus souvent par la prépondérance des symptômes comportementaux alors que la décade suivante est celle des symptômes négatifs et cognitifs et les dernières décades de la vie par la gestion du handicap psychique (v . page 62 ). Néanmoins, il faut bien garder en mémoire que cette description correspond plus à ce qui pose problème à un moment donné du trouble, mais que les symptômes négatifs et cognitifs sont présents dès son début. L’objectif d’une prise en charge optimisée est donc de prendre en compte ces dimensions symptomatiques avant qu’elles ne soient perçues par le patient et son entourage comme une priorité thérapeutique.
De façon schématique,3 il faut se concentrer dans les premières années, correspondant à la tranche d’âge 16-20 ans, à favoriser une vision positive et optimiste de la prise en charge tant vis-à-vis du patient que de son entourage afin de favoriser l’alliance thérapeutique et de diminuer l’autostigmatisation. Les années suivantes, la prise en charge est centrée sur l’autonomisation du sujet et la mise en œuvre d’un projet de vie. Puis vient le temps de la stabilisation.
De façon schématique,3 il faut se concentrer dans les premières années, correspondant à la tranche d’âge 16-20 ans, à favoriser une vision positive et optimiste de la prise en charge tant vis-à-vis du patient que de son entourage afin de favoriser l’alliance thérapeutique et de diminuer l’autostigmatisation. Les années suivantes, la prise en charge est centrée sur l’autonomisation du sujet et la mise en œuvre d’un projet de vie. Puis vient le temps de la stabilisation.
Organiser la stratégie de prise en charge : le case management
Les stratégies de prise en charge de la schizophrénie sont complexes car elles impliquent de nombreux professionnels de santé et du champ médicosocial : psychiatre, médecin généraliste, infirmiers spécialisés en santé mentale, psychologue, ergothérapeute, éducateurs spécialisés, travailleurs du service social… Les interventions de l’ensemble de ces professionnels doivent être organisées et coordonnées, raison pour laquelle une nouvelle profession a été créée, le gestionnaire de cas. Souvent infirmier, éducateur ou ergothérapeute, le gestionnaire de cas doit mettre en place des stratégies organisationnelles pour optimiser l’action de chacun des acteurs de soins et rester le référent du patient et de son entourage.
Une stratégie globale
Les stratégies de prise en charge des schizophrénies sont globales, car allant du soin aigu jusqu’à la réhabilitation psychosociale. Le bilan initial, comme ceux faits régulièrement, a pour objectif de personnaliser la stratégie et d’adapter cette dernière au moment évolutif du trouble (staging). Elle doit être encadrée par un gestionnaire de cas.
Références
1. Haute Autorité de santé. ALD n° 23. Schizophrénies. Guide maladie chronique, HAS 2018. www.has-sante.fr ou http://bit.ly/3s2I6ip
2. Conus P. Le concept de staging a-t-il changé la prise en charge de la schizophrénie ? Encéphale 2018;44S24-S29.
3. National Health Service. Schizophrenia. Treatment. NHS, novembre 2019. www.nhs.uk ou http://bit.ly/3bf2Ux1
2. Conus P. Le concept de staging a-t-il changé la prise en charge de la schizophrénie ? Encéphale 2018;44S24-S29.
3. National Health Service. Schizophrenia. Treatment. NHS, novembre 2019. www.nhs.uk ou http://bit.ly/3bf2Ux1