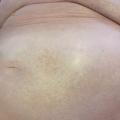
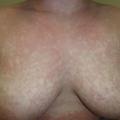
En français, on parle d’exanthème, éruption érythémateuse apparaissant en quelques heures à quelques jours, d’étendue variable. Principales causes : infectieuses et allergiques.
Interrogatoire : capital
Historique précis des prises médicamenteuses remontant à 8 semaines avant le début de l’éruption, y compris injections de produits de contraste et phytothérapie (huiles essentielles…).
Antécédents d’allergie médicamenteuse.
Bilan des vaccinations (rougeole notamment), contage récent, contact avec des enfants en bas âge, retour de voyage, rapports sexuels non protégés et IST, signes généraux et extracutanés personnels et dans l’entourage (syndrome pseudogrippal, signes digestifs, respiratoires…).
Trois types d’exanthème
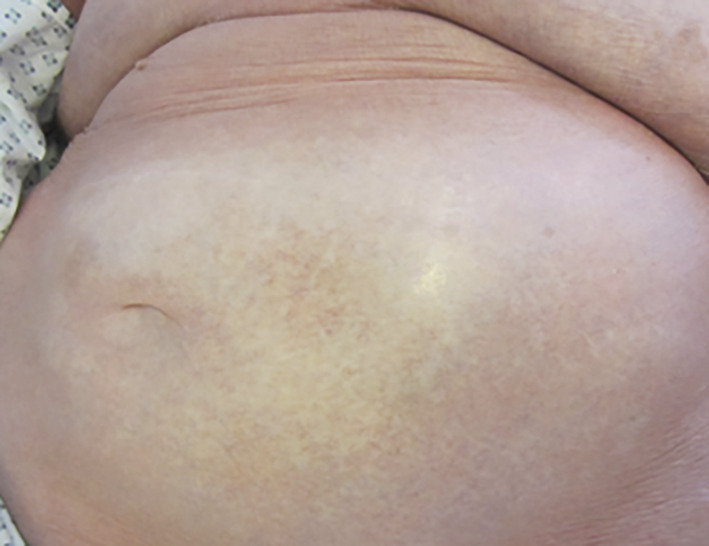
– roséoliforme : éléments maculopapuleux épars, non confluents, rose pâle (
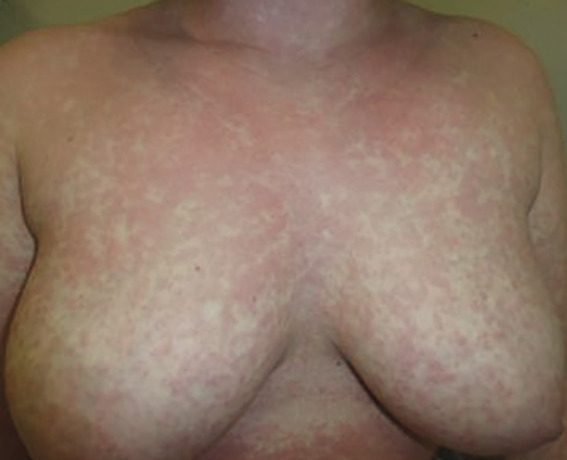
– scarlatiniforme : grandes plages rouge vif, sans espaces de peau saine (
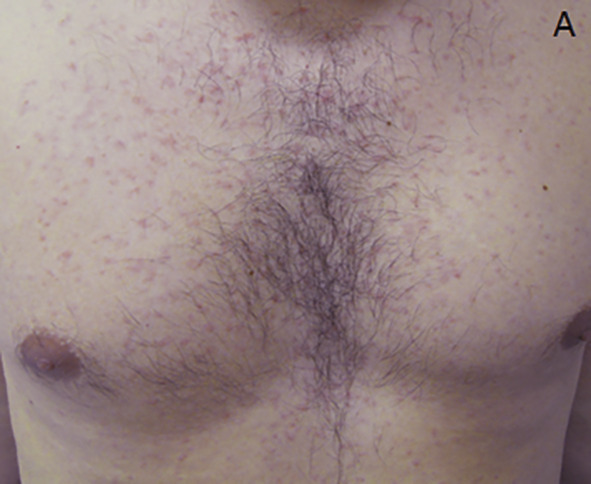
– morbilliforme : exanthème maculopapuleux (EMP) formé d’éléments de petite taille, confluant en plaques avec intervalles de peau saine. Le plus fréquent (
Certaines étiologies, notamment virales, peuvent provoquer divers types d’exanthèmes.1
Dans tous les cas, NFS-plaquettes, ionogramme sanguin et bilan rénal + hépatique (dépister formes graves,
Quel que soit le type d’éruption et hors EMP médicamenteux évident, sérologie VIH avec antigénémie p24.2
Exanthème roséoliforme
Causes infectieuses : HHV-6 (exanthème subit ou roséole), rubéole, rougeole (
Fièvre + arthromyalgies : primo-infection VIH, rougeole ou rubéole. Un renforcement purpurique distal en gants et chaussettes évoque un parvovirus B19.
Signes généraux modérés + lésions palmoplantaires, perlèche, plaques linguales dépapillées… : syphilis.
Retour de voyage récent : évoquer typhoïde et arboviroses.
Chez l’adulte : sérologies VIH et syphilitique+++.
Chez la femme enceinte : rechercher rubéole, rougeole, parvovirus B19, syphilis et VIH pour une surveillance obstétricale spécifique.
Exanthème scarlatiniforme
Jeune enfant, avec fièvre élevée durant plus de 5 jours, résistante aux antipyrétiques : syndrome de Kawasaki. Principale complication : cardiaque.
Fièvre élevée, angine érythémateuse et langue framboisée : scarlatine. Évolue vers une desquamation en doigts de gants des extrémités. Chercher le streptocoque dans la gorge.
Fièvre avec décollement cutané superficiel et altération de l’état général (AEG) : épidermolyse aiguë staphylococcique. Prélèvement du foyer infectieux : staphylocoque producteur d’une toxine exfoliatrice.
Fièvre avec état de choc et risque de défaillance multiviscérale : choc toxique staphylococcique. En cause : germe producteur de toxine TSST-1 (infection cutanée ou viscérale, notamment si port prolongé de tampons). Prélèvement et mise en évidence de la toxine.
Sérologie VIH : systématique.
Exanthème morbilliforme
Toxidermies : vigilance !
La plus bénigne et fréquente : l’EMP, 4 à 14 jours après la prise médicamenteuse. Peut précéder des affections plus rares et graves : DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms), PEAG (pustulose exanthématique aiguë généralisée) et syndromes de Stevens-Johnson et de Lyell.4
Si fièvre ≥ 38,5 °C ou AEG : craindre une forme sévère.
Œdème du visage, hyperéosinophilie, atteinte hépatique ou rénale : évoquer un DRESS.
Pustules et renforcement dans les grands plis : PEAG.
Atteinte muqueuse érosive (buccale, oculaire, nasale, génitale ou anale), évolution violine et bulles avec décollement cutané et signe de Nikolsky positif : Stevens-Johnson et Lyell.
Rechercher hyperleucocytose avec hyperéosinophilie, lymphocytes hyperbasophiles ou hyperpolynucléose neutrophile et une atteinte d’organe (foie, rein) : gravité.
Causes infectieuses : nombreuses
Contexte épidémique, contage ou symptômes évocateurs (syndrome pseudogrippal, signes ORL, pulmonaires, digestifs)[
– VIH, hépatites B et C, rougeole, mononucléose infectieuse (notamment si prise d’amoxicilline), entérovirus, parvovirus B19, CMV.
– Outre la sérologie VIH, traquer la rougeole (sérologie et PCR salivaire) car cette infection très contagieuse est à déclaration obligatoire et impose l’isolement du patient.
– Syphilis toujours à rechercher (contage parfois caché).
En l’absence de signes d’orientation : proposer systématiquement un panel de dépistage (sérologies VIH, syphilis, VHB, VHC, EBV et PCR EBV) [
Biopsie cutanée ne différencie pas EMP et éruption virale.3 Systématique en cas de suspicion de toxidermie grave.4
1. Ingen-Housz-Oro S, Tétart F, Milpied B. Prise en charge d’un exanthème maculopapuleux. Ann Dermatol Venerol Juillet 2020 [sous presse].
2. Baudoux L, Ingen-Housz-Oro S, Corneille J, et al. Suspected viral maculopapular zruptions: an audit of practice. Dermatology 2013;227:72‑7.
3. Deschamps O, Ortonne N, Hüe S, et al. Acute exanthemas: a prospective study of 98 adult patients with an emphasis on cytokinic and metagenomic investigation. Br J Dermatol 2020;182:355‑63.
4. Duong TA, Valeyrie-Allanore L, Wolkenstein P, Chosidow O. Severe cutaneous adverse reactions to drugs. Lancet 2017;390:1996‑2011.