Une recrudescence des cas d’infections invasives à streptocoque du groupe A est observée en France et dans d’autres pays depuis novembre. À la suite de ces signalements, une investigation sur l’ensemble de l’année a été lancée. Quelles sont ses conclusions ? Quelle est la conduite à tenir devant une suspicion, compte tenu des tensions d’approvisionnement en antibiotiques ?
Le streptocoque du groupe A (SGA) ou Streptococcus pyogenes est un pathogène strictement humain qui se transmet principalement par gouttelettes respiratoires, et parfois par contact direct avec une plaie infectée. Il est le plus souvent responsable d’infections non invasives bénignes (angines érythémateuses ou érythémato-pultacées, scarlatine, impétigo). Dans de plus rares cas, le SGA est responsable d’infections invasives (IISGA) potentiellement graves (bactériémies, infections cutanées nécrosantes, arthrites…), dont certaines peuvent se compliquer d’un syndrome de choc toxique streptococcique (SCTS), dû à la production de toxines érythrogènes (A, B et C). La létalité des IISGA est estimée à 20 % toutes pathologies confondues (plus élevée pour les formes sévères comme les SCTS). Ces infections invasives justifient une mise sous antibiothérapie en urgence.
Au cours de la seconde quinzaine de novembre, des cliniciens et réanimateurs pédiatriques ont signalé un nombre de cas pédiatriques d’IISGA plus important que celui habituellement observé (dont certains ont été fatals). Ces signalements provenaient de différentes régions (Occitanie, Auvergne-Rhône-Alpes, Nouvelle-Aquitaine) et concernaient principalement des enfants de moins de 10 ans. Des investigations au niveau national ont été menées par les agences régionales de santé (ARS) et Santé publique France (SPF), dont les résultats ont été divulgués dans un rapport de SPF le 12 décembre 2022, puis le 20 décembre 2022. À l’heure actuelle, le bilan est de 59 cas dont 6 décès. La majorité des cas rapportés est liée à des infections respiratoires associées ou non à un syndrome de choc toxique. Par ailleurs, 3 décès extra-hospitaliers ont été notifiés.
Une augmentation confirmée en 2022
Infections non invasives
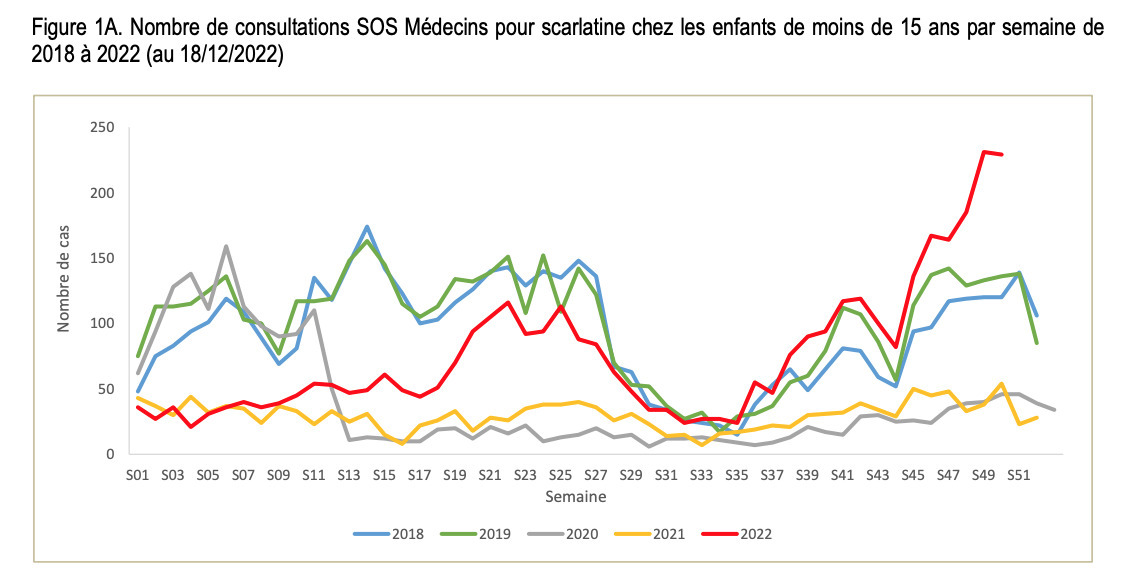
Les données de consultations en ambulatoire issues du réseau SOS Médecins (63 associations réparties sur le territoire métropolitain et en Martinique) mettent en évidence une augmentation des consultations pour scarlatine depuis le mois de septembre 2022, jusqu’à la semaine 49, avec une tendance à la stagnation, à un niveau qui reste toutefois élevé, en semaine 50 (figure 1A). Cette hausse suit une diminution constatée en 2020-2021 (plus précisément, entre avril 2020 et avril 2022), période où les recours à SOS Médecins pour cette raison était très inférieur à celui observé les années antérieures.
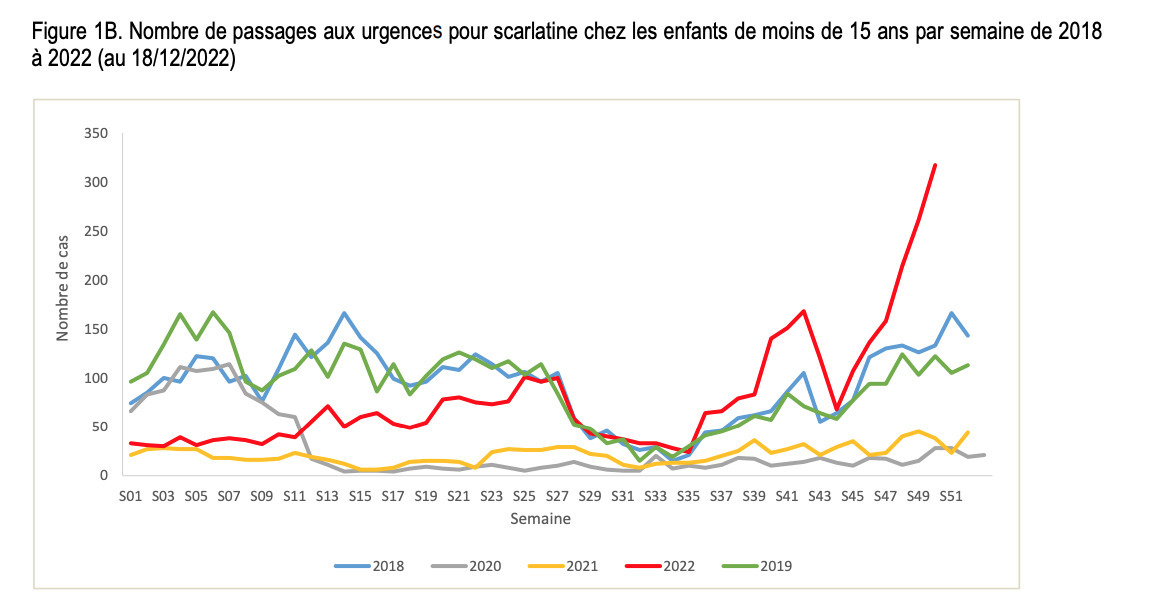
Les données Oscour de passage aux urgences pour scarlatine sont en faveur de la poursuite de l’augmentation du recours aux urgences hospitalières pour scarlatine (figure 1B).
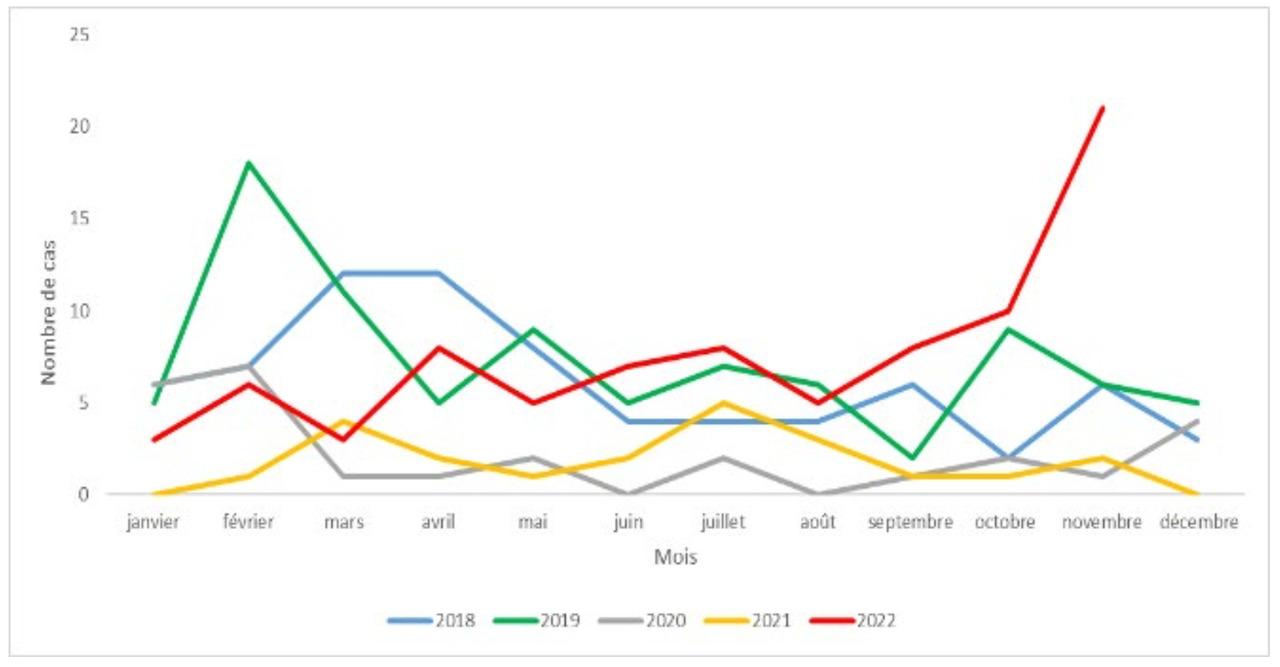
Enfin, en pédiatrie ambulatoire, les données recueillies par le réseau PARI montrent une augmentation des angines et des scarlatines depuis le printemps 2022 qui se poursuit en semaine 49, avec des niveaux comparables à ceux de 2018-2019 et supérieurs à ceux de 2020-2021. Les données de la semaine 50 ne sont pas en faveur de la poursuite de cette augmentation.
Infections invasives
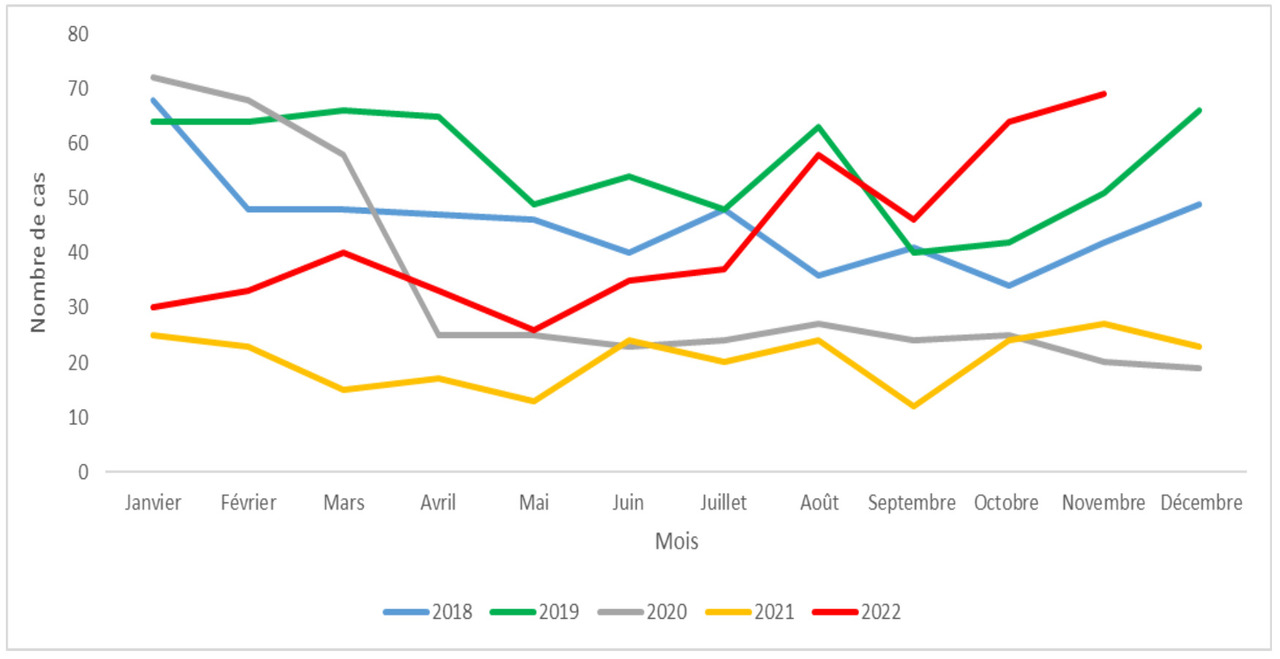
Les données du réseau Epibac (réseau de laboratoires hospitaliers volontaires pour la surveillance des infections invasives d’origine bactérienne) montrent une augmentation régulière des IISGA entre 2003 et 2019 (avec une incidence cette année-là de 4,4/100 000).
Après une baisse en 2020-2021 (l’incidence diminuant à 2,4/100 000 puis 1,5/100 000), une nette augmentation des IISGA est observée en novembre 2022 chez les moins de 18 ans, le nombre de cas à cette date dépassant légèrement le pic atteint pendant l’hiver 2019 (fig. 2A). Chez les adultes, l’augmentation sur 2022 est plus progressive mais le nombre de cas en novembre dépasse celui observé en 2018 ou 2019 (fig. 2B). Ces données ont été transmises par 87 laboratoires sur 264 du réseau, elles couvrent les 11 premiers mois de l’année 2022 (arrêtées au 4 décembre 2022 : S48) et l’activité d’environ 239 établissements sur l’ensemble des régions françaises en métropole et quasiment toutes les régions ultramarines.
En outre, les données du CNR montrent que :
- les infections invasives pédiatriques observées en 2022 sont associées à un SCTS dans 11 % des cas, proportion similaire à celle constatée en 2020, l’année au cours de laquelle cette proportion était la plus haute ;
- les formes pleuropulmonaires, dont aucun cas n’avait été rapporté en 2021, représentent 24 % des cas en 2022.
Qu’en retenir ?
Ce bilan a donc révélé, outre l’augmentation des IISGA en France en 2022 (très marquée depuis le mois de novembre et jusqu'en semaine 49 chez les enfants, avec des niveaux dépassant ceux de 2019), une hausse des infections non invasives à streptocoque du groupe A, notamment les scarlatines depuis le mois de septembre 2022 (dont les niveaux observés sont proches de ceux enregistrés avant la pandémie de Covid). Pendant les deux années 2020 et 2021, la fréquence des infections à SGA avait été particulièrement faible, probablement en lien avec les mesures barrières.
Les données de la semaine 50 restent à consolider mais suggèrent à ce stade la diminution de l’incidence des nouveaux cas. Par ailleurs, les données de médecine ambulatoire ne sont pas en faveur de la poursuite de l’augmentation du nombre de consultations pour scarlatine, mais le nombre de passages aux urgences avec un diagnostic de scarlatine continuait de croître en semaine 50.
Point rassurant souligné par ces rapports : la situation épidémiologique actuelle n’est pas liée à l’émergence d’une souche bactérienne nouvelle mais principalement à deux génotypes (emm12 et emm1) déjà connus. Elle pourrait résulter, au moins en partie, d’un rebond post-mesures barrières chez des enfants dont le système immunitaire n’a pas été au contact avec les souches de SGA qui circulent habituellement. Ces infections invasives sévères à SGA sont par ailleurs fréquemment des surinfections d’infections respiratoires virales qui sont en augmentation actuellement : un tableau respiratoire viral fébrile qui ne s’améliore pas, surtout s’il est associé à un choc, doit faire évoquer une IISGA.
Et dans les autres pays ?
En Angleterre, la UK Health Security Agency (UKHSA) rapporte une augmentation des notifications et des consultations de scarlatine en médecine générale (plus élevées que la normale à ce stade de la saison, et après un niveau resté élevé plus tard que prévu lors de la saison précédente). Les notifications d’IISGA suivent une tendance similaire ; elles sont légèrement plus élevées que prévu pour cette période de l’année, et plus élevées que celles enregistrées sur les 5 dernières saisons ; 21 % des IISGA signalées jusqu’à présent au cours de cette saison ont touché des enfants (10 ans et moins), contre 5 % à 11 % les saisons précédentes, et 5 enfants sont décédés dans les 7 jours suivant le diagnostic d’IISGA, contre 4 à la même période en 2017-2018.
Les autorités britanniques notent que l’évolution de l’incidence des IISGA reflète celle des manifestations plus superficielles d’infection à SGA, et que les souches associées à la scarlatine et celles causant les IISGA sont très similaires. Enfin, les taux relativement plus élevés d’IISGA notés chez les enfants peuvent aussi refléter une augmentation de la circulation des virus respiratoires, qui favorisent ces infections. Les Pays-Bas et l’Irlande connaissent également une augmentation des cas.
Conduite à tenir
Infections non invasives
Pour rappel, plus de 80 % des angines sont d’origine virale et l’antibiothérapie n’est recommandée qu’en cas de TROD positif en dehors des formes compliquées (le TROD est indiqué à partir de l’âge de 3 ans).
Selon la DGS, il faut donc devant une angine :
- Procéder à un test rapide d’orientation diagnostique (TROD) streptocoque A ; attention, devant un tableau clinique de scarlatine, un TROD négatif ne suffit pas à exclure le diagnostic.
- En cas de TROD positif, cette angine se traite habituellement en pédiatrie par amoxicilline suspension buvable (50 mg/kg/j ; maximum 2 g/jour ; en 2 prises/j pour 6 jours), mais en période de pénurie d’amoxicilline, les sociétés savantes pédiatriques et d’infectiologie recommandent :
- En cas d’indisponibilité des formes pédiatriques : amoxicilline adulte cp 1 g dispersible : ½ cp (à diluer dans 10 mL d’eau) matin et soir, de 3 à 10 ans, quel que soit le poids, 5 jours de traitement ;
- Alternative possible : cefpodoxime suspension ou à défaut cp adulte écrasés de 100 mg, ½ cp matin et soir, quel que soit le poids, 5 jours de traitement.
À noter : les concentrations minimales inhibitrices très basses de l’amoxicilline pour le streptocoque du groupe A permettent des posologies moindres que pour les otites et les sinusites où les bactéries impliquées (pneumocoque et H. influenzae) sont moins sensibles. Enfin, la pénicilline V n’a pas été recommandée du fait d’une disponibilité insuffisante ; de plus, elle impose 3 prises par jour pour une durée de 10 jours, avec une acceptabilité moins bonne que l’amoxicilline.
L’éviction des cas de la collectivité doit se poursuivre jusqu’à 2 jours après le début de l’antibiothérapie.
Il est rappelé qu’il est déconseillé d’utiliser des AINS dans le traitement des infections à SGA.
Infections invasives et leurs cas contacts
Les IISGA ont létalité estimée à 20 % toutes pathologies confondues (plus élevée pour les formes sévères comme les SCTS). Ces infections invasives justifient une hospitalisation et une mise sous antibiothérapie en urgence.
Tous les cas (pédiatriques et adultes) d’IISGA nécessitant une hospitalisation doivent faire l’objet d’un signalement dans les meilleurs délais à l’ARS, préalablement au remplissage du questionnaire*, afin que les ARS puissent mettre en œuvre, dans les meilleurs délais, les mesures de santé publique dans l’entourage des cas.
*Le protocole d'investigation des cas d'IISGA et le questionnaire d’investigation en pièce jointe sont disponibles sur le site de SFP.
Concernant la prise en charge des contacts (pour la définition de cas contact : v. encadré ci-dessous) :
- Le Groupe de pathologie infectieuse pédiatrique de la Société française de pédiatrie (GPIP-SFP) et la Société de pathologie infectieuse de langue française (Spilf) recommandent le diagnostic (TROD) et le traitement précoce des infections à SGA dans l’entourage d’un cas d’infection invasive (repérage des patients symptomatiques, traitement privilégiant l’amoxicilline), cf. avis Infections graves à streptocoque A | gfrup.sfpediatrie.com).
- Une antibioprophylaxie est recommandée pour les sujets contacts ayant des facteurs de risque de formes invasives (v. encadré : âge > à 65 ans ; varicelle évolutive ; lésions cutanées étendues, dont les brûlures ; toxicomanie intra-veineuse ; pathologie évolutive : diabète, cancer, hémopathie, infection par le VIH, insuffisance cardiaque ; prise importante de corticoïdes par voie orale). À cette liste, le GPIP-SFP et la Spilf recommandent d’ajouter les nouveau-nés de mères ayant une infection invasive.
- Si une antibioprophylaxie est prescrite à un sujet contact vivant sous le même toit que le cas, elle doit également être prescrite à l’ensemble des sujets contacts du foyer.
- Le traitement prophylactique des contacts étroits doit être administré le plus tôt possible, de préférence dans les 24 heures suivant l'identification du cas, mais est toujours recommandé jusqu'à 7 jours après le dernier contact avec le cas ;
- Enfin, dans le contexte actuel de tensions en antibiotiques, le GPIP-SFP et la Spilf recommandent, pour les personnes contacts, de privilégier les céphalosporines orales (céfalexine, céfuroxime-axétil, voire cefpodoxime ou céfixime) ou les macrolides (clarithromycine, voire azithromycine), v. tableau ci-dessous.
La survenue de 2 cas d’infection invasive à SGA ou plus issus d’une même collectivité dans un délai de moins de 1 mois doit faire l’objet, en lien avec l’ARS, d’une discussion sur l’indication d’une antibioprophylaxie des personnes contacts (au-delà des personnes contacts avec facteur de risque).
Définitions des cas contacts et des sujets à risque (d’après Infovac.fr)
Cas contacts (au cours des 7 jours précédant le début de la maladie et jusqu’à la fin des 24 premières heures du traitement) :
- les personnes vivant au domicile du cas ;
- les contacts physiques intimes ;
- les personnes ayant vécu certaines situations reproduisant des contacts de type intrafamilial (crèche, institutions de personnes âgées, sujets ayant pratiqué des sports impliquant des contacts physiques prolongés).
Facteurs de risque d’IISGA d’IIA décrits :
- âge supérieur à 65 ans ;
- varicelle en cours ;
- lésions cutanées étendues, dont les brûlures ;
- toxicomanie intraveineuse ;
- pathologie évolutive (diabète, cancer, hémopathie, infection par le VIH, insuffisance cardiaque) ;
- corticoïdes par des doses équivalentes à plus de 5 mg/kg/jour de prednisone pendant plus de 5 jours (pour des traitements récents), ou par des doses équivalentes ou supérieures à 0,5 mg/kg/jour de prednisone pendant 30 jours ou plus (pour des traitements prolongés).
Santé publique France. Situation des infections invasives à streptocoque A (IISGA) chez l’enfant en France au 20 décembre 2022. 22 décembre 2022.
Santé publique France. Situation des infections invasives à streptocoque A en France. Point du 8 décembre 2022. 14 décembre 2022.
UK Health Security Agency. Group A streptococcal infections: report on seasonal activity in England, 2022 to 2023. 8 décembre 2022.
Ministère de la santé. DGS-Urgent. Recrudescence d’infection invasives à streptocoque A. 6 décembre 2022.
Ministère de la santé. DGS-Urgent. Reply – tensions d’approvisionnement en amoxicilline : recommandations. 12 décembre 2022.
Ministère de la santé. DGS-Urgent N°2022_83_Reply. Recrudescence d’infections invasives à streptocoque A – protocole d’investigation des cas. 15 décembre 2022.

 Encadrés
Encadrés